Материал: ДЕ_30 Тактика ведения в амбулаторных условиях больных с хроническим ГН и ХБП
Диагностические критерии
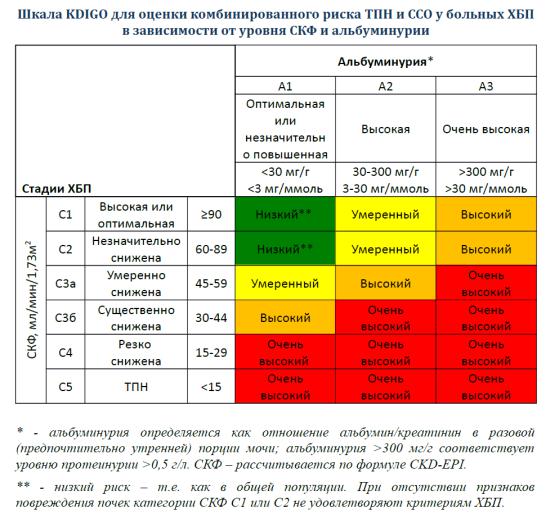
Диагноз ХБП следует устанавливать на основании следующих критериев:
наличие любых клинических маркеров повреждения почек, подтвержденных с интервалом не менее 3 месяцев;
любые маркеры необратимых структурных изменений органа, выявленные однократно при прижизненном морфологическом исследовании органа или при его визуализации;
снижение скорости клубочковой фильтрации (СКФ) < 60 мл/мин/1,73 кв.м в течение трех и более месяцев, вне зависимости от наличия других признаков повреждения почек.
Объём исследования
1.Общий анализ крови
2.Общий анализ мочи
3.Проба Зимницкого
4.Проба Нечипоренко
5.Суточная протеинурия
6.Биохимический анализ крови
7.Электролиты
8.Изменение кислотно-щелочного состояния
9.Коагулограмма
10.По показаниям - железо сыворотки крови, общая железосвязывающая способность, ферритин сыворотки.
11.Определение СКФ – проводится при каждом измерении креатинина.
12.Радиоизотопная ренография: проводится для ранней диагностики.
13.УЗИ почек: уменьшение размеров почки.
14.КТ: по показаниям - определяют доброкачественный или злокачественный генез кистозных образований.
15.Электрокардиография: удлинение PQ, аритмии, вольтаж Т.
16.Рентгенологическое исследование органов грудной клетки
17.Денситометрия: остеомаляция, остеопороз. Уровень паратгомона, кальция, фосфора, щелочной фосфатазы и витамина Д в сыворотке крови.
18.По показаниям - УЗИ сердца.
19.Консультация врача отделения хронического гемодиализа (желательно до достижения уровня креатинина 600 мкмоль/л).
20.Консультация офтальмолога (ретинопатия).
Показания к консультации специалиста
Все пациенты с ХБП должны наблюдаться у нефролога с частотой, зависящей от стадии заболевания. Внеочередное направление к нефрологу показано при любом ухудшении самочувствия пациента, либо его лабораторных показателей. К ним относятся:
1.Прогрессирование почечной недостаточности (усиление симптомов интоксикации, нарастание уровня мочевины и креатинина).
2.Прогрессирование сердечной недостаточности.
3.Нарастание артериальной гипертензии.
4.Нарушения сердечного ритма и проводимости.
5.Инфекционные осложнения.
6.Прогрессирование водно-электролитных нарушений (гиперкалиемия, гипергидратация).
7.Нарастание анемии.
Показания к госпитализации
Впервые выявленная ХБП С3а и большей степени.
Гиперкалиемия (свыше 6 ммоль/л).
Сердечно-сосудистые осложнения: отек легких, аритмии.
Гипертонический криз.
Инфекционные осложнения.
Внезапное снижение функции почек
Принципы и схемы лечения
Основные цели терапии: замедление темпов прогрессирования ХБП до терминальной стадии, предупреждение и лечение осложнений. Большое значение в этом придаётся первичной и вторичной профилактике.
1.Основой первичной профилактики ХБП является устранение или минимизация факторов риска ее развития в соответствии с принципами доказательной медицины. Все факторы риска ХБП подразделяются не модифицируемые и немодифицируемые. К первым относятся: пожилой возраст, мужской пол, исходно низкое число нефронов (низкая масса тела при рождении), расовые и этнические особенности, наследственные факторы (в том числе семейный анамнез по ХБП). Вторую группу составляют: сахарный диабет, артериальная гипертензия, аутоиммунные болезни, хроническая инфекция/системное воспаление, инфекции, конкременты или обструкция мочевых путей, лекарственная токсичность, высокое потребление белка, дислипопротеидемия, курение, беременность, ожирение/метаболический синдром, гипергомоцистеинемия. Все взрослые пациенты с ХБП или наличием ее факторов риска должны находиться под постоянным медицинским наблюдением с определением СКФ и уровня альбуминурии/протеинурии не реже 1 раза в год, им также должны быть даны рекомендации по изменению модифицируемых факторов риска.
2.Вторичная профилактика ХБП должна быть одновременно направлена на замедление темпов прогрессирования ХБП (ренопротекция) и предупреждение развития сердечно-сосудистой патологии (кардиопротекция).
3.Объем и направленность лечебно-диагностических мероприятий у больных с ХБП определяется выраженностью снижения функции почек (стадией ХБП) и представлена в таблице.
Стадия |
Рекомендуемые мероприятия |
|
|
|
Факторы |
Регулярный скрининг ХБП, мероприятия по снижению |
|||
риска |
риска ее развития |
|
|
|
С1 |
Диагностика и этиотропное лечение основного |
|||
|
заболевания почек, коррекция общих патогенетических |
|||
|
факторов риска ХБП с целью замедление темпов ее |
|||
|
прогрессирования, |
диагностика |
состояния |
сердечно- |
|
сосудистой системы и коррекция терапии контроль факторов |
|||
|
риска развития и прогрессирования сердечно-сосудистых |
|||
|
осложнений |
|
|
|
С2 |
Мероприятия по стадии 1 + оценка скорости |
|||
|
прогрессирования и коррекция терапии |
|
||
С3 А и В |
Мероприятия по стадии 2 + выявление, профилактика и |
|||
|
лечение системных осложнений дисфункции почек (анемия, |
|||
|
дизэлектролитемия, |
ацидоз, |
гиперпаратиреоз, |
|
|
гипергомоцистеинемия) |
|
|
|
С4 |
Мероприятия по стадии 3 + подготовка к заместительной |
|||
|
почечной терапии |
|
|
|
С5 |
Заместительная почечная терапия |
(по показаниям) + |
|||
|
выявление, профилактика и лечение системных осложнений |
||||
|
дисфункции |
почек |
(анемии, |
нарушений |
водно- |
|
электролитного, кальций-фосфатного баланса, ацидоза, |
||||
|
белково-энергетической недостаточности) |
|
|||
4. Диета при ХБП позволяет улучшить самочувствие у некоторых больных и замедлить прогрессирование процесса, особенно, в начальной стадии. Обычно назначают стол № 7, при выраженном процессе – 7а или 7б, при гемодиализе – 7г. Рекомендуемое содержание макро- и микронутриентов представлено в таблице.
Нутриент |
|
|
|
|
Стадия ХБП С1-С4 |
|
Натрий, г/сут |
|
|
|
<2,4 |
|
|
Общее |
количество |
жиров |
(% |
|
<30 |
|
энергообеспечения от 100%)) |
|
|
|
|
|
|
Насыщенные жиры |
|
|
|
<10 |
|
|
Холестерин, мг/сут |
|
|
|
<200 |
|
|
Углеводы(%энергобеспечения) |
|
|
50-60 |
|
||
Белок, г/кг/сут |
|
|
|
Стадии C1- |
Стадии С3- |
|
|
|
|
|
C2 |
|
С4 |
|
|
|
|
|
1,4 |
0,6-0,8-1,0 |
Фосфор, г/сут |
|
|
|
1,7 |
0,8-1,0 |
|
Калий, г/сут |
|
|
|
>4 |
2-4 |
|
Кроме того, в диету больных ХБП рекомендуется добавлять смеси эссенциальных аминокислот и их кетоаналогов («Кетостерил») , объём потребляемой жидкости должен превышать суточный диурез в среднем на 500мл.
Коррекция артериального давления: в качестве препаратов 1 линии следует назначить ингибиторы ангиотензин-превращающего фермента (иАПФ) или блокаторы АТ1-рецепторов ангиотензина II (БРА), если их применение не противопоказано. Пациентам с ХБП и наличием альбуминурии/протеинурии А2-А3 степени следует назначать иАПФ или БРА даже при отсутствии артериальной гипертензии, поскольку, указанные выше препараты обладают антипротеинурическим эффектом. В качестве препаратов 2-ой линии могут использоваться β- блокаторы или блокаторы кальциевых каналов. Дозы препаратов – от минимальных к максимально возможным.
У больных ХБП с или без сахарного диабета с нормальной или
незначительно повышенной альбуминурией (категория А1) рекомендуется начинать лечение препаратами, снижающими АД, при стойком повышении САД ≥140 или ДАД ≥ 90 мм рт. Ст
У больных ХБП с или без сахарного диабета с высокой альбуминурией (категория А2) целесообразно начинать лечение препаратами, снижающими АД, при стойком повышении САД ≥ 130 или ДАД ≥ 80 мм рт.ст.
5. Коррекция анемии: диагноз анемии при ХПН ставится при сочетании анемии с клубочковой фильтрацией < 30 мл/мин. и повышением креатинина > 0,2 ммоль/л у недиабетических пациентов и клубочковой фильтрацией < 45 мл/мин у диабетических пациентов. Лечение включает в себя:
Лечение ХПН (трансплантация почки, гемодиализ);
Эритропоэтин – 80–120 ед./кг в неделю п/к до повышения уровня Hb до 110–120 г/л, затем дозу снижают до 50–100 ед./кг в неделю п/к (неэффективность эритропоэтина может быть связана с дефицитом железа, фолиевой кислоты, гиперпаратиреозом).
Препараты рекомбинантного эритропоэтина:
– эритропоэтин альфа (Эпрекс, Эпокрин),
– эритропоэтин бета (Рекормон, Эритростим),
– эритропоэтин омега (Эпомакс),
– дарбэпоэтин альфа (Аранесп) – препарат пролонгированного действия.
Больным на гемодиализе показаны:
–препараты железа (пероральная форма у этой группы пациентов плохо абсорбируется) – венофер – 1–3 г (в/в) в год под контролем концентрации ферритина;
–фолиевой кислоты;
При необходимости проводятся гемотрансфузии.
6.Лечение инфекционных осложнений: при внепочечной локализации инфекционного процесса предпочтение следует отдавать антибиотикам группы пенициллина, цефалоспоринам, при почечной – фторхинолонам и аминогликозидам с ограничением срока до 7-10 дней. Также коррекция дозы необходима при назначении противовирусных и противогрибковых препаратов.
7.Коррекция минерально-костных нарушений: нарушения гомеостаза кальция и фосфора и проявления вторичного гиперпаратиреоза прогрессируют по мере снижения СКФ. При этом критическим значением СКФ считается 60 мл/мин. Для коррекции гиперфосфатемии используют соли кальция (ацетат и карбонат), севеламера гидрохлорид и севеламера карбонат. Для коррекции уровня паратгормона – кальцитриол, витамин Д, кальцимиметики. Важное значение имеет профилактика остеопороза – для этого назначаются препараты витамина Д3, а при установленном остеопорозе
–деносумаб или бифосфанаты.
8.Гиполипидемическая терапия: проводится по тем же принципам, что и при поражении сердца.
9.Иммуносупрессивная терапия: проводится при первичном и вторичном гломерулонефрите.
10.Своевременное направление больных на лечение гемодиализом. Показания к началу диализного лечения:
Уровень СКФ менее 10мл/мин при содержании креатинина более 8001000ммоль/л
Гиперкалиемия более 6,5мэкв/л, не корригируемая консервативно