Материал: Банк задач по терапии
Методический центр аккредитации специалистов_СЗ_Лечебное дело_2018 г.
Ситуационная задача 151 [K001991]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Мужчина 55 лет обратился к врачу-терапевту участковому с жалобами на боли сжимающего характера за грудиной, возникающие при ходьбе на расстояние 200 метров или при подъѐме на один пролѐт лестницы, иррадиирующие в левое плечо, проходящие через 3-5 минут после остановки. Нитроглицерином не пользовался. Беспокоит также одышка при обычной физической нагрузке, утомляемость, которая появилась несколько недель назад.
Из анамнеза известно, что аналогичные боли беспокоят в течение полутора лет. В начале они возникали на большую, чем сейчас нагрузку, но последние несколько месяцев носят описанный выше характер. Больной получает Бисопролол 5 мг в сутки и Кардикет 40 мг 2 раза в сутки. На этом фоне приступы сохраняются. Курил в течение 20 лет по ½ пачки в день. Бросил курить 5 лет назад. Семейный анамнез: отец внезапно умер в возрасте 59 лет.
При осмотре: состояние удовлетворительное. ИМТ – 24 кг/м2. Окружность талии – 96 см. Кожные покровы чистые, обычной окраски. В лѐгких дыхание везикулярное, хрипов нет. Тоны сердца приглушены, ритмичные. ЧСС – 70 ударов в минуту, АД – 130/85 мм рт. ст. Живот мягкий, при пальпации безболезненный во всех отделах. Печень и селезѐнка не увеличены. Периферических отеков нет. Дизурии нет. Симптом поколачивания по поясничной области отрицательный.
В анализах: общий холестерин – 6,5 ммоль/л, ХС-ЛПНП – 3,5 ммоль/л, ТГ – 2,7 ммоль/л, глюкоза натощак – 5,1 ммоль/л, креатинин – 96 мкмоль/л, СКФ (по формуле
CKD-EPI) – 86,6 мл/мин.
На ЭКГ: ритм синусовый, ЧСС – 82 удара в минуту, нормальное положение ЭОС, соотношение зубцов R и S в грудных отведениях не нарушено.
Выполнена ВЭМ – проба прекращена на нагрузке 75 Вт из-за появления дискомфорта в грудной клетке и депрессии ST на 2 мм в отведениях V4, V5, V6. «Двойное произведение» составило 195.
Вопросы:
1.Предположите наиболее вероятный диагноз.
2.Обоснуйте поставленный Вами диагноз.
3.Составьте и обоснуйте план дополнительного обследования пациента.
4.Больному проведена ЭХО-кардиография. Фракция выброса составила 40%. Какие лечебные мероприятия необходимо назначить пациенту? Обоснуйте свой выбор.
5.Проведена коронарография. Обнаружен стеноз ствола левой коронарной артерии 70%. Какова тактика дальнейшего ведения пациента? Обоснуйте Ваш выбор.
171
Методический центр аккредитации специалистов_СЗ_Лечебное дело_2018 г.
Ситуационная задача 152 [K001992]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Мужчина 37 лет обратился к врачу-терапевту участковому с жалобами на головные боли. Из анамнеза известно, что головные боли появились два года назад. Появление головных болей связывает с перенесением ангины. Тогда же, примерно через неделю после ангины, отметил появление мочи цвета «мясных помоев», при этом мочеиспускание было безболезненным, болей в поясничной области не было. Моча цвета «мясных помоев» регистрировалась в течение 2 дней, затем приобрела обычный жѐлтый цвет. К врачам не обращался. Эпизод мочи цвета «мясных помоев» в течение суток повторился спустя год во время ОРВИ. Обследование также не проводилось. Семейный анамнез: мать
– 60 лет, часто болеет ангинами, в течение 2 лет – гипертоническая болезнь. Отец умер в возрасте 55 лет от онкологической патологии.
При осмотре: состояние удовлетворительное. ИМТ – 24,2 кг/м2. Кожные покровы чистые, обычной окраски. Отѐков нет. В легких дыхание везикулярное, хрипов нет. Тоны сердца приглушены, ритмичные. ЧСС – 70 удара в минуту, АД – 160/100 мм рт. ст. Живот мягкий, при пальпации безболезненный во всех отделах. Печень и селезѐнка не увеличены. Симптом поколачивания по поясничной области отрицательный.
Ванализах крови: эритроциты - 4,57×1012/л, гемоглобин - 137 г/л, лейкоциты - 5,51×109/л, лейкоцитарная формула не изменена; тромбоциты - 254×109/л, СОЭ - 26 мм/час.
Общий холестерин – 4,9 ммоль/л, ТГ – 1,7 ммоль/л, ХС-ЛПВП – 1,2 ммоль/л, ХСЛПНП - 2,8 ммоль/л; глюкоза натощак – 4,2 ммоль/л, креатинин – 135 мкмоль/л, СКФ (по формуле CKD-EPI) - 58 мл/мин, мочевина – 9,4 ммоль/л, мочевая кислота – 0,40 ммоль/л, общий билирубин - 7,4 мкмоль/л (непрямой), АЛТ - 39 МЕ/л, АСТ - 28 МЕ/л, общий белок
-70 г/л, альбумины - 36 г/л.
Ванализах мочи: относительная плотность - 1014, цвет жѐлтый, реакция кислая, белок - 0,88 г/л, эритроциты - 10-15 в поле зрения, лейкоциты - 3-4 в поле зрения, эпителий плоский – единичные клетки в поле зрения, бактерии отсутствуют, слизи нет, ураты +. Суточная протеинурия - 500 мг.
УЗИ почек: положение почек обычное, размеры - 11×5,6 см, паренхима - 1,7 см. Чашечно-лоханочный комплекс не изменѐн. Дополнительных образований и конкрементов не выявлено.
Вопросы:
1.Предположите наиболее вероятный диагноз.
2.Обоснуйте поставленный Вами диагноз.
3.Составьте и обоснуйте план дополнительного обследования пациента.
4.Препарат какой группы антигипертензивных лекарственных средств Вы бы рекомендовали пациенту в составе комбинированной терапии? Обоснуйте свой выбор.
5.Обоснуйте длительность терапии у данного пациента.
172
Методический центр аккредитации специалистов_СЗ_Лечебное дело_2018 г.
Ситуационная задача 153 [K001993]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больной М. 66 лет вызвал врача-терапевта участкового на дом. Диагноз «ИБС, стенокардия напряжения ФК III. Постинфарктный кардиосклероз (инфаркт миокарда в 2013 году), коронаросклероз (коронарография в 2013 г., 2014 г.). Постоянная форма фибрилляции предсердий. Гипертоническая болезнь III ст. Риск ССО4. ХСН II Б, ФК III».
Жалобы на одышку при обычной физической нагрузке и в покое, кашель, преимущественно в горизонтальном положении и ночью, отѐки нижних конечностей. При осмотре АД - 120/70 мм рт. ст., PS – 60 ударов в минуту, при аускультации лѐгких отмечаются влажные хрипы с обеих сторон, отѐки стоп и голеней.
ЭКГ: фибрилляция предсердий, ЧСС – 65 ударов в минуту, отклонение ЭОС влево, признаки рубцовых изменений левого желудочка (инфаркт миокарда в анамнезе).
ЭХО-КГ: общая сократимость миокарда левого желудочка снижена (ФВ=30%). Биохимия крови: АСАТ – 45 ед/л, АЛАТ – 39 ед/л, креатинин – 98 мкмоль/л, ОХС –
4,5 ммоль/л, ТГ – 1,4 ммоль/л, ЛВП – 1,0 ммоль/л, глюкоза – 4,5 ммоль/л, К+ – 4,0 ммоль/л.
На момент осмотра пациент получает: Верошпирон 25 мг 1 раз в день; Бисопролол 5 мг 1 раз в сутки; Аторвастатин 40 мг вечером; Дигоксин 0,125 мг 1 раз в день; Варфарин 5 мг 1 раза в день.
Больной госпитализирован.
Вопросы:
1.Оцените адекватность выбранной диуретической терапии тяжести состояния пациента.
2.Назовите критерии эффективности диуретической терапии для данного пациента.
3.Укажите комбинацию лекарственных препаратов, сочетание которых усиливает риск брадикардии и АВ-блокады. Перечислите методы контроля безопасности фармакотерапии.
4.Укажите лабораторный показатель и его целевое значение для оценки эффективности и безопасности назначения Варфарина.
5.Изменение каких лабораторных показателей и во сколько раз может свидетельствовать о развитии побочных эффектов на фоне приѐма статинов?
173
Методический центр аккредитации специалистов_СЗ_Лечебное дело_2018 г.
Ситуационная задача 154 [K001994]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больной Л. 37 лет находится в стационаре, диагноз «внебольничная пневмония с локализацией в нижней доле правого легкого, средне-тяжѐлое течение, ДН I».
Заболел остро 4 марта: появился озноб, повышение температуры тела до 38,8 °С. В течение последующих 3 дней появились жалобы на сухой кашель, боли и тяжесть в правой половине грудной клетки, температура в пределах 38-38,7 °С. Самостоятельно принимал противовирусные препараты (Арбидол, Ингавирин), жаропонижающие средства, врача-терапевта участкового на дом не вызывал. В связи с отсутствием улучшения состояния, сохранением кашля, болей в грудной клетке и повышения температуры тела 7.03, вызвал скорую помощь и был госпитализирован в терапевтическое отделение.
Рентгенография лѐгких (7 марта): признаки пневмонии нижней доли правого лѐгкого.
Общий анализ крови (7.03): Нb – 145 г/л, лейкоциты – 18×109/л, эритроциты – 4,5×1012/л, тромбоциты – 240×109/л, палочкоядерные – 12%, лимфациты – 20%, нейтрофилы – 74%, эозинофилы – 1%, моноциты – 3%, СОЭ – 25 мм/ч.
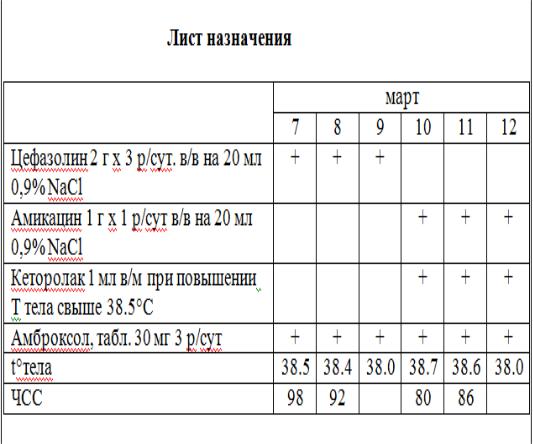
Лист назначения.
174
Методический центр аккредитации специалистов_СЗ_Лечебное дело_2018 г.
Вопросы:
1.Оцените рациональность стартовой эмпирической антимикробной терапии с учѐтом спектра действия препарата.
2.Оцените рациональность проведѐнной смены антибактериального препарата с учѐтом спектра действия препарата и наиболее частых возбудителей внебольничной пневмонии.
3.Предложите методы и время контроля эффективности антибактериальной терапии.
4.Сочетание каких из назначенных препаратов повышает риск развития нефротоксического побочного действия? (Ответ обоснуйте).
5.Предложите рекомендации по оптимизации антибактериальной терапии.
175