Материал: Баиров Г. Срочная хирургия детей-2
Лечение. В период рецидива непроходимости показана экстренная операция. Хирургическое вмешательство проводят под эндотрахеальным наркозом и защитным переливанием крови.
Техника операции. Срединная лапаротомия. Уровень циркулярного стеноза легко установить при эвентрации кишечника. При наличии порока развития тонкой кишки производят резекцию ее суженного участка с захватом престенотического расширения (20—25 см) и дистальнее стеноза на 5—7 см. Разницу диаметров расширенного верхнего и суженного нижнего сегментов кишки компенсируют косым отсечением последнего. Создают анастомоз «конец в конец». Циркулярные сужения толстой кишки ликвидируют продольным рассечением через стенозированную часть (до 1,5—2 см) с последующим сшиванием в поперечном направлении. Брюшную стенку послойно зашивают наглухо. При наличии перитонеальных явлений через отдельный прокол в брюшную полость заводят 1—2 тонких резиновых дренажа для последующего введения антибиотиков.
Техника операции. Срединная лапаротомия. При.ревизии брюшной полости выявляют увеличенный желудок и растянутую двенадцатиперстную кишку. Кишечные петли спавшиеся, синюшного цвета, вены брыжейки застойные. Слепая кишка расположена высоко. При эвентрации кишечных петель выявляется причина непроходимости. Как правило, имеются общая брыжейка и заворот ее на 180—7200 против часовой стрелки. После раскручивания заворота необходимо проверить подвижность слепой кишки, так как изолированная причина непроходимости (заворот) бывает редко и обычно выявляется высокая чрезмерная фиксация слепой кишки. В этих случаях необходимо рассечь спайки, мобилизовать слепую кишку с последующим смещением ее и фиксацией в правой подвздошной области (у детей после 1 года жизни, а грудным пациентам производят операцию Ледда). Подобная тактика показана и при сдавлении двенадцатиперстной кишки высоко расположенной слепой или изолированном завороте «средней кишки». После ликвидации причин непроходимости в брюшную полость вводят антибиотики и зашивают ее послойно наглухо.
Сдавлеиие просвета кишки кистоэными образованиями
Кисты брюшной полости и забрюшинного пространства, а также кистоз-ные удвоения желудочно-кишечного тракта в ряде случаев суживают просвет кишечной трубки и вызывают симптомокомплекс рецидивирующей непроходимости. Это осложнение может возникнуть в любом возрасте.
Клиническая картина. В случаях сдавления кистой просвета кишки периодически возникают приступообразные боли в животе, локализацию которых выявить у детей младшего возраста невозможно. Более старшие дети жалуются на боль ниже пупка. Приступы сопровождаются рвотой, задержкой стула. При осмотре ребенка можно отметить асимметрию живота за счет выступающего опухолевидного образования и видимой перистальтики кишечника. При поверхностной осторожной пальпации иногда удается определить в брюшной полости умеренно подвижную и болезненную кистозную массу. Ее наличие подтверждается пальцевым исследованием через прямую кишку. Выявление кисты брыжейки небольших размеров практически невозможно из-за легкой ее смещаемости и затруднений, связанных с беспокойством пациента. Однако часто болевой приступ самостоятельно проходит, и ребенок вновь себя чувствует здоровым. В период стихания болей при настойчивом и правильно проводимом пальпаторном исследовании обычно выявляют кисту. Киста брыжейки, осложненная заворотом соответствую-
щей петли кишки, проявляется картиной острой кишечной непроходимости.
Рентгенологическое исследование в таких случаях редко помогает распознать истинную причину заболевания.
Дифференциальная диагностика. Осложненные кисты приходится дифференцировать от механической кишечной непроходимости (хронической и острой), вызванной другими причинами. Распознавание истинной причины заболевания сложно вследствие сходной симптоматики и определенной настроенности хирурга, который не думает о возможном наличии редко встречающейся у детей кисты. Однако подробный разбор анамнестических данных (периодические приступы болей, запоры, рвоты, увеличение живота) и клинической симптоматики (наличие кистозной массы в брюшной полости, нетипичность проявлений предполагаемой инвагинации, гельминтной непроходимости), некоторые рентгенологические находки должны быть настораживающими в отношении осложненной кисты брыжейки.
Лечение. Детей с осложненными кистами брыжейки необходимо оперировать вслед за установлением диагноза. Выбор метода оперативного вмешательства определяется характером кисты и состоянием больного.
Техника операции. Срединная лапаротомия. При ревизии брюшной полости устанавливают причину непроходимости, локализацию кисты и ее размеры. Выявленный заворот петли кишки ликвидируют обычным расправлением, затем кисту удаляют одним из принятых способов.
Вылущение возможно при изолированной однокамерной или небольшой многокамерной кисте брыжейки, не спаянной с кишечной стенкой. После введения 0,25% раствора новокаина брюшинный листок рассекают над полуокружностью кисты и осторожно ее удаляют, отслаивая тупым и острым путем элементы брыжейки. При значительных по размеру однокамерных лимфангиомах и тератомах мелкие сосуды можно перевязать и пересечь. Образовавшийся в брыжейке дефект зашивают отдельными кетгутовыми швами.
Удаление кисты путем резекции прилегающей петли кишки производят в случаях многокамерных множественных лимфангиом, часть стенки которых распространяется на значительном протяжении под серозную оболочку края кишки, и во всех случаях, когда имеются следы воспалительного процесса в кисте с обширными перифокальными сращениями. Наиболее обширные резекции производят при множественных кистозных лимфангэктззиях брыжейки. Вначале мобилизуют кисту у корня последней, после чего необходимо внимательно оценить топографию сосудов, сохранив основные аркады, затем по общим правилам производят резекцию соответствующего участка кишки вместе с кистой и накладывают анастомоз «конец в конец».
Марсупиализация показана в редких случаях при наличии громадных однокамерных кист, занимающих брыжейку на значительном протя-
женин и распространяющихся в забрюшинное пространство, а также у поздно поступивших и ослабленных больных, когда радикальная операция представляет непосредственную опасность. Кисту пунктируют, иглой с широким просветом, отсасывают содержимое и вскрывают. Имеющиеся перегородки и спайки разрушают, выстилку обрабатывают 3% спиртовым раствором йода. Края стенки кисты частично иссекают и подшивают к брюшине, апоневрозу и коже по окружности раны брюшной стенки, которую уменьшают до 4—8 см путем послойного ушивания. Полость кисты тампонируют. Во всех случаях перед зашиванием раны брюшной стенки в полость вводят антибиотики.
Внутренние брюшные грыжи
Перемещение кишечных петель в дефекты брыжейки, сальника или карманы брюшины (без выхождения внутренностей из брюшной полости) принято называть внутренними грыжами, которые у детей, как правило, носят врожденный характер.
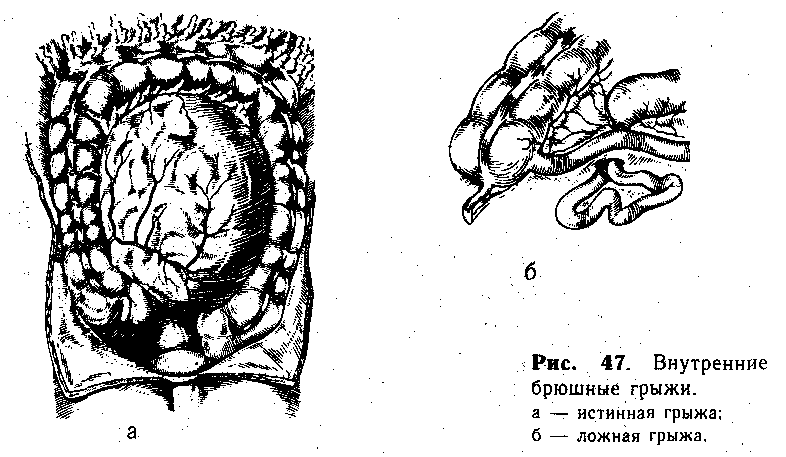
Если смещенные кишечные петли покрыты листками брюшины, которые образуют своеобразный грыжевой мешок (рис. 47, а), то подобные внутренние грыжи называются истинными. При перемещении органов через отверстие в брыжейке или другие врожденные дефекты возникают грыжи, не покрытые грыжевым мешком, и их называют ложными (рис. 47, б). У детей встречаются преимущественно парадуоденальные грыжи.
Клиническая картина. Внутренние брюшные грыжи, как истинные, так и ложные, могут неопределенно длительно протекать бессимптомно и впервые проявляться кишечной непроходимостью у взрослых или детей старшего возраста. Наши наблюдения показывают, что не исключена возможность возникновения острой кишечной непроходимости и в период новорожденносхн. Однако для внутренних брюшных грыж у детей наиболее характерны симптомы рецидивирующей непроходимости.
Рентгенологическое исследование мало помогает распознаванию внутренних брюшных грыж. В редких случаях на обзорных рентгенограммах удается выявить заполненные газом петли тонкой кишки, сконцентрированные в виде правильной округлой формы «конгломерата» (ограничение грыжевым мешком).
Для уточнения диагноза можно пользоваться контрастированием толстой кишки, которая имеет необычное положение, огибая грыжевой мешок, заполненный ущемленными петлями тонкой кишки.
Дифференциальную диагностику, как и при других видах врожденной рецидивирующей непроходимости, проводят с заболеваниями, сопровождающимися болями в животе, рвотой и кишечным дискомфортом.
Лечение. Операцию обычно проводят по срочным показаниям. Перед операцией промывают желудок и начинают внутривенное капельное вливание жидкости.
Длительность предоперационной подготовки минимальная — ограничивается временем, необходимым для медикаментозной подготовки к наркозу.
Техника операции. Срединная лапаротомия. Производят ревизию брюшной полости. Дальнейший ход операции зависит от найденных изменений. При парадуоденальной грыже (W. Treitz) кишечные петли поочередно осторожно подтягивают из кармана брюшины, что происходит в ряде случаев с некоторым трудом. Для облегчения выведения кишечника грыжевые ворота слегка растягивают тупыми крючками. Следует помнить о том, что рассекать плотное кольцо грыжевых ворот недопустимо, так как сверху и слева они включают в себя восходящую ветвь нижней брыжеечной вены, а снизу и сбоку ограничены складкой брюшины, в толще которой проходит левая ободочная артерия.
Ущемление в отверстиях брыжейки ликвидируют вправлением кишечных петель. В ряде случаев можно надсечь одну из сторон ущемляющего кольца, однако очень осторожно, ориентируясь в прохождении брыжеечных сосудов.
После извлечения ущемленных петель кишки грыжевые ворота зашивают отдельными капроновыми или шелковыми швами.
Наличие нежизнеспособной кишки (возможно при длительном ущемлении и наличии странгуляций) является показанием к ее резекции с одномоментным анастомозом «конец в конец».
Послеоперационное лечение. Всем детям назначают антибиотики внутримышечно, витамины С и группы В, сердечные средства (по показаниям), кислород в первые 2—3 дня. Для профилактики пневмонии ребенку создают возвышенное положение, делают горчичное обертывание, проводят физиотерапевтические мероприятия, дыхательную гимнастику, часто поворачивают в кровати. При наличии рвоты 1—2 раза в день промывают желудок теплым 1 % раствором натрия гидрокарбоната. Если была произведена операция Ледда или разделение спаек без нарушения целости кишки, то ребенка начинают поить к концу первых суток. Для профилактики болей и борьбы с парезом кишечника показана длительная (3—4 дня) эпидуральная анестезия. Если была произведена резекция кишки или образован обходной анастомоз, то ребенок в течение 2 сут находится на парентеральном питании. Большое значение имеет восполнение недостатка белков, возникшего в результате хронического расстройства питания и потерь во время операции. Количество вводимой плазмы крови и альбумина зависит от возраста, Гемотрансфузии производят не чаще 2 раз в неделю. Следует помнить о том. что наилучшим для восстановления всех видов обмена является питание через рот, которое начинают со 2—3-го дня. Вначале ребенок получает жидкую пищу (бульон, кисель, кефир, жидкая манная каша, тертое яблоко, яйцо). Затем постепенно с 7—8-го дня диету расширяют. Швы снимают на 9—10-й день. После марсупиализации тампоны подтягивают через 6—7 дней с последующим постепенным удалением их к 14—16-му дню. Остаточную полость вновь рыхло тампонируют после промывания растворами антибиотиков, сменяя тампоны через 3—4 дня, предупреждая закрытие наружного отверстия. Облитерация полости завершается к концу 2-го месяца.
Если была произведена операция Ледда, то перед выпиской производят рентгенологический контроль для выяснения местоположения слепой кишки.
Оперативное лечение рецидивирующей непроходимости, по нашим данным, в большинстве случаев заканчивается успешно.