Материал: V-L-Bykov-Chastnaya_Gistologia_cheloveka-1
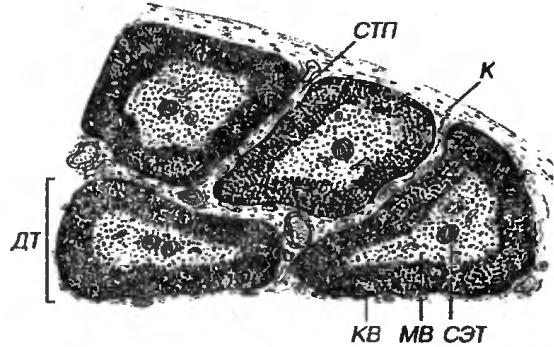
Рис. 2-2. Тимус. К - капсула, СТП - соединительнотканные перегородки, ДТ - долька тимуса, КВ - корковое вещество, МВ - мозговое вещество, СЭТ - слоистые эпителиальные тельца.
1. Корковое вещество - более темное вследствие плотной упаковки тимоцитов (содержит около 90% их числа). Предшественники Т-клеток (претимоциты) поступают в него из красного костного мозга, мигрируя через стенку сосудов кортико-медуллярной зоны; пролиферирующие тимоциты располагаются в виде скоплений между эпителиальными клетками в т.н. субкапсулярной зоне, имеют вид больших лимфоцитов и еще не обладают
рецепторами Т-клеток (РТК). Созревающие тимоциты, продолжая делиться и перемещаясь в более глубокие части коры, за счет реаранжировки генома образуют РТК к различным антигенам. Они имеют вид средних и малых лимфоцитов. Тимоциты коры при стрессе разрушаются (под действием кортикостероидов), что вызывает опустошение коры (акцидентальную инволюцию).
Подавляющее большинство (90-95%) тимоцитов, образовавшихся в коре, в ней же гибнет механизмом апоптоза в процессе отбора, включающего положительную селекцию (выживание клеток, способных распознавать собственные белки главного комплекса гистосовместимости) и отрицательную селекцию (гибель клеток с рецепторами к собственным антигенам). Погибшие клетки уничтожаются макрофагами. В коре образуются субпопуляции Т-клеток: сначала они одновременно экспрессируют маркеры хелперов/индукторов (CD4), киллеров/супрессоров (CD8) и РТК, затем - РТК и только один из маркеров. Более зрелые Т-клетки перемешаются в мозговое вещество.
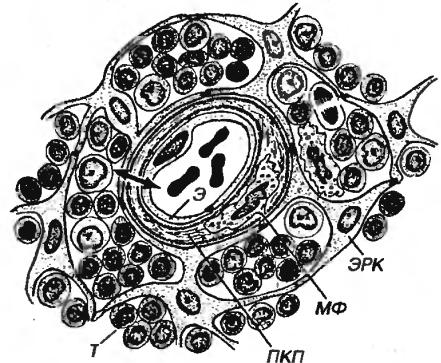
Эпителиоретикулярные клетки - светлые, оксифильные, со светлым ядром, крупным ядрышком и умеренно развитыми органеллами. Своими отростками они охватывают тимоциты, создавая микроокружение, необходимое для их деления и созревания (рис. 2-3). В корковом веществе имеется несколько особых вариантов эпителиальных клеток:
Рис. 2-3. Участок коркового вещества тимуса. Т - тимоциты, ЭРК - элителиоретикулярные клетки, МФ - макрофаг, Э - эндотелий капилляра, ПКП - перикапиллярное пространство. Стрелкой показан гемато-тимусный барьер.
1)секреторные клетки (нескольких типов) - содержат в цитоплазме секреторные гранулы. Вырабатывают факторы, необходимые для созревания тимоцитов: тимозин, тимопоэтин, тимусный сывороточный фактор и др.
Первые два поступают также в кровь и способны оказывать действие вне тимуса, что позволяет рассматривать его как эндокринную железу;
2)"клетки-нянькии" - заключают в своей цитоплазме до нескольких десятков активно делящихся и часто гибнущих тимоцитов, изолируя их от окружающих клеток и участвуя, по-видимому, в их селекции;
3)периваскулярные клетки - охватывают уплощенными отростками капилляры и служат элементом гемато-тимусного барьера (имеется только в корковом веществе), предотвращающего воздействие циркулирующих
руюших в крови антигенов на созревающие зямоциты. В состав барьера входят (см. рис. 2-3):
(1)эндотелий капилляра (в некоторых участках также перициты);
(2)базальная мембрана капилляра;
(3)перикапилллрное пространство, содержащее волокна и макрофаги;
(4)базальная мембрана зпителиоретикулярных клеток;
(5)цитоплазма зпителиоретикулярных клеток, связанных десмосомами.
2. Мозговое вещество - светлее коркового, содержит меньшее количество более зрелых (малых) тимоцитов, нечувствительных к кортикостероидам, которые покидают тимус (проходя через стенку посткапиллярной венулы в кортико-медуллярной зоне) и заселяют Т-зависимые зоны периферических органов иммунной системы. Эпителиальные клетки - более крупные и многочисленные, чем в коре; в отдельных участках они, уплощаясь и ороговевая, накладываются друг на друга концентрическими слоями, образуя
слоистые эпителиальные тельца (Гассаля) диаметром до 100 мкм и более (см.
рис. 2-2). Функция слоистых телец неясна; их размеры и число увеличиваются с возрастом и при стрессе.
ЛИМФАТИЧЕСКИЕ УЗЛЫ
Лимфатические узлы - периферические органы иммунной системы,
располагающиеся по ходу лимфатических сосудов. Имеют бобовидную форму; к выпуклой поверхности подходят приносящие лимфатические сосуды, в области ворот на вогнутой поверхности входят артерии и нервы и выходят
выносящие лимфатические сосуды и вены. Покрыты соединительнотканной капсулой, от которой вглубь органа отходят трабекулы. Строма узлов образована трёхмерной сетью ретикулярных клеток, коллагеновых и ретикулярных волокон, а также макрофагами я антиген-представляющими клетками. В ее петлях располагаются элементы лимфоцитарного ряда. В каждом узле можно выделить корковое и мозговое вещество (рис. 2-4).
Корковое вещество состоит из наружной коры, расположенной под капсулой узла, и лежащей под ней глубокой коры (паракортикальной зоны).
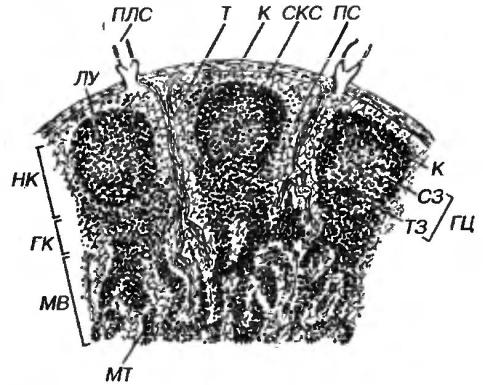
Наружная кора включает лимфоидную ткань, образующую лимфатические узелки (В-зависимые зоны) и межузелковые скопления, а также особые лимфатические сосуды - синусы, располагающиеся под капсулой и по ходу трабекул (рис. 2-4).
Рис. 2-4. Лимфатический узел. К - капсула, Т - трабекула, ПЛС - приносящий лимфатический сосуд, НК - наружная кора, ГК - глубокая кора, МВ - мозговое вещество. ЛУ - лимфатический узелок: К - корона, ГЦ - герминативный центр, СЗ - светлая зона центра, ТЗ - темная зона центра, МТ - мозговые тяжи, СКС - субкапсуярный синус, ПС - промежуточный синус.
Лимфатический узелок (фолликул) представляет собой сферическое скопление лимфоидной ткани, наружную границу которого образует слой уплощенных ретикулярных клеток. Различают первичные и вторичные узелки.
Первичные узелки - компактные однородные скопления малых (В) лимфоцитов рециркулирующего пула, связанных с ретикулярными клетками и особым видом антиген-представляющих фолликулярно-дендритных клеток.
Имеется небольшое количество Т-клеток, макрофагов. Встречаются в лимфатических узлах лишь в отсутствие антигенных воздействии (во внутриутробном периоде). Под влиянием антигенов превращаются во вторичные.
Вторичные узелки состоят из короны и герминативного центра.
Корона - скопление малых лимфоцитов на периферии узелка, полулунной формы на субкапсулярном полюсе и истончающееся до нескольких клеток на мозговом. Содержит В-клетки рециркулирующего пула и В-клетки памяти, а также незрелые плазматические клетки, мигрирующие из герминативного центра.
Герминативный центр развивается только под влиянием антигенной стимуляции вследствие Т-зависимого процесса. В нем происходит пролиферация и дифференцировка В-клеток в незрелые плазматические и В- клетки памяти в результате их взаимодействия с антигеном, фолликулярнодендритными клетками, Т-лимфоцитами (хелперами и супрессорами). Часть клеток, оказавшаяся неспособной к этим взаимодействиям, подвергается апоптозу и захватывается макрофагами. Из центра через глубокую кору в мозговые тяжи мигрируют незрелые плазматические клетки.
В разгар реакции на антиген герминативный центр включает темную зону (смежную с глубокой корой), и светлую зону (между темной и короной), содержащие делящиеся и дифференцирующиеся клетки. В светлей зоне рыхло располагаются более зрелые клетки, мигрировавшие в нее из темной, где они плотно прилежат друг к другу.
Межузелковая зона содержит малые лимфоциты и макрофаги; при антигенной стимуляции она почти полностью исчезает, замещаясь узелками.
Глубокая кора (паракортикальная зона) - Т-зависимая зона лимфатического узла. В ней осуществляются дозревание Т-клеток, поступивших из тимуса, а также их антиген-зависимая пролиферация и дифференцировка с формированием различных субпопуляций. Образована диффузной лимфоидной тканью, представленной Т-клетками, лежащими в петлях ретикулярной ткани и взаимодействующими с особым видом антиген-представляющих клеток - интердигитирующими клетками. Последние обладают цитоплазматическими отростками, охватывающими лимфоциты и проникающими между отростками соседних клеток. Встречаются также плазматические клетки, мигрирующие из узелков в мозговое вещество. Имеются лимфатические синусы
(промежуточные) и посткапиллярные венулы с высоким эндотелием, который способен взаимодействовать с хоминг-рецепторами Т- и В-лимфоцитов, обусловливая их миграцию из сосудистого русла.