Материал: V-L-Bykov-Chastnaya_Gistologia_cheloveka-1
в) мышечные венулы (диаметр - до 100 мкм) характеризуются хорошо развитой средней оболочкой, в которой в один ряд лежат гладкомышечные клетки. Последние отличаются слабым развитием сократительных элементов и отсутствием строгой ориентации.
Артерио-венозные (артериоло-венулярные) анастомозы - сосуды диаметром 30-500 мкм, непосредственно связывающие артериолы н венулы и обеспечивающие юкстакапилляный кровоток в микроциркуляторном русле.
Подразделяются на: (1) анастомозы с постоянным кровотоком и (2) анастомозы с регулируемым кровотоком. Во вторую группу входят анастомозы с мышечной регуляцией и гломусного типа. Последние характеризуются узким просветом и наличием в утолщенной средней оболочке особых эпителиоидных (видоизмененных мышечных) клеток, непосредственно контактирующих с эндотелием. Эта клетки способны изменять свой объем и, меняя просвет сосуда, воздействовать на кровоток.
СЕРДЦЕ
Сердце - мышечный орган, который вследствие ритмических сокращений обеспечивает циркуляцию крови в сосудистой системе. Оно вырабатывает также гормон - предсердный натриуретический фактор. В состав стенки сердца входят три оболочки (рис. 1-6): 1) внутренняя - эндокард 2) средняя - миокард и 3) наружная - эпикард. Фиброзный "скелет" сердца служит опорой клапанам и местом прикрепления кардиомиоцитов.
1.Эндокард выстлан эндотелием, под которым расположен соединительнотканный подэндотелиальный слой. Еще глубже залегает мышечно-эластический слой, содержащий гладкомышечные клетки и эластические волокна. Наружный соединительнотканный слой связывает эндокард с миокардом и непосредственно переходит в соединительную ткань последнего.
2.Миокард - самая толстая оболочка стенки сердца - состоит из
кардиомиоцитов, объединенных в функциональные волокна, которые образуют слои, спиралевидно окружающие камеры сердца. Между волокнами располагается соединительная ткань, содержащая сосуды и нервы. Кардиомиоциты разделяют на три типа: сократительные, проводящие и секреторные (эндокринные).
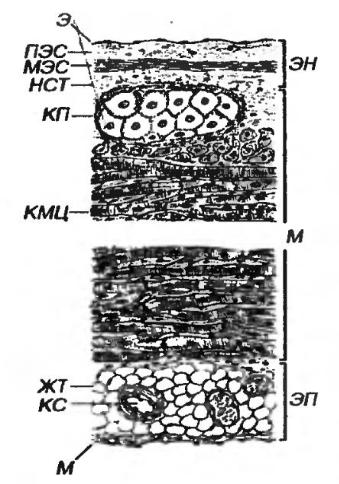
Рис. 1-6. Стенка сердца. ЭН - эндокард, М - миокард, ЭП - эпикард. Э – эндотелий, ПЭС - подэндотелиальный слой, МЭС - мышечно-эластический слой, НСТ - наружный соединительнотканный слой, КП - клетки Пуркииье, КМЦ - кардиомиоциты, ЖТ - жировая ткань, КС - кровеносные сосуды, М - мезотелий.
Сократительные (рабочие) кардиомиоциты образуют основную часть миокарда. Они содержат 1-2 ядра (часто полиплоидные) в центральной части и миофибриллы по периферии, соединены яруг с другом в области вставочных дисков и связаны в единую трехмерную сеть благодаря наличию анастомозов. Их форма в желудочках цилиндрическая, в предсердиях - неправильная, часто отростчатая. Они могут резко гипертрофироваться при длительной повышенной нагрузке.
Проводящие кардиомиоциты обеспечивают ритмическое координированное сокращение различных отделов сердца благодаря способности к генерации и быстрому проведению электрических импульсов. Образование импульса происходит в синусном узле, откуда он по специализированным путям передается в предсердия н атриовентрикулярный узел. В последнем импульс задерживается на 0.04 с, после чего быстро
распространяется по атриовентрикулярному пучку Гиса и его ветвям к
рабочим кардиомиоцитам желудочков. Проводящие кардиомиоциты разделяются на три типа: (1) Р-клетки, (2) переходные клетки и (3) клетки Пуркинье.
(1)Р-клетки (от английских слов pale - бледный и pacemaker - водитель ритма) - светлые, мелкие, отростчатые, с небольшим содержанием слабо ориентированных миофибрилл и крупными ядрами. Эти клетки встречаются в синусном и узлах и межузловых путях. Они служат главным источником электрических импульсов, обеспечивающих ритмическое сокращение сердца.
(2)переходные клетки - по строению и топографии занимают промежуточное положение между Р-клетками и сократительными кардиомиоцитами. Встречаются преимущественно в узлах, но проникают и в прилежащие участки предсердий.
(3)клетки Пуркинье - светлее, шире и короче сократительных кардиомиоцитов , содержат мало неупорядоченно расположенных мнофибрилл; часто лежат пучками. Эти клетки численно преобладают в пучке Гиса и его ветвях, встречаются по периферии узлов. Образуют звено связи между переходными клетками другими типами клеток миокарда.
Секреторные кардиомиоциты располагаются в предсердиях. Это - клетки отростчатой формы, со слабо развитым сократительным и значительно развитым синтетическим аппаратом. В цитоплазме располагаются плотные гранулы, содержащие гормон - предсердный натриуретический фактор
(пептид) - ПНФ (ПНП). Попав в кровь, ПНФ приносится к органам-мишеням - почкам, надпочечникам, головному мозгу и др. ПНФ вызывает стимуляцию диуреза, натриуреза, расширение сосудов, угнетение секреции альдостерона, кортизола, вазоцрессина. снижение АД. Секреция ПНФ резко усилена у больных с коронарной недостаточностью и гипертонической болезнью.
3. Эпикард покрыт мезотелием, под которым располагается рыхлая волокнистая соединительная ткань, содержащая сосуды и нервы. В эпикарде может иметься в значительном количестве жировая ткань. Эпикард представляет собой висцеральный листок перикарда; париетальный листок также имеет строение серозной оболочки и обратен к висцеральному слоем мезотелия. Гладкие влажные поверхности париетального и висцерального листков легко скользят друг по другу при сокращении сердца. При повреждении мезотелия (обычно вследствие
воспалительного процесса - перикардита) за счет образующихся между листками соединительнотканных спаек деятельность сердца может существенно нарушаться.
"Скелет" сердца играет роль опорной структуры: к нему прикреплено большинство мышечных волокон, с ним связаны клапаны сердца. Он состоит из плотной волокнистой соединительной ткани с участками хрящевой и образован мембранной перегородкой, фиброзными треугольниками и кольцами.
Клапаны сердца состоят из основы, образованной плотной волокнистой тканью (содержащей коллагеновые и эластические волокна) н покрытой на обеих поверхностях эндотелием. Основания клапанов прикреплены к фиброзным кольцам.
ЛИМФАТИЧЕСКИЕ СОСУДЫ
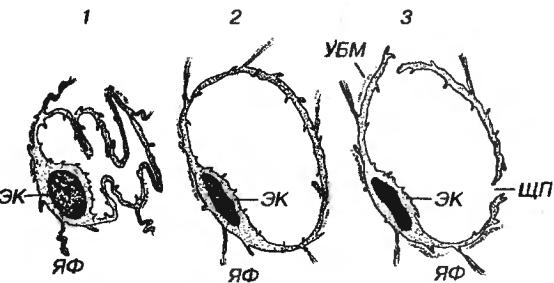
Лимфатические капилляры - тонкостенные сосуды диаметром 30-200 мкм. слепо начинающиеся в тканях в виде мешковидных выпячиваний и формирующие сети. Эндотелиальные клетки, образующие их стенку, в 4-5 раз крупнее н в 2-3 раза тоньше, чем эндотелиоциты кровеносных капилляров. В отличие от последних, микроворсинки на их поверхности обращены не в просвет, а в сторону соединительной ткани (откуда происходит всасывание жидкости), тогда как транспортные пузырьки движутся только в одном направлении - в сторону просвета капилляра. Цитоплазма содержит сократительные микрофиламенты. Между смежными эндотелиальными клетками имеются щелевидные пространства шириной 25-50 нм и более. Базальная мембрана прерывиста или отсутствует. Лимфатические капилляры связаны с прилежащей соединительной тканью якорными (ретикулярными) филаментами. Строение лимфатического капилляра может существенно изменяться в зависимости от степени заполнения его лимфой (рис. 1-7).
Отводящие лимфатические сосуды образуются в результате слияния нескольких лимфатических капилляров. По строению своей стенки они очень изменчивы, но в целом сходны с венами и содержат клапаны. Часть лимфатического русла между двумя соседними клапанами лимфатических сосудов рассматривается как структурно-функциональная единица лимфатических путей и называется лимфангионом. Всего в лимфатическом русле человека имеется около 100 тыс. лимфангионов. Лимфа перемещается в пределах лимфангиона и от одного
лимфангиона к другому за счет сокращения окружающей скелетной мускулатуры и вследствие ритмических (с частотой до нескольких десятков в минуту) сокращений гладкомышечных клеток в стенке лимфатических сосудов (среди которых некоторые клетки обладают признаками водителей ритма). Последние располагаются циркулярно (спирально) вблизи клапана и активируются вследствие давления лимфы на стенку сосуда.
Рис. 1-7. Лимфатические капилляры в различном функциональном состоянии: 1 - спавшийся, 2 - заполненный лимфой, 3 - с расширенными межклеточными щелевидными пространствами. ЭК - эндотелиальные клетки, ЯФ - якорные филаменты, ЩП - щелевидные пространства, УБМ - участки базальной мембраны
Грудной проток - самый крупный лимфатический сосуд - по строению стенки напоминает нижнюю полую вену. Она содержит три нечетко разграниченные оболочки - внутреннюю, среднюю и наружную. Внутренняя оболочка включает эндотелий, подэндотелиальный соединительнотканный слой, внутреннюю эластическую мембрану. Средняя оболочка состоит из слоев циркулярно и продольно лежащих гладкомышечных клеток, пронизанных коллагеновыми в эластическими волокнами. Наружная оболочка (наиболее толстая) включает наружную эластическую мембрану, слой соединительной ткани и продольно расположенные пучки гладкомышечных клеток, сосуды сосудов. По своему ходу трудной проток содержит 9 полулунных клапанов, утолщенных у основания за счет скоплений соединительной ткани и гладких миоцитов. Последние располагаются также в створках клапанов.