Материал: Posobie_Dezhuranta-2014_Rekomendatsii_Dlya_Prak

- 442 -
пособие дежуранта (2014 г.)
Подготовка |
|
|
|
жащих навыках |
быстрое |
выполнение |
||||||||
1. Проверьте аппаратуру и убедитесь, |
процедуры. |
|
|
|
|
|
|
|||||||
|
|
|
|
|
|
|
|
|
||||||
что дефибриллятор и другое оборудова- |
Недостатки: требуется |
специальная |
||||||||||||
ние для проведения |
реанимационных |
|||||||||||||
рентгеновская аппаратура. |
|
|
||||||||||||
мероприятий находятся в готовности; |
|
|
||||||||||||
|
|
|
|
|
|
|
|
|
||||||
2. Уложите |
больного |
как |
|
при пункции |
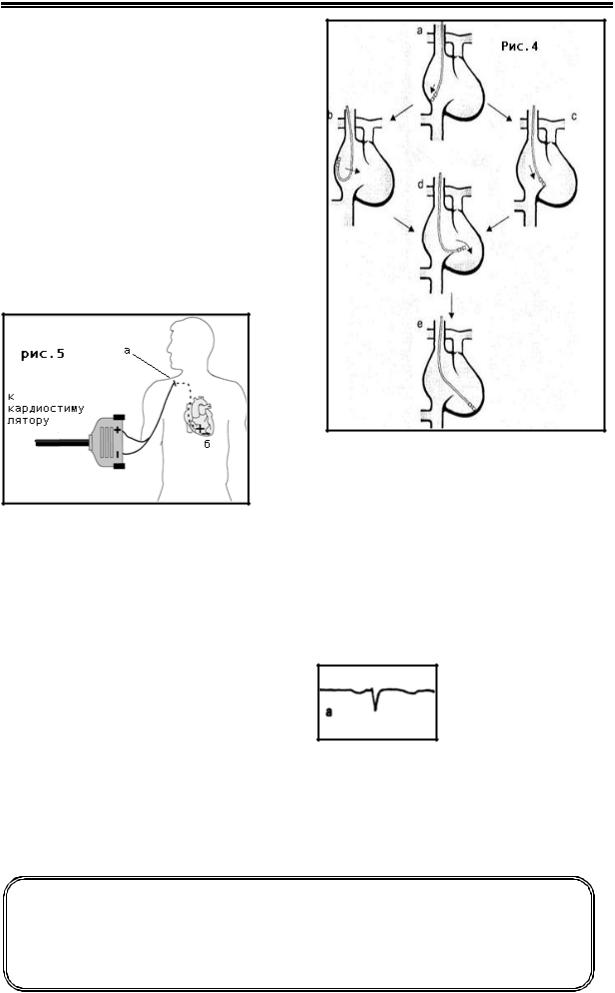
1. |
Через |
венозный катетер продвиньте |
|||||||
центральных вен (см. стр. 450). Осуще- |
||||||||||||||
электрод |
в |
правое |
предсердие |
и |
||||||||||
ствите венозный доступ, установив кате- |
||||||||||||||
направьте его к верхушке правого желу- |
||||||||||||||
тер в периферическую вену. Расположи- |
||||||||||||||
дочка (см. Рис. 4) – последовательность |
||||||||||||||
те электроды для регистрации ЭКГ так, |
||||||||||||||
а→ с→ е. В этом случае электрод легко |
||||||||||||||
чтобы они не мешали манипуляциям с |
||||||||||||||
проходит через трехстворчатый клапан; |
|
|||||||||||||
катетером для кардиостимуляции. Под- |
|
|||||||||||||
|
|
|
|
|
|
|
|
|
||||||
ключите монитор (ЭКГ, неинвазивное АД, |
2. |
При |
возникновении |
затруднений |
||||||||||
SpO2); |
|
|
|
|
||||||||||
|
|
|
|
сформируйте петлю электрода в правом |
||||||||||
3. Обработайте раствором |
антисептика |
|||||||||||||
предсердии – b. При небольшом поворо- |
||||||||||||||
кожу в месте пункции и изолируйте место |
||||||||||||||
те и продвижении электрода вперед пет- |
||||||||||||||
введения электрода стерильным мате- |
||||||||||||||
ля |
должна |
расправиться |
прямо через |
|||||||||||
риалом; |
|
|
|
|
||||||||||
|
|
|
|
трехстворчатый клапан – d→e. |
|
|
||||||||
4. Проверьте, что электрод проходит че- |
|
|
||||||||||||
|
|
|
|
|
|
|
|
|
||||||
рез катетер или специальный трансдь- |
3. Продвигайте электрод таким образом, |
|||||||||||||
юсер, который вы будете устанавливать |
||||||||||||||
больному. Желательно, чтобы размеры |
чтобы его конец был направлен прямо к |
|||||||||||||
электрода для временной кардиостиму- |
верхушке правого желудочка, а он сам |
|||||||||||||
ляции и размеры трансдьюсера совпа- |
лежал свободно в виде буквы S между |
|||||||||||||
дали между собой. Обычно электроды |
правым предсердием и правым желудоч- |
|||||||||||||
для ЭКС у взрослых пациентов имеют 5 |
ком. |
|
|
|
|
|
|
|
||||||
или 6 размер по French; |
|
|
|
|
Оптимальное |
положение |
кончика |
|||||||
5. Выполните катетеризацию централь- |
электрода – |
ближе к верхушке правого |
||||||||||||
ной вены. |
Считается, |
что |
электродом |
желудочка на его диафрагмальной стен- |
||||||||||
обычно легче манипулировать при до- |
||||||||||||||
ке. |
|
|
|
|
|
|
|
|
||||||
ступе через |
правую внутреннюю ярем- |
|
|
|
|
|
|
|
|
|||||
|
Если |
закрепить кончик |
электрода |
в |
||||||||||
ную вену, но при доступе через правую |
|
|||||||||||||
диафрагмальной |
стенке |
правого желу- |
||||||||||||
подключичную вену меньше вероятность |
||||||||||||||
дочка не удается, можно установить его |
||||||||||||||
смещения |
электрода |
при |
движениях |
|||||||||||
в выносящем тракте правого желудочка. |
||||||||||||||
больного. Если имеется |
коагулопатия, |
|||||||||||||
Но в этом положении вероятность сме- |
||||||||||||||
для доступа безопаснее |
использовать |
|||||||||||||
щения электрода значительно |
повыша- |
|||||||||||||
внутреннюю |
яремную |
или бедренную |
||||||||||||
ется, требуется более высокая амплиту- |
||||||||||||||
вену. |
|
|
|
|
||||||||||
|
|
|
|
да импульса для стимуляции. |
|
|
||||||||
|
|
|
|
|
|
|
||||||||
Методики проведения электрода для кардиостимуляции через яремную или подключичную вену
Под визуальным контролем (рентгенокардиоскопия)
Преимущества: позволяет оптимально расположить электрод, при надле-
для заметок