Материал: Neonat_s_positсii_sim_licarya_2007

Розділ 4
аномальні рухи очей;
порушення терморегуляції (гіпоабо гіпертермія);
вегето-вісцеральні розлади;
псевдобульбарні та рухові розлади;
судоми;
розлади м’язового тонусу;
прогресуюча постгеморагічна анемія, метаболічні порушення.
Б. Епідуральні крововиливи
Епідуральні крововиливи виникають між внутрішньою поверхнею кісток черепа і твердою мозковою оболонкою (так звана внутрішня кефалогематома) і не розповсюджуються за межі черепних швів внаслідок міцного зрощення в цих місцях твердої мозкової оболонки.
Клінічні ознаки:
після «світлого» проміжку (від трьох до шести годин) розвивається синдром стиснення мозку;
фокальні чи дифузні клоніко-тонічні судоми;
мідріаз на боці крововиливу;
застійні явища на очному дні;
геміпарез на боці, протилежному локалізації гематоми.
В. Субарахноїдальні крововиливи
Субарахноїдальні крововиливи виникають у разі порушення цілості менінгеальних судин.
Клінічні прояви:
одразу ж після народження дитини спостерігаються: підвищена збудливість, загальний неспокій у вигляді пожвавленої спонтанної рухової активності;
підвищені сухожильно-періостальні та безумовні рефлекси,
здригання, іноді судоми, тремор, напади апное;
менінгеальні симптоми, особливо ригідність м’язів потилиці;
загальна гіпотонія.
Заходи: при підозрі на розвиток внутрішньочерепного крововиливу транспортувати дитину у лікувальний заклад із забезпеченням охоронного режиму.
156

Основні патологічні стани
4.14.5. Пологові травми спинного мозку
А. Клініка
тяжкий параліч дихальних м’язів;1–С4:
млявий параліч м’язів шиї з обмеженням поворотів голови;
анестезія шкіри у ділянці потилиці;
центральна тетраплегія;
парез кишок;
порушення чутливості в ділянці ураження.
Ураження спинного мозку на рівні С5–С6 (верхній тип парезу Дюшенна – Ерба; порушується функція проксимального відділу руки):
плече повернуте всередину, лікоть розігнутий, спостерігається пронація передпліччя, кисть іноді зігнута – симптом «руки ляльки»;
м’язовий тонус в ураженій парезом руці знижений;
разом із парезом руки відзначається відставання лопатки від хребта.
Ураження спинного мозку на рівні С7–Т1 (нижній дистальний тип парезу Дежерін-Клюмпке):
параліч (парез) м’язів кисті з подальшою слабкістю пальців;
відсутній хапальний рефлекс;
не викликається долонно-ротовий рефлекс;
втрачається чутливість кисті.
Ураження спинного мозку на рівні С5–Т1–2 (тотальне ураження плечового сплетення – параліч Кернера):
в ураженій парезом руці різко виражена м’язова гіпотонія;
рука висить, набирає положення пронації, нею можна легко обвити навколо шиї – симптом «шарфа»;
сухожильні рефлекси викликаються;
немає хапального та долонно-ротового рефлексів;
виражені периферичні розлади кровообігу – ціаноз, похолодіння, симптом «ішемічної рукавички».
Ураження спинного мозку на рівні С3–С5 (парез діафрагми – синдром Коферата):
наявність синдрому дихальних розладів різного ступеня тяжкості;
ціаноз;
під час вдиху живіт не вип’ячується;
157

Розділ 4
на боці травми не спостерігається втягування діафрагми під краєм ребер, дихання на боці ураження ослаблене;
характерна деформація грудної клітки у вигляді дзвона.
Б. Показання для проведення рентгенографії шийного відділу хребта
вимушене положення голови;
наявнiсть кривошиї;
наявнiсть неврологiчних розладiв неясної етіології;
обмеження pyxiв у шийному вiддiлi;
непостiйнi розлади дихання;
змiни м’яких тканин на piвнi кранiовертебрального переходу та шиї.
4.14.6. Пологові травми внутрішніх органів
А. Розрив печінки та селезінки
Клінічні прояви:
млявість дитини;
блідість шкіри;
постгеморагічна анемія;
тахікардія;
тахіпное;
погіршення смоктання;
жовтяниця.
Розрив капсули печінки може призвести до шоку та смерті дитини.
Б. Крововилив у надниркові залози
Клінічні прояви:
гіповолемічний шок;
різке зниження артеріального тиску;
виражена м’язова гіпотонія;
парез кишок.
В. Заходи при травмах внутрішніх органів:
транспортування в лікарню;
консультація хірурга;
хірургічне лікування.

Розділ 5
Вроджені вади розвитку
5.1. Вроджені вади серця
Щороку в Україні народжується 6–6,5 тис. дітей з вродженими вадами серця (ВВС), 35–40 % з них перебувають у критичному стані з перших днів та тижнів життя і потребують невідкладної інтенсивної терапії та хірургічної корекції. Тому проблема своєчасної діагностики та надання невідкладної допомоги новонародженим і дітям першого року життя є надзвичайно актуальною. Вона пов’язана як з великим поліморфізмом аномалій розвитку серцево-судинної системи, так і зі складністю діагностики на догоспітальному етапі. Тільки у класифікації, затвердженій Європейською асоціацією кардіоторакальних хірургів, вказано 160 ВВС, а на практиці зустрічається понад 200 їх комбінацій. І першими зустрічаються з немовлятами, які мають ВВС, не кардіологи і кардіохірурги, а неонатологи, педіатри, сімейні лікарі.
Не всі вроджені вади серця оперуються в неонатальний період, деякі аномалії виявляються пізніше, протягом першого року життя. Усі діти з ВВС знаходяться на диспансерному обліку в кардіолога, але безпосередньо спостерігають за їхнім розвитком саме сімейні лікарі. Слід враховувати, що за будь-якого погіршення стану немовляти лікар повинен призначати лікування, зважаючи на наявну в нього вроджену ваду серця. Велику увагу необхідно приділяти навчанню матері основним навичкам спостереження за хворою дитиною.
Тому сімейний лікар стикається з необхідністю вирішення таких актуальних питань, як:
своєчасна пре- і постнатальна діагностика вроджених вад серця;
реабілітація та диспансерний нагляд;
навчання матері особливостям догляду за дітьми з ВВС.
159
Розділ 5
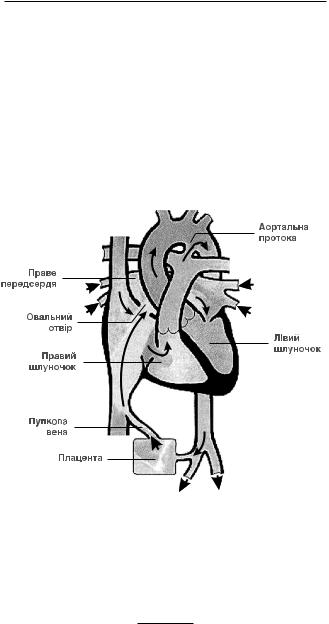
5.1.1. Зміни кровообігу відразу після народження (рис. 1)
припинення кровообігу плаценти (підвищення системного опору, зменшення притоку по нижній порожнистій вені, закриття венозного протоку);
розправлення фізіологічного ателектазу легенів, зниження легеневого опору, збільшення легеневого кровоплину, початок оксигенації в легенях;
закриття артеріального протоку (від 12 до 24 годин);
збільшення притоку оксигенованої крові у ліве передсердя з легеневих вен;
закриття овального вікна (неповне в 30–50 % випадків).
Рисунок 1. Кровообіг плода
5.1.2. Рання діагностика вроджених вад серця
Клінічні симптоми, за наявності яких слід запідозрити ВВС:
1.Ціаноз – симптом артеріальної гіпоксемії. Слід звертати увагу на відтінки ціанозу. Блакитний характерний для тетради Фалло, ма-
160