Материал: Metodichka_po_pulmonologii_Ionova_2020_goda
ла качания) рентгеновской трубки. Чем больше этот угол, тем меньше толщина томографического слоя. При угле качания 30–40° толщина томографического слоя составляет 1–1,5 см, при уменьшении его до 15° – около 3 см. Особый вид томограмм, толщина которых достигает 5–7 см, возникает при смещении трубки на 8–10°. Такое исследование обозначается как зонография. В настоящее время оно потеряло свое клиническое значение.
Линейная томография имеет два основных назначения.
Во-первых, оценка состояния трахеи и крупных бронхов, а также расположенных рядом с ними анатомических структур. Томография средостения и корней легких позволяет выявить изменение просвета крупного бронха, прежде всего его сужение или деформацию, патологическое образование или увеличенные лимфатические узлы в средостении и в корне легкого. Это исследование направлено, прежде всего, на диагностику центрального рака легкого и на выявление увеличенных лимфатических узлов при периферическом раке.
Во-вторых, линейная томография позволяет уточнить характер изменений в легочной ткани, определить характер контуров, структуру, форму и размеры патологического образования. Томография позволяет выявлять полости распада и обызвествления в инфильтратах, очаги и ретикулярные изменения в прилежащей легочной ткани. Томография легких имеет значение в дифференциальной диагностике периферического рака с другими патологическими процессами в легочной ткани, такими как пневмонии, абсцессы, туберкулезные инфильтраты, инфаркты и другие.
Основным недостатком линейной томографии является низкая контрастная чувствительность, вследствие чего выявление значительной части патологических изменений в средостении, корнях легких и в легочной ткани оказывается затруднительным. В настоящее время происходит процесс замены линейной томографии на аксиальную, КТ. В тех случаях, когда есть возможность проведения КТ-исследования органов дыхания, необходимость в предварительной линейной томографии отпадает, а КТ выполняется непосредственно после обзорной рентгенографии.
Методики контрастирования:
Рентгеновские методики контрастирования при обследовании больных можно условно разделить на несколько основных групп:
а) контрастирование трахеи и бронхов – бронхография; б) контрастирование сосудов – ангиопульмонография, аортография, бронхи-
альная артериография, верхняя каваграфия; г) контрастирование полостей – плеврография, диагностический пневмото-
ракс, пневмомедиастинография и пневмомедиастинотомография, пневмоперитонеум и пневморетроперитонеум, пневмоперикард, фистулография;
д) контрастирование глотки, пищевода и желудка.
Все методики связаны с высокой лучевой нагрузкой, поскольку выполняются под контролем рентгеноскопии, трудоемки, обременительны для пациента, небезопасны из-за потенциального риска возникновения тяжелых осложнений. Большая часть из этих методик замена компьютерной томографией, реже для уточнения характера изменений выполняется МРТ и УЗИ. Описание технических
96
подробностей проведения каждой из перечисленных процедур можно найти в специальных руководствах по рентгенодиагностике.
Прямая ангиография:
Контрастирование сосудов в грудной полости может проводиться в виде ангиопульмонографии (АПГ), аортографии, исследования бронхиальных артерий, верхней или нижней каваграфии.
Ангиопульмонография — способ контрастного исследования сосудов малого круга кровообращения. Основным показанием к проведению АПГ является подозрение на развитие ТЭЛА. Кроме того, она может проводиться при пороках развития легкого, нагноительных заболеваниях, новообразованиях. Исследование также дает возможность определить функциональное состояние паренхимы легкого, оценить внутрилегочную и сердечную гемодинамику.
Различают несколько видов ангиопульмонографии:
а) общая АПГ, выполняемая путем внутривенного введения контрастного вещества или посредством ангиокардиографии из правого желудочка сердца;
б) селективная АПГ, выполняемая из ствола или ветвей легочной артерии; в) суперселективная АПГ, включающая контрастирование из долевых, сег-
ментарных ветвей легочной артерии; г) окклюзионная АПГ, выполняемая при заклинивании субсегментарной или
лобулярной ветви легочной артерии концевой частью сердечного катетера или при блокировании баллоном катетера магистральной ветви легочной артерии.
АПГ производится в рентгенооперационных, обеспечивающих телевизионный рентгенологический и физиологический контроль, оснащенных автоматическими инъекторами для быстрого, дистанционного и синхронного с рентгенографией введения водорастворимого контрастного вещества в сосуды и сердце. Катетер вводится в сосуды, как правило, чрескожно-чрезбедренным способом.
При анализе ангиопульмонограмм оценивают характер продвижения контрастного вещества по различным регионам легкого: легочной артерии, капиллярного русла, венозной системы малого круга кровообращения. По комбинации ангиографических признаков представляется возможным охарактеризовать вид и распространенность патологического процесса в легком. При этом обращается внимание на деформацию сосудов, их смещение, особенности контуров, разреженность сосудистого рисунка, степень развития сосудов отдельных сегментов легкого, характер расположения камер сердца и др. Наибольшее значение ангиопульмонография имела в диагностике ТЭЛА. В настоящее время эта технология быстро замещается КТ-ангиографией.
Бронхиальную артериографию целесообразно выполнять в сочетании с катетеризацией легочной артерии и изучением показателей давления, оксиметрией в регионах выше и ниже выявляемых анастомозов двух систем кровообращения легких. Это исследование имеет большое значение в выявлении причин легочного кровотечения. Источником поступления крови в бронхиальное дерево в большинстве случаев являются бронхиальные сосуды. Их эмболизация после проведенной бронхиальной артериографии является эффективным способом лечения кровохарканья и легочного кровотечения, особенно у лиц, страдающих хрониче-
97
скими воспалительными заболеваниями дыхательных путей и легких.
В прошлые годы нередко выполнялось контрастное исследование сосудов средостения, которое включало в себя также флебографию и аортографию. Флебографию выполняли с учетом характера патологического процесса, выявленного при помощи рентгенографии и томографии. При указании на вероятное поражение лимфатических узлов переднего средостения по данным обычного рентгеновского исследования выполняли верхнюю кавографию и контрастное исследование внутренних грудных вен, а при подозрении на поражение лимфатических узлов заднего средостения — азигографию.
Ультразвуковое исследование:
Ультразвук как физическое явление был открыт в 80-х годах XIX века, еще до рентгеновских лучей. Однако лишь интенсивное изучение промышленной и военной эхолокации привело к созданию в 50-х годах прошлого века первых диагностических ультразвуковых приборов. Медицинская эхография или ультразвуковая диагностика прошла долгий путь становления от одномерного представления плоских структур на основе отраженного звука до сложнейших трехмерных изображений анатомических объектов в реальном масштабе времени и закономерно стала неотъемлемой составной частью клинической медицины. Ультразвуковая диагностика направлена, прежде всего, на изучение тканевых и жидкостных структур, таких как органы живота и таза, сердце и крупные сосуды, щитовидная и молочные железы.
Несомненными преимуществами УЗИ являются высокая информативность в оценке мягкотканных и жидкостных структур, доступность, неинвазивный характер, отсутствие вредного ионизирующего излучения, относительная низкая (в сравнении с другими методами лучевой диагностики) стоимость. Основным недостатком метода является его субъективный характер. Результаты исследования напрямую зависят от опыта, квалификации и мануальных навыков специалиста, проводящего исследование. Кроме того, результаты проведенного исследования обычно доступны только в виде протокола, но фиксированные изображения проведенного исследования не являются предметом интерпретации или обсуждения. Видеозапись исследования, как правило, не проводится. Субъективизм проведения исследования и интерпретации его результатов является серьезным лимитирующим фактором технологии.
При патологии органов грудной полости УЗИ в виде ЭхоКГ традиционно используется для оценки состояния сердца и расположенных интраперикардиально крупных сосудов. Получаемые данные имеют большое значение для выявления артериальной легочной гипертензии, сопутствующей патологии сердца (пороки, аномалии развития и др.), а также признаков распространения опухоли в легком на перикард и камеры сердца.
Чрезкожное УЗИ органов грудной полости с целью изучения собственно опухолевого поражения анатомических структур грудной полости выполняется значительно реже. Причиной является воздухосодержащая легочная ткань, через которую ультразвук практически не распространяется. Для изучения органов и тканей грудной полости необходимо акустическое окно, через которое ультразвук
98
может проникать в грудную полость. Естественными окнами являются переднее средостение, прилежащее к передней грудной стенке, а также органы и ткани поддиафрагмального пространства. Известны исследования, свидетельствующие о высокой информативности УЗИ в оценке лимфатических узлов переднего средостения, перикарда и диафрагмы. Это исследование имеет несомненные преимущества в сравнении с рентгеновским методом в разграничении жидкости в плевральной полости и патологических изменений в легочной ткани.
Изучение легочной ткани становится возможным при возникновении безвоздушного участка, прилежащего к грудной стенке или диафрагме. Обычно им является ателектаз доли или всего легкого, реже – воспалительный инфильтрат или опухолевый узел. Через безвоздушную легочную ткань удается оценить локализацию и размеры центрально расположенной опухоли, ее взаимоотношения с прилежащими сосудами и бронхами, выявить признаки врастания периферической опухоли в плевру и грудную стенку. Метод имеет высокую информативность, однако субъективизм оценки результатов и трудность его воспроизведения ограничивают его практическое применение.
Эндосонография приобретает все большее значение в стадировании рака легкого. Метод позволяет выявлять опухолевую инвазию сосудов средостения при чреспищеводном исследовании, глубину прорастания опухоли в стенке трахеи и бронха при чрезбронхиальном исследовании. Особое значение приобретают транстрахеальные и трансбронхиальные пункции патологических образований и лимфатических узлов при эндосонографии.
Компьютерная томография:
Новая эпоха в торакальной радиологии наступила во второй половине прошлого века, после введения в клиническую практику методов рентгеновской компьютерной томографии и магнитно-резонансной томографии. В 1971 г. было проведено первое исследование головного мозга человека с помощью рентгеновского компьютерного томографа, разработанного группой исследователей под руководством G. Hounsfield. Основой для создания этого прибора стали теоретические исследования 60-х годов A. McCormack. Оба исследователя в 1989 г. стали лауреатами Нобелевской премии в области биологии и медицины.
Использование множества проекций для получения одного изображения принципиально отличает КТ от всех остальных рентгенологических методик, в том числе и цифровой рентгенографии. На рентгеновском снимке (пленочном и цифровом, рентгенограмме или томограмме) или люминесцентном экране изображение возникает после прохождения излучения в одном направлении, одной проекции. При этом происходит обязательная суммация, взаимное наложение составных частей исследуемого объекта. Эффект суммации может быть частично уменьшен с помощью продольной томографии. Однако и в этом случае сказывается влияние анатомических структур, расположенных выше и ниже выделяемого томографического слоя.
Изображение при КТ лишено суммационного эффекта. На его формирование не оказывают влияние число, форма, объем и взаимное расположение тканей, через которые проходят рентгеновские лучи. Эта особенность существенно уве-
99
личивает объем информации, содержащейся в каждой компьютерной томограмме по сравнению с рентгенограммой или обычной томограммой.
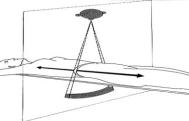
Смысл КТ как диагностической процедуры заключается в том, что излучатель (обычно рентгеновская трубка) и линейка детекторов (одна или несколько) вращаются вокруг изучаемой области. Количество детекторов в одной линейке может варьировать от 500 до 1200 единиц. Поскольку пациент располагается на столе компьютерного томографа в горизонтальном положении, обычно на спине, широкий веерообразный пучок рентгеновского излучения пересекает выбранную анатомическую область в поперечном направлении, перпендикулярно продольной оси тела. Ослабленное рентгеновское излучение попадает на детекторы, в каждом из которых возникает световая вспышка (сцинтилляция). Видимый свет преобразуется в электрический сигнал и далее кодируется в цифровом виде с помощью аналого-цифрового преобразователя.
Схема КТ:
Регистрация ослабленного рентгеновского излучения происходит в каждом детекторе через каждый градус смещения рентгеновской трубки. Таким образом, за одно вращение рентгеновской трубки регистрируется несколько десятков тысяч значений ослабленного излучения (количество детекторов × количество проекций), из которых и строится конечное изображение. Для этого все вычисленные коэффициенты ослабления рентгеновского излучения распределяются по матрице томограммы, состоящей из 512 строк и столбцов. Каждому коэффициенту ослабления присваивается числовое значение в условных единицах и соответствующий оттенок серой шкалы. Совокупность всех оттенков в каждой элементарной ячейке матрице (вокселе) формирует диагностическое изображение аксиального (поперечного) среза исследуемой области.
Учитывая, что объем информации в матрице томограммы существенно выше физиологических возможностей органа зрения, томограммы изучаются в электронных окнах, адаптированных к определенным средам: мягкотканном, легочном, плевральном и костном. Поскольку каждый элемент КТ изображения подставляет собой числовое значение коэффициента ослабления, его можно измерить в условных единицах – числах Хаунсфилда (HU). Нулевое значение шкалы соответствует плотности воды, минимальное значение (–1000) – плотности воздуха. Верхняя граница шкалы не имеет фиксированного значения. Мягкие ткани и кровь имеют положительные значения плотности +30...+70 HU, легочная ткань характеризуется низкими значениями плотности –700...–900 HU, жировая ткань –100...–120 HU, костная ткань – более +120 HU.
100