Материал: BA ХОБЛ
6
Аминофиллин |
|
- |
|
- |
|
Таблетки, |
|
Да |
До 24 |
|
|
|
|
|
|
раствор |
|
|
ч |
Теофиллин ретард |
|
|
- |
|
Таблетки |
|
Да |
До 24 |
|
|
|
|
|
|
|
|
|
|
ч |
Комбинация ДДБА + ИГК в одном ингаляторе: |
|
|
|||||||
Формотерол / беклометазон |
|
|
|
ДАИ, ДПИ |
|
- |
12 ч |
||
Формотерол / будесонид |
|
|
|
ДАИ, ДПИ |
|
- |
12 ч |
||
Сальметерол / флутиказон |
|
|
|
ДАИ, ДПИ |
|
- |
12 ч |
||
Тройные комбинации (ДДБА + ДД-АХП + ИГК): |
|
|
|||||||
Флутиказон / умеклидиниум / вилантерол |
|
|
|
- |
24 ч |
||||
Беклометазон / формотерол / гликопиррониум |
|
|
|
- |
12 ч |
||||
|
|
Ингибиторы фосфодиэстеразы-4: |
|
|
|||||
Рофлумиласт |
|
- |
|
- |
|
Таблетки |
|
- |
24 ч |
|
|
|
Муколитики: |
|
|
||||
Эрдостеин |
|
- |
|
- |
|
Таблетки |
|
- |
12 ч |
N-ацетилцистеин |
|
|
|
|
Таблетки |
|
- |
? |
|
ДАИ – дозированный аэрозольный ингалятор; ДПИ – дозированный порошковый ингалятор; ИГК – ингаляционный глюкокортикоид
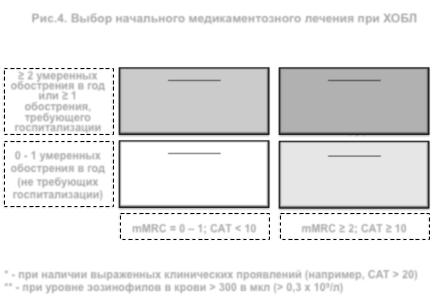
Начальный выбор лечебной тактики при ХОБЛ схематически представлен на рисунке 4 Рис.4. Выбор начального медикаментозного лечения при ХОБЛ
≥ 2 умеренных |
Группа С: |
|
обострения в год |
|
|
или ≥ 1 |
|
|
обострения, |
ДД-АХП |
|
требующего |
||
госпитализации |
|
|
0 - 1 умеренных |
Группа А: |
|
|
||
обострения в год |
|
|
(не требующих |
Бронходилататор |
|
госпитализации) |
||
|
||
|
mMRC = 0 – 1; САТ < 10 |
Группа D:
ДД-АХП или ДД-АХП + ДДБА * или ИГК + ДДБА **
Группа В:
Длительно действующий бронходилататор (ДДБА или ДД-АХП)
mMRC ≥ 2; САТ ≥ 10
*- при наличии выраженных клинических проявлений (например, САТ > 20)
**- при уровне эозинофилов в крови > 300 в мкл (> 0,3 х 109/л)
Далее охарактеризованы отдельные лечебные подходы при ХОБЛ
Бронходилататоры
Длительно действующие ингаляционные бронходилататоры– центральный элемент и основа лечебной тактики при ХОБЛ. Они предпочтительны в сравнении с пероральными формами бронходилататоров
Длительно действующие бронходилататоры (ДДБА и ДД-АХП) обычно предпочтительны в сравнении с короткодействующими (КДБА и КД-АХП), кроме ситуаций, когда (1) имеются лишь редкие эпизоды одышки или (2) требуется быстрое устранение одышки у лиц, уже получающих лечение длительно действующими бронходилататорами
Постоянное использование короткодействующих бронходилататоров обычно не
рекомендуется (т.е. преимущественно – по требованию и для лечения обострений – см. ниже)
7
В начале лечения используют один из длительно действующих бронходилататоров (ДДБА или ДД-АХП), либо их комбинацию. При более рефрактерных симптомах применяют комбинацию этих классов препаратов. Такие комбинации в большей степени, чем каждый из этих классов по отдельности, улучшают клинические проявления и снижают риск обострений
Применение метилксантинов ограничено из-за риска развития побочных эффектов и недоказанности влияния на частоту обострений и прогноз при ХОБЛ (назначаются преимущественно в ситуациях, когда недоступны иные бронходилататоры)
β2-агонисты:
приводят к расслаблению гладких мышц воздухоносных путей посредством стимуляции β2- адренорецепторов
КДБА обычно добавляют к ДДБА (по требованию)
формотерол и сальметерол – ДДБА для приема 2 р/сут, значимо улучшают ОФВ1 и другие параметры ФВД, уменьшают одышку, улучшают качество жизни, снижают риск обострений. На темп прогрессии бронхопульмонального поражения и смертность при ХОБЛ не влияют
побочные эффекты дозозависимы: тахикардия, тремор
Антихолинергические препараты:
уменьшают бронхоконстрикторные эффекты ацетилхолина на М3-мускариновые рецепторы гладкомышечных клеток бронхов
тиотропиум улучшает качество жизни при ХОБЛ и снижает частоту обострений (возможно, даже более значимо, чем ДДБА)
побочные эффекты редки: сухость во рту, металлический привкус
Метилксантины:
механизмы действия недостаточно ясны (блокирование аденозиновых рецепторов, снижение тонуса гладких мышц ?)
оказывают умеренный бронходилатирующий эффект, влияние на частоту обострений ХОБЛ неизвестно
усиливают бронходилатирующий эффект ДДБА
Побочные эффекты довольно часты и дозозависимы: тахикардия, аритмии, тошнота, диарея, головная боль, бессонница. Взаимодействуют со фторхинолонами
Противовоспалительные препараты:
В отличие от бронхиальной астмы, ингаляционные глюкокортикоиды (ИГК) в лечении больных с ХОБЛ играют не основную, но лишь вспомогательную роль. Это связано как с опасением увеличения риска развития бактериальных пневмоний (особенно при тяжелом течении ХОБЛ), так и с отсутствием доказательств благоприятного влияния ИГК на риск обострений и прогноз при ХОБЛ ИГК при ХОБЛ не рекомендованы для длительной монотерапии
ИГК преимущественно используются в добавление к ДДБА и/или ДД-АХП в случаях, когда обострения ХОБЛ возникают несмотря на прием этих длительно действующих бронходилататоров ИГК также используются при сочетании ХОБЛ и бронхиальной астмы
Позитивного эффекта от назначения ИГК можно ожидать у лиц, имеющих уровни эозинофилов периферической крови >300 клеток в 1 мкл (> 0,3 х 109/л). При их уровне < 100 клеток в 1 мкл (<0,1 х 109/л), наоборот, более вероятно, что применение ИГК благоприятного влияния на клинические проявления ХОБЛ не окажет
Пероральные ГК используются преимущественно для лечения обострений ХОБЛ (см.ниже)
У лиц с тяжелыми и очень тяжелыми респираторными нарушениями (ОФВ1< 50% от должного), частыми обострениями ХОБЛ – в добавление к длительно действующим
8
бронходилататорам ± ИГК может быть использован ингибитор фосфодиэстеразы 4
рофлумиласт
Этот препарат блокирует разрушение внутриклеточного циклического аденозинмонофосфата, оказывает противовоспалительное действие
Он не является бронходилататором
При его использовании улучшаются параметры ФВД, снижается риск обострений ХОБЛ
Побочные эффекты: диарея, тошнота, снижение аппетита, головная боль, нарушения сна
У лиц, имеющих обострения ХОБЛ несмотря на применение адекватной терапии (особенно у бывших курильщиков) в качестве дополнительного лечебного подхода может быть рассмотрен длительный прием азитромицина (по 250 мг/сут или по 500 мг 3 раза в неделю – в течение 1 года; требуется контроль интервала QT на ЭКГ и остроты слуха – 1 раз в 3-6 месяцев; этот подход может снижать риск обострений ХОБЛ)
Прочие препараты с лечении больных ХОБЛ
Статины для снижения частоты обострений ХОБЛ не рекомендуются. Однако, они часто назначаются лицам с ХОБЛ при наличии у них соответствующих сердечно-сосудистых показаний (например, ИБС, диабет)
У больных с ХОБЛ для устранения кашля не следует использовать противокашлевые лекарственные средства
При вторичной по отношению к ХОБЛ легочной гипертензии не рекомендуются легочные вазодилататоры (силденафил, илопрост и др)
Оксигенотерапия
Длительная оксигенотерапия показана больным с тяжелой гипоксемией в покое:
при уровне сатурации кислорода < 88% или при ее уровне 88-90%, если есть правожелудочковая недостаточность или эритроцитоз (гематокрит≥55%)
при ОВФ1< 30% от должного
рекомендуется проведение оксигенотерапии для поддержания сатурации кислорода на уровне > 90%
каждые 60-90 дней необходимо переоценивать (1) необходимость продолжения оксигенотерапии и (2) ее эффективность
Ежесуточная длительность такого лечения для получения эффекта – не менее 15ч (до 24 ч/сут). Титровать следует начиная со скорости потока 1 л/мин, ступенчато повышая на 1 л/мин до достижения сатурации > 90%
Эффективность длительной оксигенотерапии у тех, кто продолжает курить, значительно ниже, чем у тех, кто не курит
При длительной оксигенотерапии для контроля не следует использовать только параметры пульсоксиметрии, периодически требуется также учет показателей газового состава артериальной и венозной крови
Для доставки кислорода могут применяться назальные канюли, маски Вентури; используются различные варианты концентраторов кислорода; при отсутствии трахеостомии рутинного увлажнения не требуется
При проведении длительной оксигенотерапии в домашних условиях необходимо соблюдение соответствующих мер безопасности (в т.ч. противопожарной – см.
соответствующие рекомендации, например, https://thorax.bmj.com/content/70/Suppl_1/i1 – на английском языке)
9
Лечебная бронхоскопия и хирургические вмешательства
У отдельных больных с тяжелой эмфиземой могут быть использованы бронхоскопические вмешательства для уменьшения функциональной остаточной емкости легких (объема легких после выдоха). Спустя 6-12 месяцев после вмешательств может отмечаться улучшение переносимости нагрузки и качества жизни. Виды вмешательств: установка эндобронхиальных клапанов (перераспределяют воздух из пораженных участков легких к непораженным); установка эндобронхиальных спиралей (coils, устанавливаются эндобронхиально, способствуют компрессии паренхимы пораженной доли легкого и улучшению поступления воздуха в менее пораженные доли); бронхоскопическая термическая паровая аблация сегментарных бронхов (с теми же патофизиологическими эффектами)
Также отдельным больным с тяжелой эмфиземой верхней доли легкого могут быть показаны хирургические вмешательства по уменьшению легочного объема; некоторым лицам с большим размером легочных булл может выполняться буллэктомия. Эти вмешательства способствуют уменьшению притока воздуха к более пораженным участкам легких, улучшению его поступления в менее пораженные сегменты и могут приводить к уменьшению симптомов при тяжелом течении ХОБЛ
Обострения ХОБЛ и их лечение
За больным ХОБЛ требуется постоянное наблюдение. С течением времени у него могут наблюдаться периоды ухудшения, они могут возникать даже в случае оказания наиболее адекватной лечебной помощи
Обострение ХОБЛ – это острое ухудшение респираторных проявлений, требующее
использования дополнительных лечебных подходов
Обострения увеличивают темп прогрессирования ХОБЛ
При обострении ХОБЛ происходит усиление воспаления в структурах воздухоносных путей, увеличение образования слизи, что реализуется в ухудшении газообмена
Ведущим клиническим проявлением обострения является усиление одышки, другие симптомы включают увеличение гнойности и объема мокроты, усиление кашля и хрипов в
легких
Дифференциальную диагностику обострений ХОБЛ проводят с:
Пневмонией (рентгенография органов грудной клетки (ОГК), оценка уровней С-реактивного белка и/или прокальцитонина)
Пневмотораксом (рентгенография или УЗИ ОГК)
Плевральным выпотом (рентгенография или УЗИ ОГК)
Тромбоэмболией легочной артерии (D-димер, допплерография вен нижних конечностей, КТангиопульмонография)
Отеком легких (ЭКГ, кардиальные биомаркеры, рентгенография ОГК)
По степени тяжести выделяют следующие варианты обострений ХОБЛ:
Легкое (требует в лечении использования лишь короткодействующих бронходилататоров) Умеренное (к ним добавляют антибиотики и/или пероральные ГК)
Тяжелое (требует госпитализации). Тяжелые варианты обострений могут приводить к развитию острой дыхательной недостаточностиК развитию большинства обострений предрасполагают респираторные вирусные инфекции;
также важны бактериальные респираторные инфекции, воздействие поллютантов, низких температур. Обострения, связанные с вирусными инфекциями, наиболее длительные и
тяжелые
10
Во время обострения его клинические проявления обычно продолжаются 7-10 дней, иногда
– больше
Больной, перенесший обострение ХОБЛ, имеет повышенный риск развития нового обострений, таким образом, обострения ХОБЛ могут следовать одно за другим, что еще более увеличивает прогрессирование поражения респираторного тракта. Частыми считают ≥ 2 обострений в год
Более 80% обострений ХОБЛ лечатся амбулаторно, с использованием бронходилататоров (КДБА, возможно, в сочетании с КДМА), ГК и антибиотиков
Показания к госпитализации при обострении ХОБЛ:
Наличие тяжелых респираторных проявлений, включая внезапно усилившуюся одышку в покое, высокую частоту дыхательных движений, снижение сатурации кислорода, сонливость, спутанность сознания
Острая дыхательная недостаточность (ЧДД >30 в минуту, использование дополнительных дыхательных мышц, загруженность и другие нарушения сознания, снижение сатурации кислорода)
Появление новых симптомов (цианоз, периферические отеки)
Отсутствие улучшения несмотря на начальное усиление лечения
Наличие серьезных сопутствующих состояний (например, сердечная недостаточность, нарушения ритма сердца)
Отсутствие домашних возможностей для лечения)
Лечение тяжелых обострений ХОБЛ
Необходимо оценить выраженность симптомов, сатурацию кислорода, выполнить рентгенографию ОГК
Ключевым компонентом лечения больного с обострением ХОБЛ в стационаре является обеспечение адекватной кислородной поддержки при целевой сатурации кислорода 88-92%.
Для контроля – оценивать газовый состав крови (венозной, артериальной), параметры пульсоксиметрии. Могут использоваться: стандартная или высокопотоковая оксигенотерапия (назальные канюли, маски Вентури), неинвазивная или инвазивная вентиляция легкихУвеличить интенсивность применения бронходилататоров:
Увеличить дозы и частоту применения короткодействующих бронходилататоров
Комбинировать КДБА и КДМА
При начале стабилизации больного подключать ДДБА и ДДМА ± ИГК
Использовать спейсеры, а в ОРИТ – возможно, небулайзеры
Применять пероральные ГК (могут улучшать ОФВ1 и оксигенацию, уменьшать длительность обострений и период пребывания в стационаре; длительность их применения – обычно не более 5-7 дней)
При наличии признаков бактериальной инфекции – применять антибиотики (использованные по показаниям – уменьшают длительность обострения и продолжительность пребывания в стационаре, снижают риск ранних рецидивов; применяют внутрь, при необходимости – парентерально, обычно не более 5-7 дней)
Метилксантины (эуфиллин) не рекомендованы из-за риска развития ПЭ
При необходимости – неинвазивная вентиляция легких (у лиц с признаками острой дыхательной недостаточности, не имеющих противопоказаний – уменьшает период пребывания в стационаре и снижает летальность)
Постоянно контролировать жидкостный баланс (избегать чрезмерного внутривенного введения жидкостей)