Материал: Язык зеркало организма

___________________________ ГЛАВА 7 ______________________
б) кератозы как формы самостоятельных заболеваний (красный плоский лишай, красная волчанка, псориаз и др.).
Квторичным, или симптоматическим, кератозам относят заболевания, при которых эпицентр патологического процесса находится в других органах и тканях, а изменения слизистых оболочек являются лишь опосредованным отражением этого процесса и симптомом основного заболевания(кератозы при гиповитаминозах А, В2, ксеростомии и т.д.).
Кложным кератозам относят состояния, лишь внешне напоминающие проявления истинных кератозов и не имеющие с ними гистологического сходства. Примером могут служить белые плёнки при псевдомембранозной форме кандидоза.
Зарубежные авторы (Fiore Donnon др., 1984) приводят собственные этиогенетические классификации: 1) кератозы вследствие экзогенных факторов; 2) кератозы вследствие эндогенных факторов (кератоз поверхности фиброзного эпулиса, ангиомы, опухоли Абрикосова и др.); 3) вторичный кератоз при хроническом кандидозе (диффузная, локализованная или веррукозная форма); 4) кератоз токсический или медикаментозный, в виде лихеноидной реакции; 5) симптоматический кератоз при дерматозах; 6) опухолевые и предопухолевые кератозы.
ГРУППА ИСТИННЫХ ДИСКЕРАТ030В И 178 ПЕЙКОПЛАКИЧЕСКИХ СОСТОЯНИЙ
Лейкоплакия.
Хроническое заболевание полиэтиологической природы, относится к группе кератопреканкрозов и характеризуется патологическим ороговением слизистых оболочек. Чаще поражаются слизистые оболочки полости рта, языка, красная кайма губ. Лейкоплакию наблюдают и на других слизистых оболочках (пищевод, шейка матки, мочевого пузыря, мочеиспускательного канала, крайней плоти и др.). Болеют преимущественно мужчины старше 50-летнего возраста. Schuermann (1958) различает 3 видалейкоплакии: лейкоплакию-симптом, возникающую при системных заболеваниях; лейкоплакию-болезнь (истинная лейкоплакия), характеризующуюся ороговением слизистой оболочки без признаков воспаления, ложную лейкоплакию, включающую красную волчанку, красный плоский лишай и заболевания слизистой оболочки рта, сопровождающиеся появлением очагов гиперкератоза. А.Л.Машкиллейсон (1970) выделил 4 формы лейкоплакии; лейкоплакия курильщиков Таппейнера, плоская, веррукозная, эрозивно-язвенная.
В этиологии лейкоплакии определённое значение придаётся наследственной предрасположенности. Среди эндогенных факторов выделяют системные поражения органов (желудочно-кишечного тракта, эндокринной системы и др.). Лейкоплакию находят у больных, страдающих диабетом, гиповитаминозами, анемиями. Придают значение действию табачного дыма, хронической травме, влияниям гальванизма, воздействию метеорологических факторов, психичес-

КЕРАТОЗЫ ЯЗЫКА
ким расстройствам, хроническим воспалительным процессам в слизистой оболочке. Усилению местного ороговения могут также способствовать микроорганизмы (дрожжеподобные грибки, бледная спирохета, палочка Коха и др.). Нельзя исключить и роль внешних раздражителей: употребление очень горячей пищи, жевание табака, бетеля, наса. Длительность и возможность трансформации в рак во многом зависит от формы лейкоплакии.
Лейкоплакия может возникнуть как профессиональное заболевание на некоторых производствах у6-73% рабочих (РЯ.Пеккер, 1969). Профессиональные кератозы полости рта описаны при воздействии анилиновых красок и лаков, паров и пыли пека, продуктов сухой перегонки угля, каменноугольной смолы, фенола и формальдегида, паров бензина, бензола и т.д. Особенно неблагоприятно сочетание воздействия вредных профессиональных факторов с курением табака.
Клиническая картина лейкоплакии во многом определяется локализацией патологического процесса. Заболевание обычно начинается с участка покраснения вследствие воспаления слизистой оболочки. В последующем развивается плоская форма лейкоплакии, характеризующаяся равномерным распределением ороговения на ограниченных участках слизистой оболочки. В последующем в случаях прогрессирования процесса лейкоплакическии очаг приподнимается над уровнем слизистой оболочки, имеет бугристую поверхность, что свидетельствует о веррукозной лейкоплакии. Появление трещин и эрозий на поверхности веррукозных изменений отражает трансформацию в эрозивную формулейкоплакии.
Лейкоплакия курильщиков характеризуется ороговением твёрдого и частич но мягкого нёба, а также спинки языка. На беловато-сером или на сером фоне ороговевшей слизистой оболочки нёба хорошо заметны концевые отделы про токов малых слюнных желёз в виде красных точек. Случаи озлокачествления этой
формы, поданным литературы, - 4% всех ра |
|
||||
ковых опухолей (Reddy, 1974). После прекра- |
- - |
||||
щения курения она быстро регрессирует. |
|
|
|||
|
Плоская форма наблюдается |
наиболее |
|||
часто. (Рис.7-1). Отмечают ограниченные, |
не |
||||
возвышающиеся участки ороговения серовато- |
|||||
бурого оттенка без уплотнения в основании |
|||||
напоминающие плёнку, которая не снимается |
|||||
при |
поскабливайии; |
подобные |
участки |
||
ороговения |
могут |
находиться |
|
||
металлических и пластмассовых пломб и |
|||||
металлических |
протезов. Эта форма крайне |
||||
редко трансформируется врак. |
|
|
|||
|
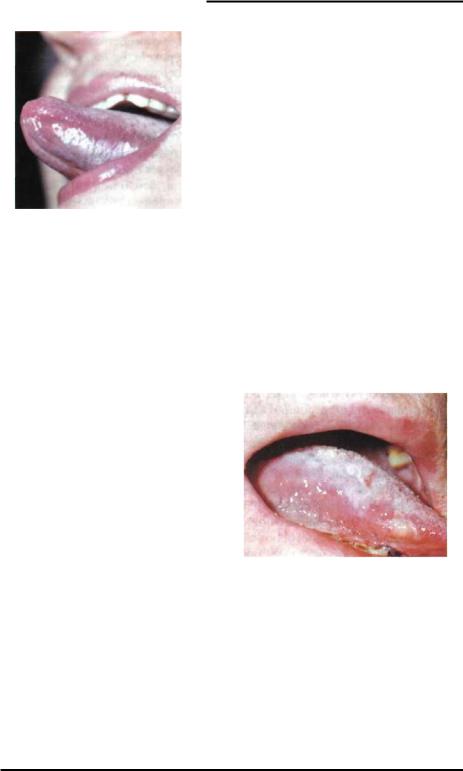
Веррукозная |
лейкоплакия (рис.7-2) |
- |
||
клинически отмечаются белые бляшки плотной |
|||||
консистенции, |
приподнимающиеся |
|
Рис.7-1: Плоская лейкоп- |
||
|
над |
||||
|
|
|
|
|
лакия вентральной по- |
уровнем слизистой оболочки(иногда |
до 2-3 верхности языка. |
||||
мм). Они имеют морщинистый вид, их |
|
|
|||
|
|
|
|
|
|
ГЛАВА 7 ________________________
|
|
|
|
поверхность |
грубая. Отмечают |
|
выраженный |
|||||||
|
|
|
|
процесс |
ороговения с |
гиперкератозом |
- |
эпи |
||||||
|
|
|
|
телия, а иногда и с его метаплазией. Выделяют |
|
|||||||||
|
|
|
|
бляшечную и бородавчатую разновидности этой |
|
|||||||||
|
|
|
|
формы лейкоплакии. |
|
|
|
|
|
|
|
|||
|
|
|
|
|
Бляшечная |
разновидность |
|
характери- |
||||||
|
|
|
|
зуется появлением молочно-белых, чётко |
|
|||||||||
|
|
|
|
контурированных |
возвышающихся |
|
над |
|||||||
|
|
|
|
уровнем |
слизистой |
оболочки |
|
элементов - |
не |
|||||
|
|
|
|
правильной формы, имеющих шероховатую |
||||||||||
|
|
|
|
поверхность |
и |
напоминающих |
омозоле- |
|||||||
|
|
|
|
лость. Чаще |
всего |
эта |
разновидность |
лока- |
||||||
Рис.7-2: |
Веррукозная лизуется |
на |
слизистой |
оболочке |
языка. Бо- |
|
||||||||
лейкоплакия боковой по- родавчатая |
|
форма |
|
характериз уется |
||||||||||
верхности языка. |
|
развитием бугристых |
образований |
на |
фоне |
|||||||||
|
|
|
|
плоской лейкоплакии, возвышающихся над |
||||||||||
уровнем слизистой оболочки. Цвет их серовато-белый. Эта форма обладает |
||||||||||||||
потенциальной |
злокачественностью. |
Наиболее |
частая |
локализация- |
|
|||||||||
слизистая оболочка щёк, углы рта, линии смыкания зубов, в области |
|
|||||||||||||
удалённых |
зубов, на |
участках, |
подверженных травмированию. Усиление |
|
||||||||||
гиперкератоза |
и |
увеличение |
плотности |
очагов |
|
являются |
ранними |
|||||||
клиническими признаками малигнизации. |
|
|
|
|
|
|
|
|
||||||
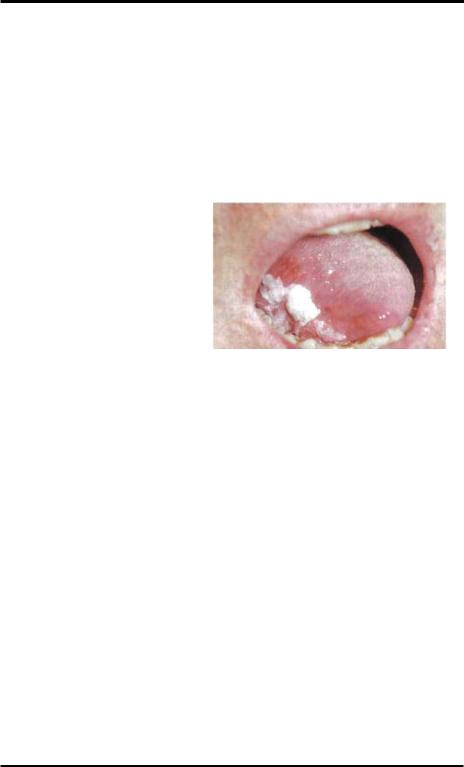
Эрозивная форма лейкоп- |
|
|
|
|
|
|
|
|
|
|
||||
лакии (рис.7-3) |
является |
следствием |
|
|
|
|
|
|
|
|
||||
осложнения простой или веррукозной. |
|
|
|
|
|
|
|
|
||||||
Нафонелей-коплакических |
|
|
|
|
|
|
|
|
|
|
|
|||
развиваются |
множественные |
и |
- |
|
|
|
|
|
|
|
|
|||
ничные эрозии или трещины. Подобные |
|
|
|
|
|
|
|
|
||||||
изменения |
обычно |
|
встречаются |
|
|
|
|
|
|
|
|
|
||
участках, |
|
|
подверженных |
|
|
|
|
|
|
|
|
|||
травмированию. |
|
|
Признаком |
|
|
|
|
|
|
|
|
|||
малигнизации |
является |
уплотнение |
|
|
|
|
|
|
|
|
||||
появление инфильтратов в основании эро- |
|
|
|
|
|
|
|
|
||||||
зии, сосочковые |
разрастания |
на |
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
Рис.7-3: Эрозивная форма лейкоп- |
|
|
|||||||
поверхности, увеличение размеров лакии. |
|
|
|
|
|
|
|
|
||||||
поражения. |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Необходимо помнить, что при поражении языка рельеф слизистой оболочки и её тургор отражаются на внешнем виде очага поражения и даже на клинической форме описываемого патопроцесса. Так, если лейкоплакия развивается на фоне складчатости языка, выступающие участки ороговевают сильнее, и поверхность языка напоминает булыжную мостовую. Сходную картину можно видеть при снижении тургора и складчатости на щеках. Если на языке нет выраженной складчатости, плоская лейкоплакия выглядит как серовато-белые,
КЕРАТОЗЫ ЯЗЫКА
слегка западающие пятна. При всех формах лейкоплакии языка наблюдается значительное снижение вкуса, иногда вплоть до полного его прекращения.
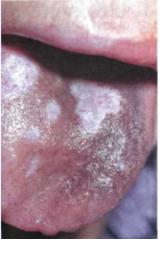
Гистологически все формы лейкоплакии, помимо кератозных изменений, обязательно имеют вдермепериваскулярныйлимфоцитарный (или полиморфноклеточный в случае плоской формы заболевания) инфильтрат, что является ответной реакцией организма на хронический процесс. Поданным А. Л. Машкиллейсона (1970), перерождение лейкоплакии в спиноцеллюлярный рак наступает в сроки от 6 месяцев до 25 лет (в среднем 1-5 лет); при плоской форме - у4,2% больных, при веррукозной и эрозивной -до 20%. Клинические симптомы начала озлокачествления лейкоштакического очага: усиление процесса ороговения на спокойном до этого участке, быстрое увеличение размеров и
плотности |
очага, |
появление |
||
уплотнений в основании эрозий и |
||||
язв (рис.7-4). Гистологическими |
||||
признаками |
озлокачествления |
|||
эрозив-но-язвенной |
формы, по |
|||
данным О.Л.Иванова с соавт. |
||||
(1997), являются: дискомплек- |
||||
сация |
базального |
и |
- |
|
зального слоев эпителия с - |
||||
которой |
|
клеточной |
атипией(1 |
|
стадия), |
множественные |
очаги |
||
клеточной атипии, признаки |
Рис.7-4: Бородавчатая лейкоплакия |
|||
дискератоза |
и паракератоза(2 с озлокачествлением. |
|||
стадия), резко выраженный акантоз, клеточный полиморфизм, дискератоз с эрозированием очагов и выраженной лимфоцитар-ной инфильтрацией(3 стадия).
Дифференциальную диагностику в зависимости от формы лейкоплакии следует проводить с красным плоским лишаем, красной волчанкой, кандидамикозом, мягкой лейкоплакией, белым губчатым невусом Кеннона, сифилитическими папулами. Иногда ошибочно за лейкоплакию принимают помутнение эпителия вокруг эрозии или язвы в процессе эпителизации. Такое помутнение быстро исчезает после полной эпителизации объекта. При болезни Боуэна в отличие от лейкоплакии имеется резко ограниченная воспалительная реакция вокруг участка серовато-белого налёта; при поскабливании налёт снимается с обнажением вогнутой бархатисто-красной поверхности.
Лечение: санация полости рта, устранение протезов из разнородных металлов, лечение системных заболеваний, прекращение курения, приёма алкоголя в обильных дозировках. Рекомендуется исключить острую, раздражающую пищу. Следует остерегаться обработки участков поражения прижигающими средствами. Эффективными являются криодеструкция, хирургическое иссечение очага, электрокоагуляция, иссечение с использованием лазерного скальпеля. Рекомендуют витаминизированные эмульсии, включающие витамин А, кератопластические средства при эрозивно-язвенных формах поражения.
____________________________ГЛАВА 7 _______________________
Келоидная лейкоплакия. Описана Н.Ф.Данилевским (1972) как самостоятельное заболевание. Развивается на основе коллагенозных изменений определённого участка слизистой оболочки. Существенным отличием этой формы лейкоплакии является наличие в основании субэпителиальных отделов коллагенового уплотнения, а не воспаления, как при обычной лейкоплакии. Способствовать коллагенизации могут разнообразные травматические факторы (коагуляция, ожог, прикусывание и т.д.). Описаны случаи развития келоидной лейкоплакии после красной волчанки, красного плоского лишая и др.
Вначале больные жалуются на болезненность и уплотнение участка поражения слизистой оболочки. Рельеф покрывающего участка обычно гладкий, депигментированный, но может быть и вогнутым. Келоид начинается как маленькая плотная папула розового цвета на месте травмы, иногда сопровождающаяся зудом. Очаг плотный на ощупь, почти безболезненный. Размеры келоидного очага в дальнейшем могут выходить за рамки начально приведшей к нему
травмы. |
Более |
старые |
|
очаги |
|
гиперпигментированные |
и |
. |
|
|
|
Регионарные |
лимфатические |
узлы |
|
|
|
изменены. В дальнейшем уплотнение тканей |
|
||||
очага поражения усиливается. При осмотре |
|
||||
виден запавший рельеф эпителия. Иногда узлы |
|
|
|||
келоида бывают в виде опухолевидных, плотных, |
|
|
|||
сидящих на |
широком |
основании |
образований |
|
|
(рис.7-5). На очагах келоида нередко возникают |
|
||||
глубокие болезненные трещины. Длительное |
|
|
|||
существование трещин и изъязвлений обычно |
|
||||
заканчивается озлокаче-ствлением процесса. |
|
|
|||
При этом заболевании имеются глубокие |
|
||||
фиброзно-склерозирующие явления в толще |
|
||||
собственно слизистой оболочки с глубокими |
|
||||
инфильтратами и гиперкератозом рогового слоя |
|
||||
эпителия. |
Заболевание |
заключается |
Рис.7-5: Келоидная лей- |
||
|
в |
||||
отложении коллагеновых веществ в эпителии, коплакия. < развитии склероза с поражением
васкулярного и периваскулярного отделов. Келоид развивается на значительном протяжении в глубину(гиперпродукция мукополисахаридов, пролиферация фибробластов).
Лечение: криотерапия с обкалыванием очага кортикостероидными гормонами, применение ароматических ретиноидов. Молодые рубцы хорошо регрессируют под лучами Букки (низковольтная рентгенотерапия) за счёт расщепления гиалуроновой кислоты (Н.Ф.Данилевский, Л.И.Урбанович, 1979).
Мягкая лейкоплакия ("лейкоэдема", "щёчное кусание", эксфолиативнаялейкоэдема). Описана Б.М.Пашковым в 1964 году. Этиология заболевания неизвестна. В отличие от невуса Кеннона, оно не носит врождённого характера. Н.Ф.Данилевский, Л.И.Урбанович (1979) указывают на этиологическую роль