Материал: Сердце
Пд проводящих кардиомиоцитов:
1) Малую крутизну подъема пд; 2) медленную реполяризацию (фаза 2), плавно переходящую в фазу быстрой реполяризации (фаза 3), во время которой мембранный потенциал достигает уровня —60 мВ
они имеют потенциал покоя от – 55 мВ до – 60 мВ (в отличие от сократительных волокон миокарда, обладающих потенциалом покоя от – 85 мВ до – 90 мВ;
их мембрана обладает повышенной проницаемостью для ионов Na+ по сравнению с другими клетками миокарда;
в связи с вышеуказанными свойствами они не способны поддерживать постоянный потенциал действия;
потенциал действия в них, называемый «кардиостимулирующим потенциалом» имеет малую крутизну подъема;
они имеют слабовыраженную стадию реполяризации: фаза медленной реполяризации (плато) почти отсутствует, за ней сразу следует фаза быстрой реполяризации, во время которой мембранный потенциал покоя достигает уровня -50 мВ – -60 мВ (вместо -85 мВ – -90 мВ в рабочем миокарде), после чего вновь начинается фаза диастолической деполяризации.
Вопрос№26.Медленная диастолическая деполяризация и ее роль в ритмической активности пейсмейкера.
Медленная диастолическая деполяризация. Механизм ее развития связан с входом в атипичные клетки Na + и Са2 + через Са2 +-каналы (Они проницаемы не только для ионов Са2+, но и для ионов Na+.) Быстрые нат¬риевые каналы не принимают участия в генерации ПД этих клеток.. Это происходит после реполяризации мембраны (при уровне ПС около -60 мВ), когда закрываются К + каналы. В связи с фактическим отсутствием постоянного мембранного потенциала базальный уровень мембранной поляризации клеток узлов проводящей системы называют максимальным диастолическим потенциалом (МДП).
Вопрос№27. Изменение каких электрофизиологических параметров клеток пейсмекера влияет на частоту сердечных сокращений.
В норме водителем ритма служит синоатриальный (СА) узел - водитель ритма первого порядка, расположенный в стенке правого предсердия у места впадения в него верхней полой вены. Частота разрядов СА-узла в покое составляет около 70 в 1 мин. От этого узла возбуждение распространяется сначала по рабочему миокарду обоих предсердий. При распространении возбуждения по проводящей системе оно на короткое время задерживается в атриовентрикулярном (АВ) узле. Остальные отделы специализированной системы, к которым относят пучок Гиса с его левой и правой ножками и их конечные разветвления-волокна Пуркинье - проводят импульсы довольно быстро (со скоростью примерно 2 м/с), поэтому различные отделы желудочков достаточно синхронно охватываются возбуждением. Скорость распространения импульса от субэндокардиальных окончаний волокон Пуркинье по рабочему миокарду составляет около 1 м/с.
Автоматические сокращения сердца зависят не только от деятельности сино-атриального узла (СА-узла). Остальные отделы проводящей системы также способны спонтанно генерировать импульсы, однако собственная частота разрядов клеток этих отделов мала. Она тем ниже, чем дальше от пейсмекера расположены клетки. Благодаря этому, в нормальных условиях потенциал действия в этих клетках возникает в результате прихода возбуждения от более часто разряжающихся верхних отделов, и их собственный автоматизм не успевает проявиться.
Если по той или иной причине возбуждение СА-узла не возникает, либо (при синоатриальной блокаде) не может перейти на предсердие, роль водителя ритма берет на себя АВ-узел- пейсмекер второго порядка (частота АВ-ритма равна 40-60/мин). Если же проведение возбуждения от предсердий к желудочкам полностью нарушено (развилась полная поперечная блокада), то желудочки сокращаются в ритме пейсмекера третьего порядка, расположенного в вентрикулярной проводящей системе. СА-узел называют номотопным (нормально расположенным) центром, а очаги возбуждения в остальных отделах проводящей системы - гетеротопными (ненормально расположенными) центрами.
В случае полной поперечной блокады предсердия и желудочки сокращаются независимо друг от друга - предсердия в ритме СА-узла, а желудочки со значительно меньшей частотой, присущей пейсмекерам третьего порядка (30-40/мин). При внезапном возникновении полной поперечной блокады желудочковые центры автоматизма начинают функционировать лишь через несколько секунд. Во время этой предавтоматической паузы кровоснабжение головного мозга ухудшается, что может привести к потере сознания и судорогам (приступ Морганьи-Адамса-Стокса). Если вентрикулярные водители ритма не включаются, то остановка желудочков может привести к необратимому повреждению мозга и даже к смертельному исходу.
Фаза 0 – деполяризация, которая характеризуется повышением натриевой проницаемости за счет активации быстрых натриевых каналов клеточных мембран. В этот период Na+лавинообразно входит в клетку. Эта фаза заканчивается достиже-нием критического уровня деполяризации, при котором происходит изменение знака мембранного потенциала (с -90 мВ до +30 мВ).
Фаза 1 – быстрая начальная реполяризация – связана с активацией медленных натриевых и кальциевых каналов;
Фаза 2 – медленная реполяризация (плато), характеризующееся дальнейшим повышением входа в клетку ионов кальция (Са2+). В период плато натриевые каналы инактивируются и клетка находится в состоянии абсолютной невозбудимости или рефрактерности.
Фаза 3 – быстрая конечная реполяризация обусловлена активацией калиевых каналов. В период фазы 3 закрываются кальциевые каналы за счет чего падает кальциевый ток, дополнительно деполяризующий мембрану. Это ускоряет процесс реполяризации;
Фаза 4 – потенциал покоя, в период которого за счет работы калий-натриевого насоса полностью восстанавливается градиент концентраций Na+ и K+ по обе стороны мембраны. Калий-натриевый насос представляет собой белок встроенный в мембрану, который работает таким образом, что выкачивает из клетки 3 иона Na+ и закачивает обратно 2 иона K+.
Вопрос№28.Проводящая система сердца , ее отделы, клеточный состав и значение. Роль в обеспечении хронотопографии процесса возбуждения.
-является внутрисердечным генератором ритма сердца, что обеспечивает св-во автоматизма и проводит возбуждение в сердце,определяя последовательность сокращений предсердий и желудочков, а также синхронность сокращения участков миокарда желудочков
Атипические мышцы образуют в сердце узлы и пучки, которые объединены в проводящую систему
1. Синусно-предсердный узел (Синоатриальный СА) Кис-Флека
-истинный водитель ритма (1 порядка)
-внутрисердечный генератора ритма (в стенке предсердья у устьев полых вен), в нем возникают импульсы, определяющие частоту и ритм сокращений сердца.
-расположен на задней правой стенке, на границе между верхней и нижней полыми венами);
2. Предсердно-желудочковый ( Атриовентрикулярный АВ) Латентный
-в нижней части межпредсердной перегородке на границе правого предсердия и желудочка под эндокардом правого предсердия).
-при патологии СА узла заменяет его и становится водителем ритма 1 порядка
-посылает импульсы к желудочкам
-переходит в предсердно-желудочковый пучок( атриовентрикулярный пучок АВП), который проходит между фиброзными кольцами предсердно-желудочковой перегородки делится на правую и левую ножки. В области верхушки ножки пучка загибаются и переходят в сердечных проводящих миоцитов. Отличительной особенностью проводящей системы сердца является наличие в ее клетках большого количества межклеточных контактов- нексусов. Эти контакты являются местом перехода возбуждения с одной клетки на другую.
3.Пейсмекерные клетки (водители ритма). Их главное свойство – неустойчивые потенциал покоя наружной мембраны. Благодаря К/Na -насосу натрия всегда больше внутри клетки, а калия снаружи. Эта разность ионов и создает электрический потенциал по обе стороны плазмолеммы. При определенной стимуляции в мембране открываются натриевые каналы, натрий устремляется наружу и мембрана деполяризуется. У пейсмекерных клеток благодаря постоянной небольшой утечке ионов плазмолемма регулярно деполяризуется без всяких внешних сигналов. Это вызывает потенциал действия, распространяющийся и на соседние клетки, вызывая их сокращение. Главные водители ритма – это кардиомиоциты синусно-предсердного узла. Каждую минуту они генерируют 60-90 импульсов. Водители ритма второго порядка образуют предсердно-желудочковый узел. Они генерируют импульсы с частотой 40 импульсов в минуту, и в норме их активность подавляется главными пейсмекерами. Пейсмекерные кардиомиоциты – мелкие светлые клетки с крупным ядром. Их сократительный аппарат развит слабо.
4.Проводящие кардиомиоциты
-обеспечивают быструю передачу возбуждения от водителей ритма к рабочим кардиомиоцитам. Эти клетки объединены в длинные тяжи, формирующие пучок Гиса и волокна Пуркинье.
Пучок Гиса
-составлен клетками среднего размера с редкими длинными извилистыми миофибриллами и мелкими митохондриями
-идет через пердсердно-желудочную перегородку и продолжается в желудочке в виде двух ножек – правой и левой
Волокна Пуркинье
-являются разветвлениями ножек пучка Гиса, которые отдают свои ветви к кардиомиоцитам
-содержат самые крупные кардиомиоциты, которые могут контактировать сразу с несколькими рабочими клетками
-миофибриллы образуют редкую неупорядоченную сеть, Т-система не развита. Вставовных дисков нет, но клетки объединены множеством нексусов, что обеспечивает высокую скорость проведения импульсов.
Дополнительные структуры:
-обеспечивают передачу импульсов при выключении атриовентрикулярного узла
-являются причиной излишней информации при патологии → могут вызвать внеочередное сокращение– экстрасистолу.
1. Пучки Кента
-начинаются от предсердных трактов и идут по латеральному краю сердца, соединяя предсердие и желудочки и минуя атриовентрикулярные пути
2. Пучок Мейгайля
-располагается ниже атриовентрикулярного узла и передает информацию в желудочки в обход пуков Гиса
З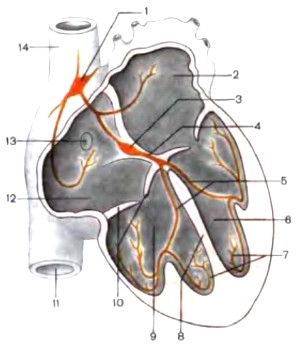 а
счет наличия двух видов тканей сердце
обладает двумя главными физиологическими
особенностями – длительным рефрактерным
периодом и автоматией
а
счет наличия двух видов тканей сердце
обладает двумя главными физиологическими
особенностями – длительным рефрактерным
периодом и автоматией
синусно-предсердный узел (синусовый узел);
левое предсердие;
предсердно-желудочковый узел (атриовентрикулярный узел);
предсердно-желудочковый пучок (пучок Гиса);
правая и левая ножки пучка Гиса;
левый желудочек;
проводящие мышечные волокна Пуркинье;
межжелудочковая перегородка;
правый желудочек;
правый предсердно-желудочковый клапан;
нижняя полая вена;
правое предсердие;
отверстие венечного синуса;
верхняя полая вена.
Начинается проводящая система сердца синусовым узлом (узел Киса-Флака), который расположен субэпикардиально в верхней части правого предсердия между устьями полых вен. Это пучок специфических тканей, длиной 10-20 мм, шириной 3-5 мм. Узел состоит из двух типов клеток: P-клетки (генерируют импульсы возбуждения), T-клетки (проводят импульсы от синусового узла к предсердиям).
Далее следует атриовентрикулярный узел (узел Ашоффа-Тавара), который расположен в нижней части правого предсердия справа от межпредсердной перегородки, рядом с устьем коронарного синуса. Его длина 5 мм, толщина 2 мм. По аналогии с синусовым узлом, атриовентрикулярный узел также состоит из P-клеток и T-клеток.
Атриовентрикулярный узел переходит в пучок Гиса, который состоит из пенетрирующего (начального) и ветвящегося сегментов. Начальная часть пучка Гиса не имеет контактов с сократительным миокардом и мало чувствительна к поражению коронарных артерий, но легко вовлекается в патологические процессы, происходящие в фиброзной ткани, которая окружает пучок Гисса. Длина пучка Гисса составляет 20 мм.
Пучок Гиса разделяется на 2 ножки (правую и левую). Далее левая ножка пучка Гиса разделяется еще на две части. В итоге получается правая ножка и две ветви левой ножки, которые спускаются вниз по обеим стороная межжелудочковой перегородки. Правая ножка направляется к мышце правого желудочка сердца. Что до левой ножки, то мнения исследователей здесь расходятся. Считается, что передняя ветвь левой ножки пучка Гиса снабжает волокнами переднюю и боковую стенки левого желудочка; задняя ветвь - заднюю стенку левого желудочка, и нижние отделы боковой стенки.
Ветви внутрижелудочковой проводящей системы постепенно разветвляются до более мелких ветвей и постепенно переходят в волокна Пуркинье, которые связываются непосредственно с сократительным миокардом желудочков, пронизывая всю мышцу сердца
Синусно-предсердный узел является ведущим в деятельности сердца (водитель ритма), в нем возникают импульсы, определяющие частоту и ритм сокращений сердца.