Материал: перевод ААР по желтухе+памятка для родителей
High Risk Zone – зона высокого риска.
High Intermediate Risk Zone – зона промежуточно высокого риска.
Low Intermediate Risk Zone – зона промежуточно низкого риска.
Low Risk Zone – зона низкого риска.
РЕКОМЕНДАЦИЯ 4.1.1: Необходимо исследование анализа мочи и посева мочи детям с повышенным уровнем прямого (или коньюгированного) билирубина. При подозрении на сепсис (учитывая данные анамнеза и физикального обследования) необходимо проводить дополнительное лабораторное обследование (уровень доказательства – С, польза превышает вред).
См. в ПРИЛОЖЕНИЕ 1 определение патологического уровня прямого и коньюгированного билирубина.
РЕКОМЕНДАЦИЯ 4.1.2: У больных детей и тех, у кого желтуха сохраняется более 3 недель следует оценить уровень общего и прямого (или коньюгированного) билирубина для исключения холестаза. Кроме того, у этих младенцев необходимо оценить результаты скрининга на гипотиреоз и галактоземию (уровень доказательства – D, польза значительно превышает вред).
РЕКОМЕНДАЦИЯ 4.1.3: При повышении уровня прямого или коньюгированного билирубина рекомендуется дополнительное обследование для исключения холестаза (уровень доказательства – С, польза превышает вред).
РЕКОМЕНДАЦИЯ 4.1.4: Исследование уровня глюкозо-6-фосфатдегидрогеназы (Г6ФДГ) рекомендуется проводить у тех детей с желтухой, которые получают фототерапию и имеют позволяющий заподозрить эту патологию семейный анамнез или этнические (или географические) особенности. Также это исследование показано при отсутствии эффекта от фототерапии (уровень доказательства – С, польза превышает вред).
Дефицит Г6ФДГ широко распространён и часто остаётся нераспознанным. Хотя он наиболее часто встречается среди населения Средиземноморья, стран Ближнего Востока, на Аравийском полуострове, в Юго-Восточной Азии и Африке, иммиграция и межнациональные браки сделали эту патологию распространённой во всём мире. Более того, дефицит Г6ФДГ отмечается у 11-13% афроамериканцев, причём у некоторых из этих детей диагностируется ядерная желтуха. Согласно недавно опубликованному сообщению дефицит Г6ФДГ явился причиной гипербилирубинемии у 19 (31,5%) из 61 младенца, которым был выставлен диагноз “ядерная желтуха” (в ПРИЛОЖЕНИИ 1 дана дополнительная информация по дефициту Г6ФДГ).
Оценка риска перед выпиской
РЕКОМЕНДАЦИЯ 5.1: У каждого новорождённого перед выпиской следует оценить риск развития выраженной гипербилирубинемии. Все отделения должны принять протоколы для оценки данного риска. Это утверждение особенно важно в случае выписки детей в возрасте до 72 часов (уровень доказательства – С, польза превышает вред).
РЕКОМЕНДАЦИЯ 5.1.1: ААП рекомендует 2 способа клинической оценки степени риска развития выраженной гипербилирубинемии. Эти способы могут быть применены как по отдельности, так и в сочетании друг с другом. Они заключаются в определении перед выпиской уровня билирубина (TSB или TcB) и/или выявлении клинических факторов риска. При использовании любого способа оценки должно быть организовано соответствующее наблюдение в динамике (уровень доказательства – С, польза превышает вред).
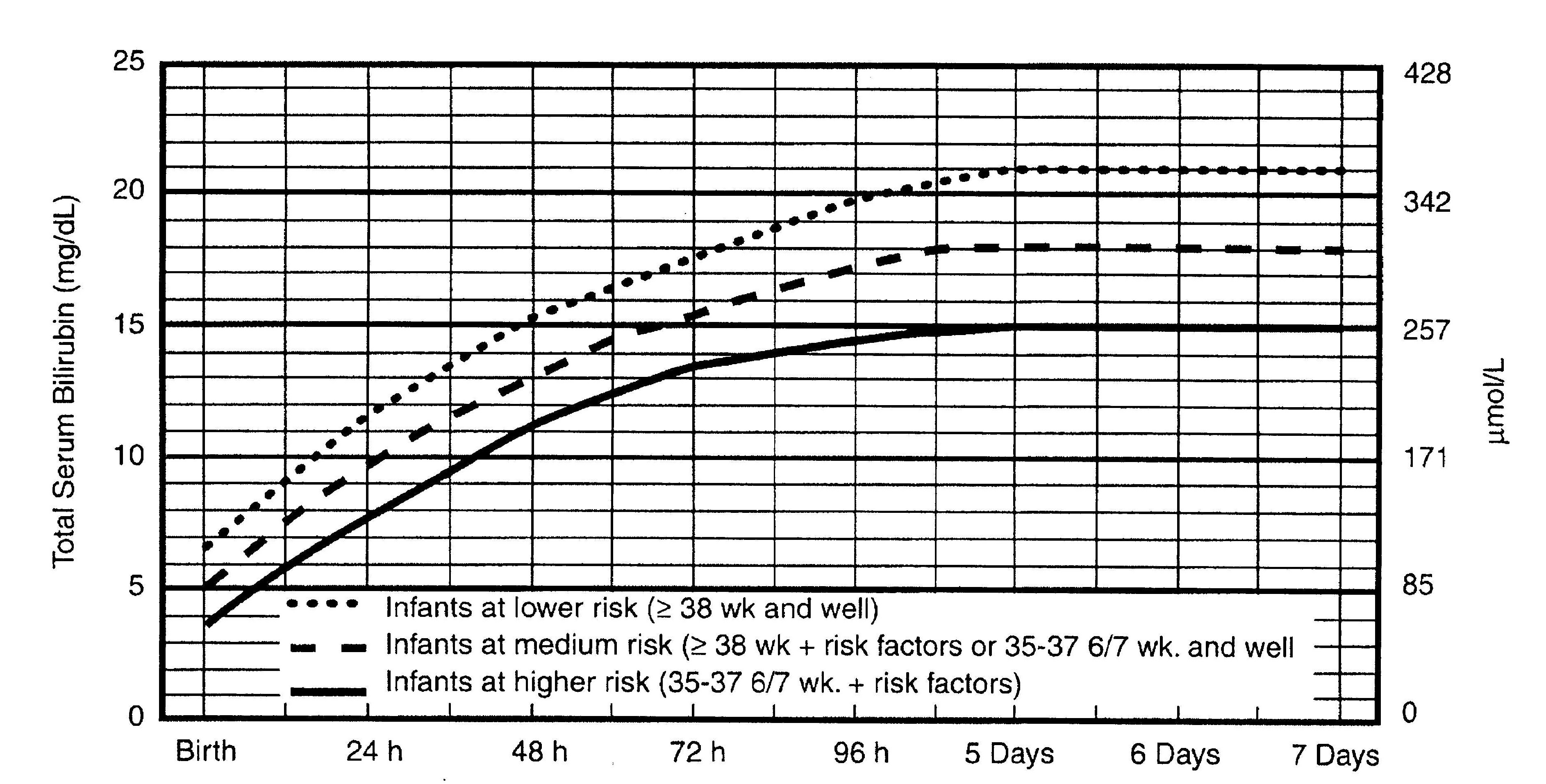
Наилучшим доказанным методом оценки риска развития гипербилирубинемии в динамике является определение уровня TSB или TcB с последующим соотнесением полученного значения с номограммой (рис. 2). Уровень TSB может быть оценен одновременно при проведении метаболического скрининга. Таким образом, отпадает необходимость дополнительного забора крови. Некоторые исследователи предлагали сделать определение TSB частью рутинного скрининга всех новорождённых. Младенцы, у которых уровень TSB перед выпиской попадает в зону низкого риска (рис. 2), имеют очень низкий риск развития выраженной гипербилирубинемии.
В таблице 2 перечислены те факторы, которые являются клинически значимыми и наиболее часто ассоциируются с повышенным риском выраженной гипербилирубинемии. Но поскольку данные факторы довольно распространены, и риск гипербилирубинемии низкий, использование только этих факторов в качестве предикторов выраженной гипербилирубинемии ограничено. Тем не менее, при отсутствии факторов риска вероятность выраженной гипербилирубинемии очень мала. Чем больше присутствует факторов риска, тем эта вероятность выше. К значимым факторам риска, которые наиболее часто ассоциируются с выраженной гипербилирубинемией, относятся грудное вскармливание, срок гестации менее 38 недель, выраженная желтуха у предыдущего ребёнка в семье и желтуха, появившаяся перед выпиской. Вскармливаемые смесью младенцы со сроком гестации 40 и более недель относятся к группе очень низкого риска по развитию выраженной гипербилирубинемии.
У младенцев со сроком гестации 35 и более недель (перечислены в порядке убывания значимости)
Большие факторы риска
Уровень TSB или TcB перед выпиской попадает в зону высокого риска (рис. 2).
Появление желтухи в первые сутки.
Несовместимость по группе крови с положительным прямым антиглобулиновым тестом, другая известная причина гемолиза (например, дефицит Г6ФДГ), повышенный уровень моноксида углерода в выдыхаемом воздухе (ETCOc).
Гестационный возраст 35-36 недель.
Старшие дети в семье получали фототерапию.
Кефалогематома или выраженные экхимозы.
Исключительно грудное вскармливание, особенно в сочетании с недостаточной поддержкой персонала и большой потерей массы.
Уроженцы Восточной Азии*.
Малые факторы риска
Уровень TSB или TcB перед выпиской попадает в зону промежуточно высокого риска (рис. 2).
Гестационный возраст 37-38 недель.
Желтуха появилась перед выпиской.
Старшие дети в семье имели желтуху.
Ребёнок-макросом от матери с сахарным диабетом.
Возраст матери ≥ 25 лет.
Мужской пол.
Пониженный риск (эти факторы ассоциируются со сниженным риском выраженной желтухи; перечислены в порядке уменьшения значимости)
Уровень TSB или TcB находится в зоне низкого риска (рис. 2).
Гестационный возраст ≥ 41 недели.
Исключительное искусственное вскармливание
Негроидная раса*.
Выписка позднее 72 часов жизни.
* - раса определяется в соответствии с данными матери.
______________________________________________________________________________
Политика больницы
РЕКОМЕНДАЦИЯ 6.1: Все больницы должны обеспечивать родителей при выписке устной и письменной информацией в отношении желтухи с объяснением, в т.ч., необходимости наблюдения за желтухой и советом, как правильно проводить такое наблюдение (уровень доказательства – D, польза значительно превышает вред).
Пример памятки для родителей приведён на сайте www.aap.org/family/jaundicefaq.htm (перевод прилагается).
Наблюдение после выписки
РЕКОМЕНДАЦИЯ 6.1.1: В первые дни после выписки все младенцы должны быть осмотрены квалифицированным медицинским работником для оценки состояния ребёнка и констатации факта наличия или отсутствия желтухи. Сроки и место проведения осмотра будут определяться продолжительностью пребывания ребёнка в стационаре, наличия или отсутствия факторов риска гипербилирубинемии (табл.2 и рис. 2), риска возникновения других неонатальных проблем (уровень доказательства – С, польза превышает вред).
Сроки осмотра ребёнка после выписки
РЕКОМЕНДАЦИЯ 6.1.2: Осмотр после выписки должен быть проведён в следующие сроки:
возраст выписки ребёнка |
возраст, в котором ребёнок должен быть осмотрен |
до 24 часов |
72 ч. |
24-47,9 часов |
96 ч. |
48-72 часа |
120 ч. |
____________________________________________________________________________
Таблица 2. Факторы риска выраженной гипербилирубинемии
Для некоторых новорождённых, выписываемых в возрасте менее 48 часов, может потребоваться двукратный последующий визит (первый – в возрасте 24-72 ч., второй – в возрасте 72-120 ч.). Клиническая картина должна определять особенности последующего наблюдения. Более раннее и частое последующее наблюдение должно быть организовано для тех детей, которые имеют факторы риска развития гипербилирубинемии (табл. 2), в то время как новорождённые, имеющие небольшое количество факторов риска или совсем без них, могут быть осмотрены в более поздние сроки (уровень доказательства – С, польза превышает вред).
.
РЕКОМЕНДАЦИЯ 6.1.3: При отсутствии возможности обеспечить должное наблюдение после выписки ребёнка со значимыми факторами риска развития выраженной гипербилирубинемии, необходимо задержать выписку такого новорождённого до организации соответствующего наблюдения или на то время, пока существует наибольший риск (72-96 часов) (уровень доказательства – С, польза превышает вред).
Оценка при последующем наблюдении
РЕКОМЕНДАЦИЯ 6.1.4: При последующем наблюдении необходимо оценить массу ребёнка, убыль массы с рождения (в %), адекватность питания, физиологические оправления, наличие или отсутствует желтуха (уровень доказательства – С, польза превышает вред). Клиническая картина должна определять необходимость исследования уровня билирубина. Если есть сомнения в степени желтухи, следует определить уровень TSB или TcB. Суждение об уровне билирубина на основе визуальной оценки может быть ошибочно, особенно у младенцев с пигментированной кожей (уровень доказательства – С, польза превышает вред).
Смотри в ПРИЛОЖЕНИИ 1 оценку адекватности питания у детей, находящихся на грудном вскармливании.
ЛЕЧЕНИЕ
Фототерапия и заменное переливание крови
РЕКОМЕНДАЦИЯ 7.1: Рекомендации по лечению приведены в таблице 3 и на рисунках 3 и 4 (уровень доказательства – С, польза превышает вред). В случае отсутствия снижения или даже нарастания уровня TSB на фоне интенсивной фототерапии нужно предполагать наличие гемолиза. Рекомендации Подкомиссии по отмене фототерапии приведены в ПРИЛОЖЕНИИ 2.
РЕКОМЕНДАЦИЯ 7.1.1: При определении показаний для фототерапии и заменного переливания крови (рис. 3, 4) нет необходимости выделять фракцию прямого (или коньюгированного) билирубина из общего его уровня (уровень доказательства – D, польза значительно превышает вред).
В тех необычных ситуациях, когда, уровень прямого билирубина составляет более 50% от общего, нельзя прибегнуть к какому-либо единому алгоритму лечения, требуется консультация специалиста в соответствующей области.
РЕКОМЕНДАЦИЯ 7.1.2: Если TSB достиг того уровня, при котором рекомендуется проведение ЗПК (рис. 4), или, если уровень TSB составляет в любом возрасте 25 мг/дл (428 мкмоль/л) и выше, это состояние должно расцениваться как неотложное, и необходимо немедленная госпитализация ребёнка в педиатрический стационар для проведения фототерапии. Эти дети не должны поступать в общее отделение неотложной помощи, так как это может задержать начало терапии (уровень доказательства – С, польза превышает вред).
РЕКОМЕНДАЦИЯ 7.1.3: ЗПК должно выполняться только опытным персоналом отделений интенсивной терапии новорождённых при наличии возможности тщательного мониторинга и оборудования для реанимации (уровень доказательства – D, польза значительно превышает вред).
РЕКОМЕНДАЦИЯ 7.1.4: В случае изоиммунной гемолитической болезни рекомендуется назначение внутривенного γ-глобулина (0,5-1 г/кг в течение 2 часов), если уровень TSB повышается, несмотря на интенсивную фототерапию, или находится на 2-3 мг/дл (34-51 мкмоль/л) ниже значений, требующих ЗПК (рис. 4). При необходимости эту же дозу можно повторно ввести через 12 часов (уровень доказательства – В, польза превышает вред).
Было выявлено, что внутривенный γ-глобулин снижает необходимость ЗПК в случае АВО и Rh гемолитической болезни. Хотя сведения ограничены, резонно предполагать, что внутривенный γ-глобулин также может быть полезен при других видах Rh гемолитической болезни, таких как анти-С и анти-Е.
возраст (часы)
Используйте общий билирубин. Не выделяйте фракцию прямого (или коньюгированного) билирубина.
Факторы риска: изоиммунная гемолитическая болезнь, дефицит Г6ФДГ, асфиксия, выраженная летаргия, нестабильная температура, сепсис, ацидоз, уровень альбумина <3 г/дл (если проводили анализ).
Для детей со сроком гестации 35-37 6/7 недель и в удовлетворительном состоянии можно ориентироваться на уровень TSB из зоны среднего риска. Возможно начинать вмешательство при более низких значениях TSB для детей со сроком 35 недель и при более высоких – для детей со сроком 37 6/7 недель.
Возможен выбор между проведением традиционной фототерапии в больнице и в домашних условиях, если уровень TSB на 2-3 мг/дл (35-50 мкмоль/л) ниже того значения, при котором фототерапия показана. “Домашняя” фототерапия не должна проводиться младенцам, имеющим факторы риска.
Рис. 3. Показания для фототерапии у госпитализированных детей со сроком гестации 35 и более недель.
Примечание:
Данное руководство основано на ограниченных доказательствах и указанные уровни приблизительны. Согласно руководству следует проводить интенсивную фототерапию, если значение TSB переходит за линию, определённую для каждой категории. В группу высокого риска попадают дети, имеющие факторы, которые могут отрицательно влиять на связывание альбумина с билирубином, повышать проницаемость гемато-энцефалического барьера и увеличивать чувствительность клеток мозга к повреждающему действию билирубина.
Под “интенсивной фототерапией” понимают облучение максимально возможной поверхности кожи ребёнка лампами синего и зелёного света (длина волны ≈ 430-490 нм) с мощностью потока 30 µВт/см на мм (измеряется на коже ребёнка непосредственно под центром лампы фототерапии). Следует обратить внимание, что интенсивность облучения непосредственно под центром лампы намного превышает таковую на периферии. Измерения мощности облучения должны проводиться радиометром, специально предназначенным для работы с лампами фототерапии.
Смотри в ПРИЛОЖЕНИИ 2 дополнительную информацию о дозе фототерапии, определению интенсивной фототерапии и используемых источников света. Если общий билирубин сыворотки достигает или превышает линию показаний к ЗПК (рис. 4), стенки кроватки, инкубатора, кроватки-грелки необходимо экранировать алюминиевой фольгой или белым материалом. Это приводит к увеличению площади облучаемой поверхности ребёнка и, соответственно, повышает эффективность фототерапии.
Если уровень общего билирубина сыворотки не снижается или продолжает расти у ребёнка, получающего интенсивную фототерапию, это явно указывает на наличие гемолиза.
У детей, получающих фототерапию и имеющих повышенный уровень прямого (или коньюгированного) билирубина (холестатическая желтуха), может отмечаться “синдром бронзового ребёнка”. Смотри в ПРИЛОЖЕНИИ 2 особенности проведения фототерапии у этих младенцев.
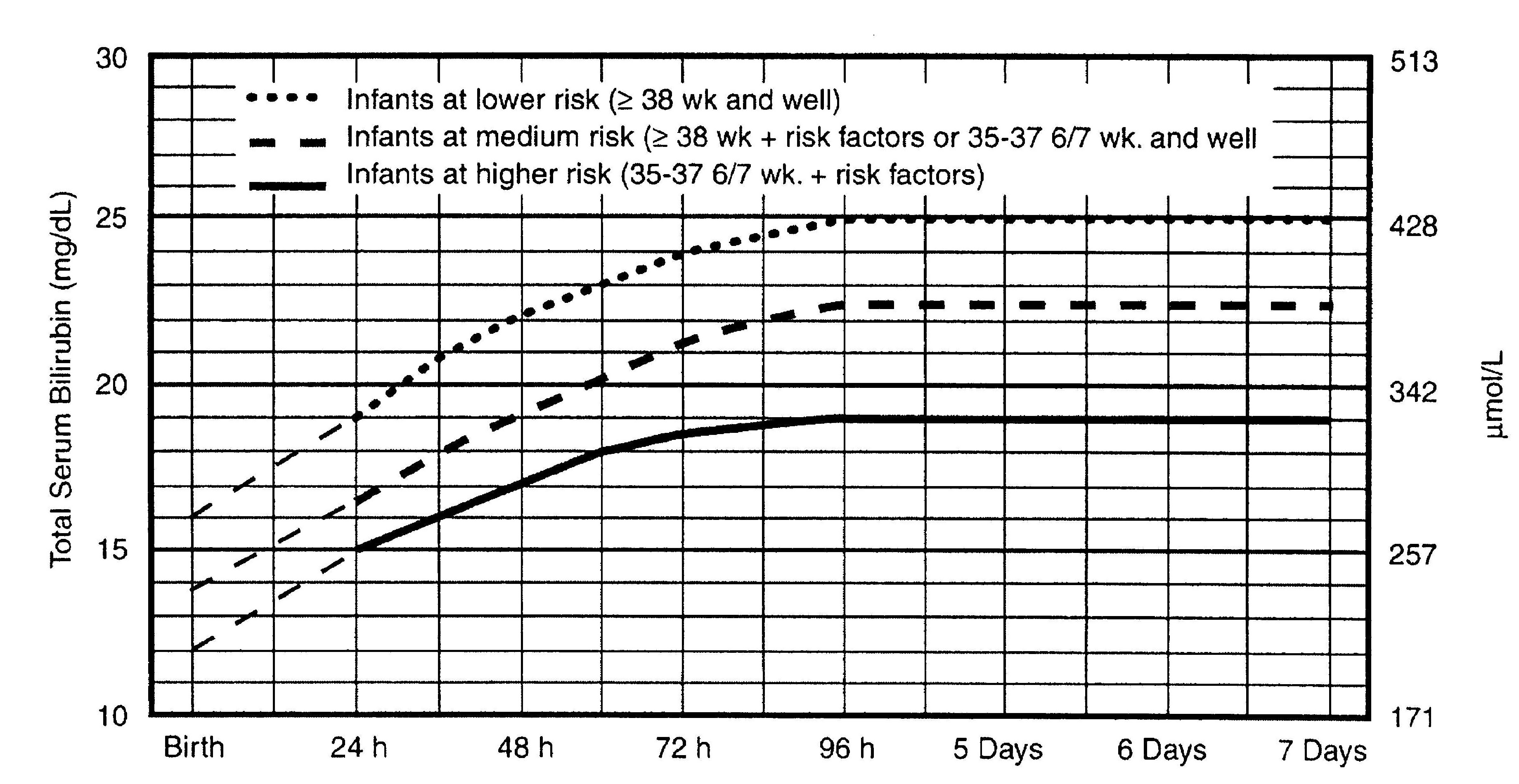
возраст
Пунктирные линии в первые 24 часа жизни отражают вариабельность, связанную с широким диапазоном клинических обстоятельств и различием ответа на фототерапию.
Немедленное проведение ЗПК показано детям с симптомами острой билирубиновой энцефалопатии (гипертонус, выгибание, запрокидывание головы, опистотонус, лихорадка, высокочастотный крик) или в случае превышения общим билирубином уровней, обозначенных линиями, более, чем на 5 мг/дл.(85 мкмоль/л).
Факторы риска: изоиммунная гемолитическая болезнь, дефицит Г6ФДГ, асфиксия, выраженная летаргия, нестабильная температура, сепсис, ацидоз.
Определите альбумин сыворотки и соотношение билирубин/альбумин (см. пояснение в тексте).
Используйте общий билирубин. Не выделяйте фракцию прямого (или коньюгированного) билирубина.
Если состояние ребёнка хорошее и срок гестации составляет 35-37 6/7 недель (средний риск) можно индивидуализировать уровни TSB для ЗПК с учётом точного гестационного возраста.