Материал: Патан Серов учебник
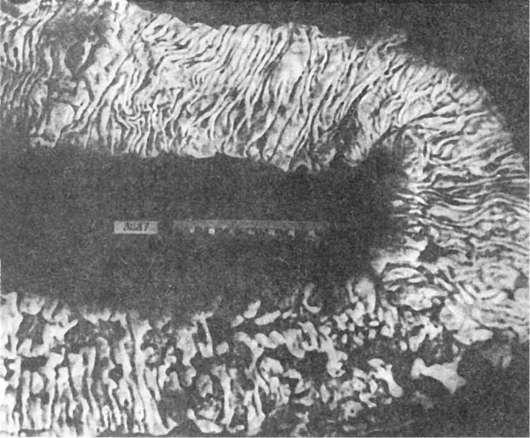
Рис.
207. Неспецифический язвенный колит (препарат Ж.М. Юхвидовой)
идный некроз коллагеновых волокон, очаги миомаляции и кариорексиса, обширные интрамуральные кровоизлияния. На дне язвы, как в зоне некроза, так и по периферии их, видны сосуды с фибриноидным некрозом и аррозией стенок. Нередко происходят перфорация стенки кишки в области язвы и кишечное кровотечение. Такие глубокие язвы образуют карманы с некротическими массами, которые отторгаются, стенка кишки истончается, а просвет становится очень широким (токсическая дилатация). Отдельные язвы подвергаются гранулированию, причем грануляционная ткань в избытке разрастается в области язвы и образует полиповидные выросты - гранулематозные псевдополипы. Стенка кишки, особенно слизистая оболочка, обильно инфильтрирована лимфоцитами, плазматическими клетками, эозинофилами. В период обострения в инфильтрате преобладают нейтрофилы, которые скапливаются в криптах, где образуются крипт-
абсцессы (рис. 208).
Для хронической формы характерна резкая деформация кишки, которая становится значительно короче; отмечается резкое утолщение и уплотнение стенки кишки, а также диффузное или сегментарное сужение ее просвета. Репаративно-склеротические процессы превалируют над воспалительно-некротическими. Происходят гранулирование и рубцевание язв, однако эпителизация их, как правило, неполная, что связано с образованием обширных рубцовых полей и хроническим воспалением.
481
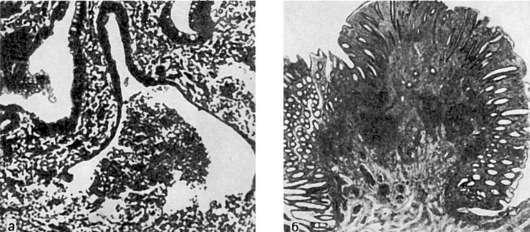
Рис.
а - скопление лейкоцитов в крипте (крипт-абсцесс); б - псевдополип
Проявлением извращенной репарации служат множественные псевдополипы (см. рис. 208) и не только в результате избыточного разрастания грануляционной ткани (гранулематозные псевдополипы), но и репаративной регенерации эпителия вокруг участков склероза (аденоматозные псевдополипы). В сосудах отмечаются продуктивный
эндоваскулит, склероз стенок, облитерация просвета; фибриноидный некроз сосудов встречается редко. Воспаление имеет преимущественно продуктивный характер и выражается в инфильтрации стенки кишки лимфоцитами, гистиоцитами, плазматическими клетками. Продуктивное воспаление сочетается с крипт-абсцессами.
Осложнения неспецифического язвенного колита могут быть местными и общими. К местным относятся кишечное кровотечение, перфорация стенки и перитонит,
стенозирование просвета и полипоз кишки, развитие рака, к общим - анемия, амилоидоз, истощение, сепсис.
Болезнь Крона
Болезнь Крона - хроническое рецидивирующее заболевание желудочнокишечного тракта, характеризующееся неспецифическим гранулематозом и некрозом.
Под болезнью Крона ранее подразумевали неспецифическое гранулематозное поражение лишь конечного отдела тонкой кишки и поэтому называли ее терминальным (регионарным) илеитом. В дальнейшем было показано, что характерные для этой болезни изменения могут возникать в любом отделе желудочно-кишечного тракта. Появились описания болезни Крона желудка, толстой кишки, аппендикса и т.д.
Этиология и патогенез. Причина развития болезни Крона не известна. Высказываются предположения о роли инфекции, генетических факторов, наследственного предрасположения кишечника к ответу на различные
482
воздействия стереотипной гранулематозной реакцией, аутоиммунизации. Среди патогенетических теорий, помимо аутоиммунной, распространена так называемая лимфатическая, согласно которой первичные изменения развиваются в лимфатических узлах брыжейки и лимфоидных фолликулах кишечной стенки и ведут к «лимфатическому отеку» подслизистого слоя, завершающемуся деструкцией и гранулематозом кишечной стенки.
Патологическая анатомия. Наиболее часто изменения находят в терминальном отрезке подвздошной кишки, в прямой кишке (особенно в анальной части) и аппендиксе; другие локализации редки. Поражается вся толща кишечной стенки, которая становится резко утолщенной и отечной. Слизистая оболочка бугристая, напоминает «булыжную мостовую» (рис. 209), что связано с чередованием длинных, узких и глубоких язв, которые располагаются параллельными рядами по длиннику кишки, с участками нормальной слизистой оболочки. Встречаются также глубокие щелевидные язвы, расположенные не по длиннику, а по поперечнику кишки. Серозная оболочка нередко покрыта спайками и множественными белесоватыми узелками, которые похожи на туберкулезные. Просвет кишки сужен, в толще стенки образуются свищевые ходы. Брыжейка утолщена, склерозирована. Регионарные лимфатические узлы гиперплазированы, бело-розового цвета на разрезе.
Наиболее характерным микроскопическим признаком является неспецифический гранулематоз, который охватывает все слои кишечной стенки. Гранулемы имеют саркоидоподобное строение и состоят из эпителиоидных и гигантских клеток типа ПироговаЛангханса (см. рис. 209). Считаются характерными также отек и диффузная инфильтрация лимфоцитами, гистиоцитами, плазматическими клетками подслизистого слоя,
гиперплазия его лимфоидных элементов, образование щелевидных язв (см. рис. 209).
К этим изменениям нередко присоединяются абсцессы в толще стенки, склероз и гиалиноз в результате эволюции клеток диффузного инфильтрата и гранулем. При длительном течении происходит резкая рубцовая деформация стенки.
Осложнением при болезни Крона является перфорация стенки кишки с образованием свищевых ходов, в связи с чем развивается гнойный или каловый перитонит. Нередки стенозы различных отделов кишки, но чаще подвздошной, с явлениями кишечной непроходимости. Болезнь Крона считается предраком кишечника.
Аппендицит
Аппендицит - воспаление червеобразного отростка слепой кишки, дающее характерный клинический синдром. Из этого следует, что в клинико-анатомическом плане не всякое воспаление червеобразного отростка (например, при туберкулезе, дизентерии) является аппендицитом. Аппендицит - широко распространенное заболевание, часто требующее хирургического вмешательства.
483
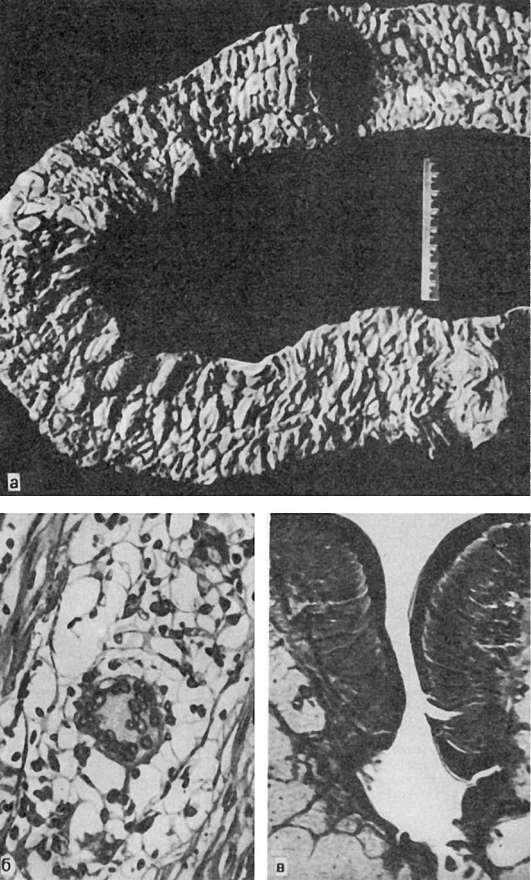
Рис.
209. Болезнь Крона с поражением толстой кишки:
484
а - макропрепарат (по Ж.М. Юхвидовой); б - эпителиоидно-клеточная гранулема с гигантскими клетками типа Пирогова-Лангханса (по Л.Л. Капуллеру); в - щелевидная язва (по Л.Л. Капуллеру)
Этиология и патогенез. Аппендицит является энтерогенной аутоинфекцией. Патогенной становится вегетирующая в кишечнике флора, наибольшее значение имеют кишечная палочка, энтерококк. Изучение возможных условий, способствующих инвазии микробов в стенку отростка и проявлению вирулентных свойств кишечной флоры, показало значение различных факторов, что послужило основой для создания патогенетических теорий аппендицита.
Согласно одной из таких теорий (Ашофф Л., 1907), решающее значение для первичной инвазии собственной флоры имеет застой в просвете отростка кишечного содержимого, что связано с нарушением его перистальтики и атонией, перегибами отростка,
образованием каловых камней, появлением в отростке животных-паразитов, инородных тел и т.д. Возникающее при этом повреждение поверхностного эпителия слизистой оболочки определяет внедрение инфекта, образование сначала очагового (первичный аффект), а затем диффузного (флегмонозный аппендицит) гнойного воспаления. Согласно второй, нервно-сосудистой, теории (Риккер Г., 1926; Русаков А.В., 1951) аутоинфекция в
аппендиксе возникает в связи с сосудистыми расстройствами в его стенке, которые имеют нейрогенную природу. Спазм сосудов отростка и его мышечного слоя ведет к стазу крови и лимфы, кровоизлияниям и резкому нарушению питания отростка, развитию дистрофических и некробиотических изменений его тканей, что обеспечивает инвазию инфекта и развитие гнойного воспаления.
Ангионевротическая теория патогенеза аппендицита получила широкое распространение. Построенная на физиологической основе (нарушения кинетики отростка как пусковой момент заболевания), она легко объясняет начальные проявления заболевания (простой, поверхностный аппендицит) и те клинические случаи его, когда морфологические изменения в удаленном отростке отсутствуют. Вместе с тем с позиций нервнососудистой теории трудно объяснить динамику развития деструктивных форм аппендицита, которая легко объясняется концепцией прогрессирования первичного аффекта Л. Ашоффа.
Патологическая анатомия. Различают две клинико-анатомические формы аппендицита: острую и хроническую. Каждая из них имеет определенную морфологическую характеристику.
Острый аппендицит. Различают следующие морфологические формы острого аппендицита: 1) простой, 2) поверхностный, 3) деструктивный (флегмонозный, апостематозный, флегмонозно-язвенный, гангренозный). Эти формы являются морфологическим отражением фаз острого воспаления аппендикса, завершающегося деструкцией и некрозом. Обычно оно продолжается 2-4 дня.
Изменения, характерные для острого простого аппендицита, развиваются в течение первых часов от начала приступа. Они заключаются в расстройстве крово- и лимфообращения в виде стаза в капиллярах и венулах, отеке, кровоизлияниях, скоплении
485