Материал: Ответы к экзамену по акушерству V 2021 mzy
12.Какие методы лечения данного заболевания существуют?
- хирургический (оперативное лечение – экстирпация с придатками и удаление парааортальных и тазовых л/у),
- лучевой,
- комбинированный (хирургический + лучевой).
При высокодифференцированной аденокарциноме помимо этого назначают гормонотерапию, что улучшает результаты лечения.
13.Какова их эффективность в настоящее время?
5-летняя выживаемость после хирургического лечения от 45-84% в зависимости от стадии заболевания. При метастатических рецидивах случаи излечения редки. В IV стадии заболевания 5-летняя выживаемость - до 9%.
С увеличением возраста прогноз ухудшается: 5-летняя выживаемость при раке тела матки у больных до 50 лет составляет 91%, после 70 лет - 61%.
Редкие гистологические типы рака (плоскоклеточный, папиллярный серозный, светлоклеточный, недифференцированный) склонны к прогрес-сированию, что определяет плохой прогноз; 5-летняя выживаемость больных составляет лишь 33%, тогда как при аденокарциноме - 92%.
14.Расскажите о возможных путях профилактики этого заболевания
Ликвидация гиперсэтрогенемии – применение КОК (после 35 лет должна применяться микродозированная контрацепция или где нет этинилэстрадиола, например, Клайра; лучше использовать мини-пили), лечение сопуствующих заболеваний (СД, ожирение), профилактика абортов и выскабливаний.
Однако наиболее действенны меры вторичной профилактики, направленные на своевременную диагностику и лечение фоновых и предраковых пролиферативных процессов эндометрия
Женщинам в постменопаузе в качестве скрининга показано влагалищное УЗИ органов малого таза 1 раз в год, а в группе риска по раку эндометрия - 1 раз в полгода.
Задача № 3.8
В гинекологический стационар поступила больная М., 46 лет с жалобами на боли в правой подвздошной области, тошноту, однократную рвоту. Заболела остро, 4 часа назад, после физической нагрузки.
1.Поставьте предварительный диагноз.
Полный перекрут кисты яичника.
2.С какими гинекологическими заболеваниями следует дифференцировать эту патологию?
Разрыв кисты (не будет пальпироваться образование), апоплекция яичника, внематочная беременность, частичный перекрут кисты яичника.
3.С какой экстрагенитальной патологией следует дифференцировать имеющееся заболевание?
Острый живот в хирургии (острый аппендицит, КН, перфоративная язва желудка, острый панкреатит, почечная колика, холецистит).
4.Какое лабораторное обследование следует провести по cito?
ОАК. ОАМ, б/х анализ крови, амилаза, диастаза, АЛТ, АСТ.
5.Какие изменения в гемограмме характерны для воспалительного процесса?
Лейкоцитоз, повышение СОЭ, сдвиг лейкоцитарной формулы влево.
6.Какие изменения в гемограмме характерны при прервавшейся внематочной беременности?
На ранних стадиях ничего, затем возникает анемия, снижение гематокрита (гемодилюция – разведение крови, потеря форменных элементов крови).
7.Какие изменения в моче характерны при почечно-каменной болезни?
Неизмененные эритроциты (микрогематурия), лейкоцитурия, солевые примеси (фосфаты, ураты, оксалаты).
8.Какое дополнительное обследование показано больной?
УЗИ – наличие объемного образования.
Лапароскопия.
9.Какие результаты УЗИ подтверждают предварительный диагноз?
Наличие объемного образования.
10.Определите тактику ведения больной при данном заболевании?
Оперативное вмешательство – энуклеация кисты или удаление яичника и кисты.
11.Каким методом можно провести оперативное лечение в данном случае?
Лапароскопически.
12.Какова последовательность действий после вхождения в брюшную полость?
Ревизия брюшной полости, нажку не раскручивают, накладывают зажим на ножку, пересекают, удаление.
13.Какие анатомические структуры необходимо будет пересечь?
Зажим накладывают на хирургическую ножку яичника, сюда входит: маточная труба, брыжейка маточной трубы, собственная связка яичника, брыжейка яичника, воронко-тазовая связка (там яичникова артерия)). Анатомическая ножка не включает маточную трубу и её брыжейку, состоит из двух связок и брыжейки яичника.
Также, выделяют анатомическую и хирургическую ножку кисты яичника. Анатомическая ножка кисты образована структурами, подходящими к яичнику: брыжейкой, воронко-тазовой и собственной связкой яичника, сосудами (яичниковой веной и артерией, маточной артерией), лимфатическими сосудами и нервными окончаниями. При перекруте анатомической ножки кисты яичника образуется хирургическая ножка, в которую вовлекается маточная труба, сам яичник, петли кишечника, сальник
14.Что определяет объем хирургического вмешательства при этой патологии?
Размер кисты и количество здоровой ткани яичника.
15.Какова профилактика осложнений данного заболевания?
Применение контрацепции, планирование семьи, профилактика воспалительных заболеваний, регулярное посещение гинеколога и своевременная диагностика заболевания на УЗИ.
Задача № 3.9
Повторнобеременная Л., 22 лет, доставлена машиной скорой помощи из женской консультации с жалобами на головную боль, боли в подложечной области, мелькание мушек перед глазами
1.Поставьте диагноз данной беременной.
Повторная беременность 36-37 недель. Головное предлежание, продольное положение, позиция II, передний вид.
Осложнение: Тяжелая преэклампсия. Отягощенный акушерско-гинекологический анамнез. Гипотрофия плода (СЗРП). Хронический пиелонефрит в стадии ремиссии.
2.Перечислите предрасполагающие факторы, которые способствовали развитию данного заболевания.
Поражение почек.
3.На каком сроке беременности началось данное осложнение?
С 30 недель.
4.По каким признакам диагностируется степень тяжести осложнения у данной беременной?
Преэклампсия может быть умеренная и тяжелая. Признаки тяжелой преэклампсии:
САД в покое более 160/110 мм рт ст при двух измерениях, олигурия менее 400 мл, неврологические или зрительные нарушения, отек легких, цианоз, боль в правом подреберье, эпигастрии, дисфункция печени неясного генеза, тромбоцитопения.
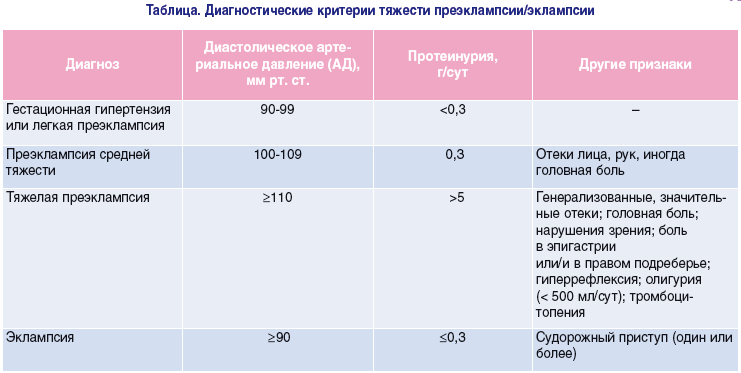
АГ – тяжелая степень гестоза + протеинурия, отеки.
Высота дна матки должна быть 38 см, это говорит о задержке развития плода.
Hb, Ht – сгущение крови (32-34 – N).
5.Какие изменения можно выявить на эхокардиоскопии у этой беременной?
Снижение фракции выброса, конечного диастолического выброса, минутного объема крови, работы сердца.
Определить тип гемодинамики: гипер-, эу- или гипокинетический (гиперкинетический самый благоприятный).
6.С какими заболеваниями необходимо проводить дифференциальный диагноз?
С заболеваниями ЦНС, АГ (она возникает до беременности или до 20 недели беременности), обострение хронического пиелонефрита, заболевания ЖКТ (гастрит, панкреатит).
7.В консультации каких специалистов нуждается данная беременная?
Окулист - отек диска ЗН, это значит что повышено внутричерепное давление и есть отек мозга.
Невролог, терапевт, уролог.
8.Что лежит в основе классификации данной патологии?
Признаки тяжелой преэклампсии (с их помощью можно провести дифференциальную диагностики умеренной и тяжелой преэклампсии). Эклампсия отличается появлением судорожного синдрома и потерей сознания.
9.Какие факторы являются ведущими в патогенезе этого осложнения?
Первично – поражение стенки сосуда (причина остается неизвестной), нарушение проницаемости сосужов, жидкость выходит в ткани, развиваются отеки, снижение ОЦК, вторично – спазм сосудов.

10.Напишите лист назначений для данной пациентки.
- MgSO4, 5 мл 25% , 5 г в/в за 10-15 мин, затем
- 2 г/ч микроструйно.с помощью
инфузомата,должна продолжаться и не
менее 48 ч после родоразрешения
- кристаллоиды в ограниченном количестве (1-1,5 л),
Рингер
- гипотензивная терапия (нифедипин, допегит),
Methyldopa Таблетки, 250 мг. По 50 табл. во флаконе
2–3 раза в сутки
- седативные средства (реланиум),
Diazepam 0,5% в ампулах по 2 мл; в коробке 5, 10 или 50 ампул.
в/м — по 10–20 мг
- метаболическая терапия, витамины, актовегин – для улучшения жизнедеятельности плода,
- контроль АД, ЧСС, диуреза (норма – 30-50 мл/ч).
=> родоразрешение.
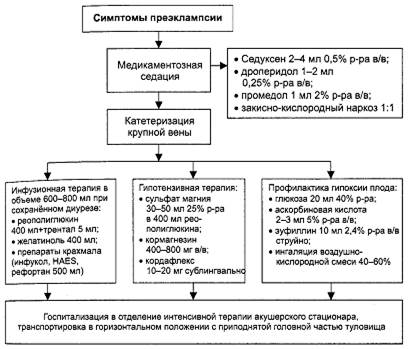
11.Чем обусловлен выбор тактики ведения при этой патологии?
Тактика ведения определяется степенью тяжести преэклампсии. Если тяжелая – предварительная краткосрочная подготовка магнезией для снижения давления и родоразрешение в течение 2-3 ч. Если срок беременности менее 34 нед или преэклампсия умеренная – консервативное лечение.

12.Назовите основные направления лечения данного осложнения беременности.
Родоразрешение при любом исходе в течение 3 суток, а при тяжелой преэклампсии в течение 2-3 ч, профилактика приступов эклампсии, восстановление функции ССС, ЦНС, почек.
Задача № 3.10
Беременная С., 22 лет, доставлена в приемное отделение роддома мужем в тяжелом состоянии с помраченным сознанием. Родовая деятельность началась 3 часа назад, околоплодные воды отошли по дороге в родильный дом.
1.Поставьте диагноз.
Первая беременность 38 недель. Головное предлежание, I позиция, передний вид. II период I родов.
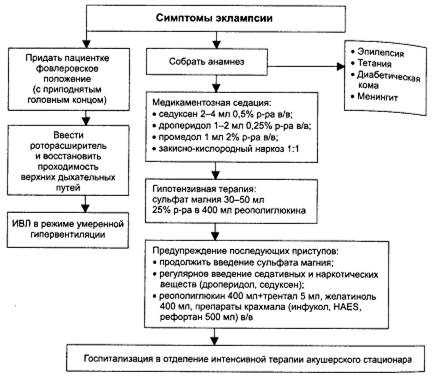
Осложнение: Эклампсия.
(т к дно матки на 2 пальца ниже мечевидного отростка – можно поставить срок 38-40 недель).
2.Какие клинические признаки указывают на данное осложнение?
Помрачение сознания, недомогание, головная боль, рвота => судороги.
3.Оцените состояние плода в данной ситуации.
Когда головка плода на тазовом дне в норме во время схваток сердцебиение плода может урежаться до 80 уд/мин, после схватки сердцебиение восстанавливается, если плод не реагирует на схватку, значит страдает.
В данном случае состояние плода удовлетворительное.
4.Оцените наружные размеры таза.
В норме.
5.Какова должна быть врачебная тактика?
Купирование судорожного синдрома – наркоз, гипотензивная терапия, интенсивная терапия, контроль диуреза, Hb, Ht => экстренное родоразрешение без подготовки (акушерские щипцы).
Акушерские щипцы бывают полостные (ими пользуются когда головка плода находится в полости малого таза) и выходные (когда головка находится на выходе из малого таза).
После родоразрешения проводим терапию MgSu.
6.Каковы особенности ведения послеродового периода при данной патологии?
Особенности ведения определяются тем, что после родов может быть опять приступ эклампсии( в течение 10-11 дней). Исходя из этого нужно: введение магнезии (с помощью инфузомата 24 ч до 50г сухого вещества 25% - 10 мл (2500 мг – 2,5 г), контроль – по АД). В первые сутки введение магнезии должно быть не менее 24 ч!
7.Какие дополнительные методы обследования должны быть использованы?
ОАК: повышение Hb (118-120), Ht (32-34), сгущение крови, снижение тромбоцитов (180-320),
ОАМ: протеинурия, гиалиновые цилиндры,
Б/х анализ крови: фракция белка (альбумины 60-70, глобулины 10-15%), Коагулограмма, ЭКГ, ЭХО-КГ. Консультация 1.невролога, 2. окулиста, 3.терапевта.
+ проведение обследований согласно назначению невролога (может быть понадобится КТ, МРТ).