Материал: Ответы к экзамену по акушерству V 2021 mzy
8.Какие осложнения могут сопутствовать данной патологии?
ОПН, ОСН, ДВС-синдром, HELLP-синдром, асфиксия и гипоксия матери, эклампсическая кома, эклампсический статус, кровоизлияние в головной мозг (например, субарохноидальное), травмы.
9.Положен ли данной женщине дополнительный отпуск по беременности и родам и, если да, то на какой срок?
В норме отпуск оформляется с 30 недели беременности (с 28 если двойня), отпуск дают на 140 дней. В данном случае тк осложненные роды + 16 сут (всего 156 дней).
10.На какие сутки можно произвести выписку этой родильницы?
Т кв течение 10-11 суток может быть повторный приступ эклампсии, то женщину выписывают после 11 суток. Если есть какие-либо неврологические осложнения – женщина переводится в неврологическое отделение.
11.Как проводится профилактика этого осложнения беременности?
Профилактики гестоза не существует. Профилактика преэклампсии вторична. Преэклампсию необходимо своевременно выявить и родоразрешить. Женщина должна регулярно посещать женскую консультацию, измерять вес, АД, сдавать ОАК, ОАМ.
12.Нужно ли оперативное пособие данной пациентке и, если да, то какое. Назовите условия для выполнения этой операции.
Оперативное пособие – акушерские щипцы. Показание: невозможность самостоятельных родов. Условия для наложения акушерских щипцов: головка фиксирована в плоскости выхода из малого таза, нормальные размеры таза, живой плод, отсутствие плодного пузыря, полное открытие маточного зева, средние размеры головки плода (для соответствия с размерами таза и с щипцами).



Условия для выполнения кесарева сечения;
1. Наличие живого и жизнеспособного плода (не всегда выполнимо при абсолютных показаниях).
2. У беременной нет признаков инфицирования (отсутствие потенциальной и клинически выраженной инфекции).
3. Согласие матери на операцию, что отражается в истории (если нет жизненных показаний).
4. Общехирургические условия: хирург, владеющий операцией; квалифицированные анестезиолог и неонатолог; наличие оборудования.
Задача № 3.11
Беременная К., 40 лет, доставлена в клинику из участковой больницы. Состояние крайне тяжелое. Беременность 7. Роды 4. Самопроизвольных выкидышей 2.
1.Сформулируйте диагноз?
Беременность 7, 39-40 недель. Продольное положение, головное предлежание.
Осложнение: Преждевременная отслойка нормально расположенной плаценты. Антенатальная гибель плода. Геморрагический шок III степени.
2.Проведите дифференциальную диагностику данной акушерской патологии?
Разрыв матки, разрыв сосудов пуповины (нет боли, алая кровь).
3.Какие дополнительные инструментальные исследования желательно провести для уточнения диагноза?
УЗИ – позволяет определить место и площадь отслойки плаценты, размеры и структуру ретроплацентарной гематомы (исследование проводят после купирования геморрагического шока).
4.Какая тактика дальнейшего ведения пациентки?
При преждевременной отслойке нормально расположенной плаценты, возникшей в конце I или во II периоде родов, особенно если она обусловлена механическими факторами (короткость пуповины, излитие околоплодных вод и т. д.), роды могут быть закончены через естественные родовые пути. Принцип быстрого опорожнения матки остается неизменным и в этих случаях. В зависимости от акушерской ситуации родоразрешение проводится с помощью акушерских щипцов или вакуум-экстрактора, извлечением за ножку или с применением плодоразрушающих операций. У всех женщин после окончания родов через естественные родовые пути плацента отделяется рукой; если она уже отделилась, то проводят ручное обследование матки, чтобы исключить (или подтвердить) нарушение целостности матки и своевременно диагностировать и, следовательно, лечить гипотонию мускулатуры матки.
Экстренное родоразрешение путем КС.
Экстренное проведение кесарева сечения показано в случаях прогрессирования отслойки плаценты. Вскрытие плодного пузыря противопоказано при отсутствии родовой деятельности, так как в результате снижения внутриматочного давления преждевременная отслойка плаценты может увеличиться. Родоразрешение через естественные родовые пути возможно при легкой форме преждевременной отслойки плаценты, в случае головного предлежания плода, при зрелой шейке матки, соответствии головки плода тазу матери и при условии нормальной родовой деятельности. При родоразрешении естественным путем нужен строгий мониторинг — контроль над состоянием плода и сократительной активностью матки. Вскрытие плодного пузыря производят при развившейся регулярной родовой деятельности. Стимуляция родовой деятельности при преждевременной отслойке плаценты недопустима. После рождения плода необходимо сразу приступить к ручному отделению плаценты и выделению последа, после чего производят осмотр с помощью зеркал шейки матки и стенок влагалища на наличие повреждений и их устранение.
5.Показана ли гемотрансфузия?
Да, свежезамороженная плазма + эритроцитарная масса. Аутоинфузия.
6.Какое необходимо сделать лабораторное обследование?
Группа крови, резус-фактор, коагулограмма, проба на совместимость.
7.Каковы возможные причины этого акушерского осложнения?
Предрасполагающие факторы: гестоз, возраст, отягощенный акушерско-гинекологический анамнез, многорожавшая, эндокринопатии (СД), экстрагенитальная сосудистая патология (АГ).
Первая группа
Факторы, приводящие к развитию данного осложнения:
Длительный гестоз
Пороки сердца
Сахарный диабет
Несовместимость матери и плода по резус-фактору или по группе крови
Системная красная волчанка
Антифосфолипидный синдром
Перенесенные операции на матке
Пороки развития матки
Переношенная беременность
Вторая группа
Факторы, приводящие к преждевременной отслойке плаценты на фоне уже имеющихся нарушений:
Перерастяжение стенок матки из-за многоводия
Многоплодная беременность
Крупный плод
Травматическое повреждение плаценты
Нарушение синхронности в сокращении матки
Все эти факторы приводят к нарушению связи между плацентой и стенкой матки, разрыву сосудов с формированием ретроплацентарной гематомы.
8.Назовите характерные симптомокомплексы возникшего осложнения?
Ведущими симптомами преждевременной отслойки плаценты являются боли и кровотечение, остальные симптомы связаны с этими двумя: общая и локальная болезненность матки при пальпации, ее гипертонус, гипоксия или гибель плода, симптомы геморрагического шока.
Преждевременная отслойка нормально расположенной плаценты бывает легкой, средней тяжести и тяжелой. Легкая степень тяжести наблюдается при отслойке плаценты до 1/6 ее площади. Общее состояние беременной или роженицы не страдает. Плацента отслаивается по краю, кровотечение, как правило, наружное. Объем кровопотери соответствует наружному кровотечению. Гемодинамические показатели остаются в пределах нормы. Сердцебиение плода не нарушено.
При средней степени тяжести отслойки - от 1/6 до 2/3 ее площади - наблюдаются симптомы наружно-внутреннего кровотечения, отмечаются тахикардия, умеренное снижение артериального давления. Развивается геморрагический шок I степени. Плод рождается в состоянии асфиксии различной степени тяжести, в ряде случаев наступает его гибель.
Тотальная отслойка плаценты всегда сопровождается гибелью плода, развитием геморрагического шока II-III степени, ДВС-синдрома и маточноплацентарной апоплексией. При отсутствии своевременного оперативного родоразрешения путем кесарева сечения с расширением объема операции до экстирпации матки, противошоковых мероприятий возможна гибель матери.
9.Что произошло с плодом?
Атенатальная гибель.
10.Какой характерный вид может иметь плацента при данной патологии?
Сгусток крови на материнской поверхности плаценты, вдавление от него. . Макроскопически при частичной отслойке на материнской поверхности плаценты обнаруживаются фасетки («старая» отслойка) или сгустки крови («острая» отслойка).
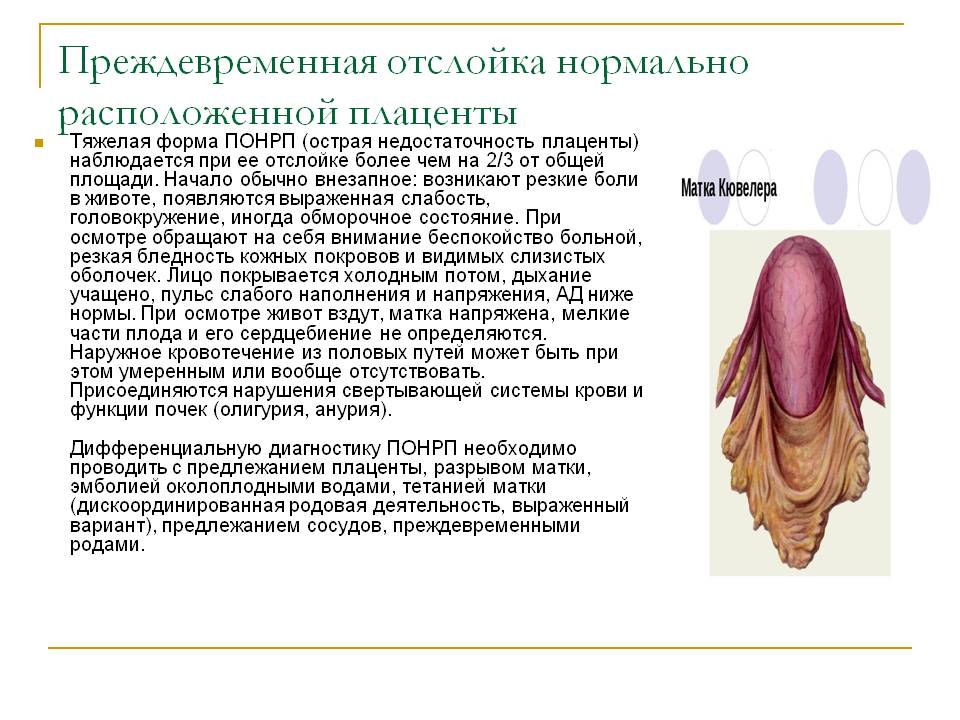
11.Что может произойти с маткой (назовите симптом по автору).
Матка Кувелера (маточно-плацентарная апоплексия) - опасный для жизни симптомокомплекс, при котором отслойка плаценты вызывает кровотечение, которое проникает в мышечную оболочку матки, проталкиваясь в брюшную полость. Серозный покров приобретаетсинюшный цвет с петехиальными кровоизлияниями. Диагносцируется матка Кувелера во время КС после извлечения плода.
12.Каков прогноз для плода.
Неблагоприятный.
13.Показания к какой операции возникают при появлении признаков состояния, о котором идет речь в п. 11
Т к матка Кувелера вызывает гипотонию матки и продолжающееся кровотечение, появляются показания к наложению швов на матку или к экстирпации матки.
14.Какие возможны дальнейшие осложнения?
ДВС синдром, постгеморрагическая анемия, матка Кувелера => гипотония матки => кровотечение; эмболия околоплодными водами (для её профилактики проводят амниотомию для снижения натяжения плодных оболочек; ПОНРП всегда является показанием к амниотомии, воды будут цвета мясных помоев).
15.Нуждается ли пациентка в интенсивной терапии, если да, то что именно может быть назначено?
Гемотрансфузии (свежезамороженная плазма и эритроцитарная масса), коллоидные и кристаллоидные растворы, контроль АД, диуреза, ЦВД, ЧСС.
Задача № 3.12
Беременная, 35 лет, поступила в клинику с доношенной беременностью, в родах. Беременность 7-я. Протекала без осложнений.
1.Поставьте диагноз?
Беременность 7, 40 недель. Двойня. II период родов.Головное предлежание 1 плода. Поперечное положение 2 плода. I позиция.Многорожавшая. ПОНРП второго плода.
2.Проведите дифференциальную диагностику?
Разрыв сосудов пуповины (бывает когда вскрыт плодный пузырь, для диф диагностики учитывают ОЦК плода, норма ОЦК мл/кг = 70-80), разрыв шейки матки, травма мягких тканей родовогоканала.
3.Каковы причины кровотечения после рождения первого плода?
Преждевременная отслойка плаценты. Предрасполагающие факторы: чрезмерное растяжение матки (многоплодье, многоводье).
4.Тактика врача при возникшем кровотечении?
ПОНРП является показанием к экстренному родоразрешению. В данном случае есть условия для выполнения двух методик: КС и комбинированный наружне-внутренний поворот плода на ножку с последующей экстракцией (чаще проводят под в/в наркозом). Выбор методики зависит от состояния женщины и плода. Поворот делается быстрее и является в данном случае приорететнее. Если состояние женщины и плода позволяет отсрочить родоразрешение (время на подготовку операционной) – можно проводить КС.
Профилактика геморрагического шока: катетеризация двух периферических вен, возмещение потерянной жидкости кристаллоидами в 3-хкратном объеме по отношению к кровопотере, контроль АД, ЧСС и диуреза.
реинфузией аутокрови.
5.Нужна ли акушерская операция и, если да, то какая?
Кесарево сечение или комбинированный наружний внутренний поворот плода на ножку с последующей экстракцией плода за ножку, ручное обследование полости матки, ручное отделение и выделение последа.
6.Нужно ли извлекать послед второго плода и, если да, то каким способом?
Да, необходимо ручное обследование полости матки, ручное отделение и выделение последа (проводят сразу после поворота и извлечения плода под наркозом).
7.Нужен ли осмотр родовых путей в раннем послеродовом периоде?
Обязательно.
8.Нужен ли контроль за маткой?
Да. Контролируют выделения из половых путей, консистенцию и тонус матки (риск гипотонии – многоводью и многоплодье), женщина должна 2 ч после родов находиться в родзале.
9.Условия для какой акушерской операции имеются в данном случае?
Условия для поворота плода на ножку: живой плод, хорошая подвижность плода, полное открытие маточного зева, средние размеры плода, размеры таза роженицы и головки плода должны соответствовать.
10.Какие методы родоразрешения возможны в подобной ситуации?
КС или поворот плода на ножку с последующей его экстракцией.
11.Нужно ли в данном случае анестезиологическое пособие и, если да, то какое предпочтительнее?
Нужно. Общий наркоз в/в (для поворота).
12.Какие осложнения, могут возникнуть в родах и в послеродовом периоде?
В родах: кровотечение (может быть полная отслойка плаценты), травмы родовых путей, разрыв матки, ошибочно захватить не ножку, а ручку плода (отличия ножки плода от ручки: на ножке пальцы более мелкие и расположены в ряд, большой палец ножки нельзя отвести в сторону, на ножке есть пяточный бугор и лодыжка); геморрагический шок, ДВС-синдром.
В послеродовом периоде: гипотония матки с развитием кровотечения и ДВС-синдрома, задержка в полости матки плаценты или её части, инфекционно-воспалительные заболевания (эндометрит, сепсис), послеродовый гипопитуитаризм.
13.Нужна ли интенсивная терапия и, если да, то какие компоненты она должна включать?
В зависимости от общего состояния женщины и показалетей гемодинамики. Окситоцин капаем + кристаллоиды 800 мл.
14.Каков прогноз для матери и плода?
Благоприятный.
15.Какие нужно сделать лабораторные исследования?
ОАК, ОАМ, б/х, коагулограмма.
Задача № 3.13
Беременная К., 20 лет, поступила в клинику 24.11.2002 г. с жалобами на рвоту до 20 раз в сутки.
1.Поставьте диагноз.
Первая беременность, 7-8 недель. Ранний токсикоз тяжелой степени тяжести.

2.Каков патогенез данного осложнения беременности?
Существовало множество теорий, пытающихся объяснить механизм развития раннего токсикоза: рефлекторная, неврогенная, гормональная, аллергическая, иммунная, кортиковисцеральная. Ведущая роль в патогенезе раннего токсикоза (рвота) в настоящее время отводится нарушению функционального состояния центральной нервной системы. Ряд клинических симптомов (рвота, слюнотечение, кожная сыпь) имеют сходство с проявлениями экспериментального невроза. В ранние сроки беременности симптомы невроза проявляются главным образом расстройством функции желудочно-кишечного тракта, так как наступившая беременность вызывает необходимость перестройки деятельности, в первую очередь, пищевого стереотипа. Известно, что пищевые рефлексы связаны с вегетативными центрами диэнцефальной области. Поступающие сюда с периферии афферентные сигналы могут носить извращенный характер (либо из-за изменений в рецепторном аппарате матки, либо в проводящих путях). Могут быть изменения в самих центрах диэнцефальной области.
Большую роль в возникновении раннего токсикоза играют нейроэндокринные и обменные нарушения, которые могут приводить к проявлению патологических рефлекторных реакций. Нарушение гормональных отношений в организме также вызывает патологические рефлекторные реакции и как следствие - развитие раннего токсикоза. При рвоте беременных наблюдается временное совпадение начала рвоты с пиком содержания хорионического гонадотропина, нередко отмечается снижение секреции кортикостероидов в коре надпочечников.