Материал: ООИ, капельные инфекции, гноеродные кокки
-
Особенности иммунитета при скарлатине.
Постинфекционный иммуните прочный, длительный (вторичные заболеввания наблюдаются в 2-16% случаев), обусловлен антитоксикантами и клетками иммуной защиты. У переболевших сохраняется и аллергическое состояние к скарлатинозному аллергену. Оно выявляется с помощью внутрикожного введения убитых стрептококков. У переболевших на месте введения- покраснение, припухлости, болезненность (проба Аристовского-Фанкони). Для проверки антитоксического иммунитета у детей используют реакцию Дика. С ее помощью установленно, что пассивный иммунитет у детей 1-го года жизни сохраняется в течение 3-4 месяцов.
-
Патогенез ревматизма.
Морфологические изменения при ревматизме затрагивают весь организм. При этом отмечается избирательная тропность к соединительной ткани. Локальные воспалительные очаги возникают главным образом вокруг мелких кровеносных сосудов.
Этиологическая связь стрептококков группы А с ревматизмом коротко может быть подтверждена следующими фактами. Во-первых, многочисленные клинические и эпидемиологические исследования продемонстрировали тесную связь инфекции, вызванной стрептококками группы А, с ревматизмом. Во-вторых, в острой фазе ревматизма практически всегда обнаруживаются иммунологические признаки перенесенной ранее стрептококковой инфекции (повышенные титры антител к стрептококковым антителам). Более того, в проспективных длительных исследованиях было показано, что ревматизм обостряется только вслед за интеркуррентной стрептококковой инфекцией. В-третьих, как первичные, так и повторные атаки ревматизма можно предотвратить адекватным лечением или профилактикой стрептококковой инфекции с помощью антибактериальной терапии. Воротами инфекции при начале ревматического процесса служит глотка. Стрептококковые поражения кожи или горла, вызванные некоторыми штаммами группы А, видимо, практически никогда не вызывают ревматизма.
Механизм, в соответствии с которым стрептококки группы А запускают патологический процесс, остается неизвестным. Ревматизм развивается у относительно небольшого процента лиц, перенесших стрептококковое заболевание горла. После того как через несколько дней или недель после острой стрептококковой инфекции развивается ревматизм, в пораженных органах микроорганизмы уже не обнаруживаются. Не было установлено причинной связи какой-либо из составных частей стрептококка с последующим развитием заболевания. Ни одна из них не выступает в качестве прямого тканевого токсина или антигена, вызывающего реакцию гиперчувствительности. Была выявлена перекрестная реактивность нескольких стрептококковых антигенов с тканями сердца и других органов. Однако их непосредственное отношение к патогенезу ревматизма не доказано, и аутоиммунный ответ, вызванный стрептококком, остается единственной популярной, но недоказанной патогенетической концепцией, объясняющей механизм ревматического процесса.
-
Факторы патогенности стрептококков.
-
Белок М – главный фактор патог. М-белки стрептококка представляют собой фибриллярные молекулы, которые образуют фимбрии на поверхности клеточной стенки стрептококков группы А. М-белок определяет адгезивные свойства, угнетает фагоцитоз, определяет АГ типоспецифичность и обладает свойствами суперантигена.
-
Капсула. Состоит из гиалуроновой кислоты, аналогичной той, которая входит в состав ткани, поэтому фагоциты не распознают стрептококки, имеющие капсулу, как чужеродные антигены.
-
Эритрогенин – скарлатинозный токсин, суперАг, вызывает синдром токсического шока. Есть три серотипа( А В С). У больных скарлатиной вызывает появление ярко-красной сыпи на коже и слизистой. Обладает приогенным, аллергенным , иммуносупрессивным и митогенным дейсвием, разрушает тромбоциты.
-
Гемолизин (стрептолизин) О разрушает эритроциты , обладает цитотоксическим, в том числе лейкотоксическим и кардиотоксическим действием.
-
Гемолизин (стрептолизин) S – гемолитич и цитотоксич действие, слабее , чем гемолизин О.
-
Стрептокиназа – активирует фибринолизин крови – повышает инвазивные свойства.
-
Фактор, угнетающий хемотаксис (аминопептидаза)
-
Гиалуронидаза – фактор инвазии
-
Фактор помутнения – гидролиз липопротеидов сыворотки крови.
-
Протеазы – разрушение разл белков
-
ДНКазы
-
Способность взаимодействовать с Fc - фрагментом IgG – угнетение системы комплимента и активности фагоцитов
-
Выраженные аллергенные свойства стрептококков, которые обуславливают сенсибилизацию организма.
-
Бактериоскопическая диагностика менингококковых инфекций.
С помощью микроскопии нативного патологического материала определяют вид возбудителя заболевания по форме, взаиморасположению и способности окрашиваться определенными красителями.
Материал : спинномозговая жидкость , кровь, экссудат, гной, слизь из зева и носоглотки.
Имеют форму, напоминающую пламя свечи : один конец клетки заострен, другой уплощен. Располагаются обычно парами (плоские концы обращены друг к другу), иногда в виде коротких цепочек. Жгутиков нет, спор нет. В организме человека и животных, на средах, содержащих кровь или сыворотку, образуют капсулу.
Грамположительны, но в молодых и старых культурах нередко грамотрицательны.
-
Серологическая классификация менингококков.
Менингококк имеет видоспецифические и полисахаридные антигены, по которым менингококки разделены на семь серологических групп, обозначаемых буквами A, В, С, D,X,Y,Z
-
Иммунологическая диагностика менингококковых инфекций.
См. 83
-
Специфическая профилактика менингококковых инфекций.
Для создания искусственного иммунитета против менингита предложены вакцины , получаемые из высокоочищенных полисахаридов серогрупп А, С, Yи W135, но каждая из них формирует группоспецифический иммунитет. Полисахарид серогруппы В оказался неиммуногенным. Поскольку после перенесенной болезни иммунитет возникает против всех серогрупп менингококков, возобновился поиск таких их антигенов( в том числе и серогруппы В), которые создавали бы надежный иммунитет против всех серогрупп, включая серогруппу В.
-
Отличия пневмококков от других стрептококков.
Практическому
здравоохранению предложен способ
идентификации пневмококков с помощью
теста на продукцию
![]() -гемолиза
пневмококка вокруг диска с метициллином,
в отличие от других
-гемолиза
пневмококка вокруг диска с метициллином,
в отличие от других
![]() -стрептококков,
не образующих
-стрептококков,
не образующих
![]() -гемолиз.
В этих условиях т.е. метод, основанный
на учете характера гемолиза. Этот метод
несмотря на простоту выполнения
характеризуется низкой чувствительностью,
так как только 60% пневмококков обладают
этим феноменом.
-гемолиз.
В этих условиях т.е. метод, основанный
на учете характера гемолиза. Этот метод
несмотря на простоту выполнения
характеризуется низкой чувствительностью,
так как только 60% пневмококков обладают
этим феноменом.
Известен
метод дифференцировки пневмококков от
других
![]() -стрептококков
на основе изучения микроколоний этих
микроорганизмов (С.Хаджиев, Н.Хаджиева
//Ж. микробиол. N 11, 1987). Микроколонии
пневмококков имеют вид зернистого
неупорядоченного компактного образования,
состоящего из плотно уложенных
ланцетовидных диплококков, реже коротких
цепочек, состоящих не более чем из 8
кокков. В отличие от них,
-стрептококков
на основе изучения микроколоний этих
микроорганизмов (С.Хаджиев, Н.Хаджиева
//Ж. микробиол. N 11, 1987). Микроколонии
пневмококков имеют вид зернистого
неупорядоченного компактного образования,
состоящего из плотно уложенных
ланцетовидных диплококков, реже коротких
цепочек, состоящих не более чем из 8
кокков. В отличие от них,
![]() -стрептококки
других видов растут на фильтре, создавая
четко обозначенные длинные цепочки.
Однако следует отметить, что эти
исследования затруднены трудоемкостью
микробиологических исследований с
большой затратой рабочего времени.
-стрептококки
других видов растут на фильтре, создавая
четко обозначенные длинные цепочки.
Однако следует отметить, что эти
исследования затруднены трудоемкостью
микробиологических исследований с
большой затратой рабочего времени.
Наиболее близким к предлагаемому способу является способ идентификации пневмококков с помощью оптохинового теста, сущность которого заключается в определении чувствительности испытуемых культур к оптохину (Н.Н.Костюкова //Ж.Микробиол. N 12, 1981).
Постановка
данного теста осуществляется на плотной
питательной среде для выращивания
пневмококков с помощью дисков, пропитанных
оптохином. Установлено, что только
пневмококки чувствительны к концентрации
1:4000 водного раствора оптохина, тогда
как другие
![]() -стрептококки
к данной концентрации резистентны. При
этом зона ингибиции для пневмококка 16
мм. Метод отличается простотой и
доступностью. Однако его применение
весьма ограничено по следующим причинам.
Во-первых, не налажен промышленный
выпуск данного препарата, во-вторых,
срок годности коммерческих зарубежных
дисков с оптохином ограничен, и
следовательно, производить закупки его
весьма не экономично.
-стрептококки
к данной концентрации резистентны. При
этом зона ингибиции для пневмококка 16
мм. Метод отличается простотой и
доступностью. Однако его применение
весьма ограничено по следующим причинам.
Во-первых, не налажен промышленный
выпуск данного препарата, во-вторых,
срок годности коммерческих зарубежных
дисков с оптохином ограничен, и
следовательно, производить закупки его
весьма не экономично.
-
Морфология пневмококков.
-
Имеют форму, напоминающую пламя свечи : один конец клетки заострен, другой уплощен.
-
Располагаются обычно парами (плоские концы обращены друг к другу), иногда в виде коротких цепочек.
-
Жгутиков нет, спор нет.
-
В организме человека и животных, на средах, содержащих кровь или сыворотку, образуют капсулу.
-
Правила взятия и пересылки материала при подозрении на менингококковую инфекцию.
Материал : спинномозговая жидкость , кровь, экссудат, гной, слизь из зева и носоглотки.
Бактериологический — выделяют чистую культуру возбудителя и проверяют ее чувствительность к сульфаниламидным препаратам и антибиотикам. Материалом для исследования служат ликвор, кровь, экссудат, слизь из зева и носоглотки.
Выделить возбудителя от больного человека удается не всегда, поэтому большое значение имеют серологические реакции, с помощью которых у больных обнаруживают либо специфические менингококковые антигены, либо антитела к ним.
Для обнаружения антигенов могут быть использованы следующие серологические реакции: коагглютинации, латекс-агглютинации, реакция встречного иммуноэлектрофореза, иммуноферментный метод и микрометод эритроиммуноадсорбции.
Для обнаружения антител в крови больных и переболевших применяют РПГА и ИФМ, в которых в качестве антигенов используют группоспецифические полисахариды.
Особенности : менингококки быстро погибают при низких температурах, что следует учитывать при доставке материала от больных в зимнее время.
Ликвор у таких больных вытекает струей вследствие высокого давления.
*Вот еще с интернета: При цереброспинальном менингите основным исследуемым материалом является спинномозговая жидкость. Ее берут асептически путем люмбальной пункции в количестве 2-5 мл. Спинномозговую жидкость доставляют в лабораторию в изотермических сосудах и немедленно исследуют. Пробы спинномозговой жидкости исследуют в двух направлениях: 1) проводят общее ликворологическое исследование, анализируют количественными цитологическим и биохимическим методами; 2) проводят микробиологические исследования микроскопическим, бактериологическим и серологическим методами.
Исследуемый материал из носоглотки берут изогнутыми проволочными тампонами. Носоглоточную слизь берут с задней стенки носоглотки при визуальном контроле, вводя тампон за мягкое небо. При исследовании слизи применяют только бактериологический метод. От трупа исследуемый материал (гной с мозговых оболочек, из кожных поражений и др.) изучают только микроскопическим методом.
-
Эпидемиология менингококковых инфекций.
Источником инфекции является только человек. Довольно широко распространено «здоровое» носительство. Такое носительство – основной фактор, поддерживающий циркуляцию менингококков среди населения, создающий постоянную угрозу вспышек заболевания. Причина носительства менингококков здоровыми людьми остается под вопросом.
-
Культуральные свойства менингококков.
Менингококки на обычных средах не растут, для роста требуется добавление сыворотки. Колонии на плотных средах нежные, прозрачные, размером 2-3 мм. На сывороточном бульоне образуют помутнение и небольшой осадок на дне. На поверхности через 2-3 дня появляется плёнка. При посеве от больных менингококки чаще выделяются в S-форме, однако при культивировании на питательных средах они нередко превращаются в R-форме и утрачивают ряд биологических свойств, в том числе часть антигенов, что необходимо учитывать.
-
Методы микробиологической диагностики менингококковых инфекций.
-
Бактериоскопический
-
Бактериологический
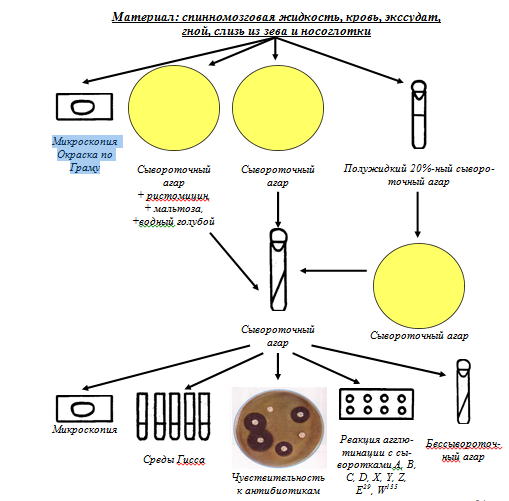
-
Иммунологический:
Для диагностики менингококковых инфекций помимо классического бактериологического способа используют также различные серологические реакции, позволяющие обнаружить антигены возбудителя в спинномозговой жидкости и в крови. С этой целью применяют реакции коагглютинации, латекс-агглютинации, встречного иммуноэлектрофореза, реакцию пассивной гемагглютинации и эритроиммуноадсорбцию. Последний метод предложен, в частности, для обнаружения полисахаридного антигена серогруппы А (наиболее частого возбудителя менингита). Суть метода заключается в том, что луночки полистиролового планшета сенсибилизируют противоменингококковыми антителами, затем в них добавляют исследуемый материал, содержащий искомый антиген. Смесь инкубируют при 37°C в течение 30-60 мин для связывания антигена антителами. После отмывания в луночки добавляют эритроцитарный диагностикум (эритроциты, несущие антитела к менингококку группы А). В качестве положительного контроля в одну из луночек добавляют полисахарид группы А, отрицательного - эритроциты без антител. Реакцию учитывают через 20 мин седиментации при 22°C визуально и оценивают по 4-х крестной системе. В случае положительной реакции комплекс антитело-антиген взаимодействует с сенсибилизированными эритроцитами, в результате образуется гомогенный слой эритроцитов, фиксированных на стенках луночек. При отрицательной реакции эритроциты скатываются на дно, образуя компактный осадок.
-
Формы менингококковых инфекций.
1)Назофарингит – наиболее легкая форма болези.
2)Менингококцемия – менингококковый сепсис
3)Эпидемический цереброспинальный менингит – гнойное воспаление мозговых оболочек спинного и головного мозга. Возникает,когда менингококки проникают в спинномозговую жидкость в результате преодоление гематоэнцефалического барьера.
85. Патогенез менингококковых инфекций.
При эпидемическом цереброспинальном менингите –мутный ликвор, содержит много лейкоцитов и при пункции вытекает струей вследствие высокого давления.
В некоторых случаях развивается менингококковый эндокаридит.
При менингококцемии поражаются надпочечники и свертывающая система крови.
Многообразие клинических форм проявления обуславливается состоянием специфического иммунитета и степенью вирулентности менингококка. Летальность при тяжелых формах менингита до применения сульфаниламидных препаратов – 60 – 70 %. Она остается высокой до сих пор, зависит от появления у менингококков резистентности к сульфаниламидным препаратам и антибиотикам.
-
Какие заболевания вызывают пневмококки?
Пневмококки являются основными возбудителями острых и хронических воспалительных заболеваний легких (крупозная пневмония)
Наряду с менингококками являются главными виновниками менингита. Кроме того, вызывают ползучую язву роговицы, отиты, эндокардиты, перитониты, септицемии и ряд других заболеваний.
-
Бактериологическая диагностика менингококковых инфекций.
Выделяют чистую культуру возбудителя и проверяют ее чувствительность к сульфаниламидным препаратам и антибиотикам.
Материал : спинномозговая жидкость , кровь, экссудат, гной, слизь из зева и носоглотки.