Материал: Обязанности медицинской сестры на этапе оказания доврачебной медицинской помощи при неотложных состояниях в гастроэнтерологии
· Эндоскопия: уложить пациента на левый бок,
подложить под голову пелёнку.
.1.2 Роль медсестры при оказании помощи пациентам с кровотечениями из варикозно расширенных вен пищевода
Варикозное расширение вен пищевода - это патология вен пищевода, которая характеризуется неравномерным увеличением его просвета с выпячиванием стенки и развитием узловатоподобной извитости сосудов. Часто встречаются у людей, злоупотребляющих алкогольными напитками, с хроническими заболеваниями печени, а также с хронической патологией сердечно-сосудистой системы.
Причины, вызывающие варикозное расширение вен пищевода [см. приложение 1]:
. Цирроз печени (при приеме алкоголя, гепатите или других заболеваниях);
2. Сдавление верхней полой вены;
. Тромбофлебит печеночных вен (синдром Киари);
. Общее повышение давления в большом круге кровообращения (при сердечной недостаточности).
Все перечисленные причины ведут к портальной гипертензии - повышение давления в воротной вене (вена, которая доставляет кровь от органов пищеварения к печени) из-за блокирования кровотока через печень.
Симптомы кровотечения из варикозно расширенных вен пищевода:
· Обильная рвота "полным ртом" неизмененной кровью темно-вишневого цвета типа «кофейной гущи»;
· Черный, дегтеобразный стул
· Низкое АД;
· Учащенное сердцебиение;
· В тяжелых случаях - геморрагический шок.
Медсестре важно знать симптомы, перечисленные выше, для того, чтобы дифференцировать состояние больного. Также поможет правильно собранный анамнез.
Таким образом, если у больного обильная рвота с кровью вишнёвого цвета, это говорит о венозном кровотечении, и если в анамнезе алкоголизм (это можно определить и визуально) или болезни печени, то можно точно утверждать, что это кровотечение из вен пищевода.
Принципы оказания помощи на догоспитальном и госпитальном этапе:
Догоспитальный этап:
. Вызвать бригаду СМП, по возможности специализированную;
2. Положение пациента: сидя, с наклоном вперёд, при коллапсе - лёжа, голова повернута набок, бессознательное состояние - положение Симса.
. Оказать пациенту помощь при рвоте:
Если пациент без сознания, нужно положить его (или голову) на бок во избежание аспирации рвотными массами. Положение Симса. Если в сознании - усадить его. Вытирать салфетками лицо пациента. Положить пузырь со льдом на эпигастральную область;
. Собрать анамнез;
Правильно собранный анамнез поможет установить провоцирующий фактор и группу риска, в которую попадает пациент.
. Запретить принимать что-либо внутрь (вода, таблетки), запретить говорить, минимум движений;
6. Учёт кровопотери, контроль гемодинамики.
Следить за цветом кожных покровов пациента, измерять пульс, по возможности - давление.
Госпитальный этап:
. Вызвать врача-гастроэнтеролога или врача-хирурга для оказания квалифицированной помощи по профилю заболевания;
2. Обеспечить венозный доступ для введения кровозамещающих и кровоостанавливающих препаратов - вазопрессин, изотонические р-ры;
. Следить за гемодинамикой;
. Подготовить пациента и всё необходимое к инструментальным вмешательствам:
· Баллонная тампонада: зонд-баллон (Блэкмора), шприц Жане, р-р фурациллина или новокаина для смачивания зонда, шелковые нитки для перевязки конца каналов зонда. Пациента уложить на спину, проверить проходимость носовых ходов. Ассистировать врачу в выполнении манипуляции;
· Взять кровь на экстренные анализы: общий и биохимический анализ, коагулограмму, группу и резус-фактор;
· ЭКГ - делается для контроля гемодинамики и предупреждения осложнений со стороны ССС, которые могут стать причиной развившегося кровотечения;
· ЭГДС: подготовить желудочный зонд
для удаления содержимого желудка, кипяченая вода, шприц Жане, результаты
исследования крови, гастроскоп. Уложить пациента на бок, подложить под голову
пелёнку.
.1.3 Роль медсестры при оказании помощи пациентам с перфорацией язвы
Перфорация язвы - возникновение сквозного дефекта в стенке желудка или кишки с выходом содержимого в свободную брюшную полость.
Провоцирующие факторы:
· Повышению внутрибрюшного давления (резкое физическое напряжение, поднятие тяжести, травма живота);
· Прием грубой пищи и алкоголя;
· Психоэмоциональный стресс.
Клинически прободение проявляется тремя синдромами:
. Болевой шок - острая “кинжальная” боль в эпигастральной области, напряжение передней брюшной стенки (“доскообразный” живот). Больной принимает вынужденное положение на спине или на боку с приведенными к животу ногами; боль иррадиирует в правую лопатку, правое плечо, правую ключицу и может распространяться по всему животу. Наблюдаются рвота, повышение температуры, замедление пульса.
2. Период мнимого (ложного) благополучия - уменьшаются боли в животе, напряжение мышц передней брюшной стенки уменьшается, развивается парез кишечника, что проявляется метеоризмом и исчезновением перистальтических кишечных шумов в животе;
. Перитонит.
Медсестра должна владеть навыками распознания понятия «острого живота».
«Острый живот» - клинический синдром, развивающийся при повреждениях и острых заболеваниях органов брюшной полости и забрюшинного пространства и требующий экстренной хирургической помощи. Острый живот характеризуется ограниченным или диффузным раздражением брюшины.
Причины развития острого живота: острый аппендицит, кишечная непроходимость (в анамнезе - грыжи, операции на органах брюшной полости, спаечная болезнь), перфорация пептической язвы и др.
Основные симптомы: боли в животе, симптомы раздражения брюшины.
Эти симптомы характерны для начального развития перфорации язвы. Главное - если есть признаки «острого живота», госпитализация должна производиться немедленно во избежание осложнений. Подтвердить диагноз сможет врач, например, с помощью лапароскопии.
Осложнения перфорации:
· Образование внутренних свищей
· Прикрытая перфорация
· Поддиафрагмальные абсцессы
Принципы оказания помощи на догоспитальном и госпитальном этапе:
Догоспитальный этап:
. Вызвать бригаду СМП, по возможности специализированную; госпитализация производится в операционную;
2. Положение пациента: сидя, с наклоном вперёд, при коллапсе - лёжа, голова повернута набок, бессознательное состояние - положение Симса.
. Оказать помощь при рвоте;
Если пациент без сознания, нужно положить его (или голову) на бок во избежание аспирации рвотными массами. Положение Симса. Если в сознании - усадить его. Вытирать салфетками лицо пациента. Положить пузырь со льдом на эпигастральную область;
. Контроль гемодинамики, ЧДД и температуры;
Госпитальный этап:
. Вызвать врача-хирурга для оказания квалифицированной помощи по профилю заболевания;
2. Запрещается применение обезболивающих средств, слабительных препаратов, так как эти вмешательства могут «смазать клиническую картину», помешать постановке диагноза.
. Подготовить пациента и всё необходимое к экстренным оперативным вмешательствам: ушивание язвы, ваготомия с иссечением перфоративной язвы, экономная резекция желудка проводится при лапароскопии.
· Аспирация содержимого желудка толстым зондом;
· Взять кровь на экстренные анализы: общий и биохимический анализ, группу и резус-фактор;
· Катетеризация мочевого пузыря;
.1.4 Роль медсестры при приступе желчной (печеночной) колики.
Самым ярким клиническим проявлением желчнокаменной болезни является острый приступ желчной колики. Эти приступы случаются примерно у половины всех больных. Приступ желчной колики начинается внезапно, на фоне полного благополучия, чаще всего - в вечерние или ночные часы.
Провоцирующие факторы:
· Погрешности в диете (обильная, жирная или жареная пища),
· Прием алкоголя, охлажденных газированных напитков,
· Физическая перегрузка, тряская езда,
· Эмоциональное напряжение
Характерные симптомы:
· Острая интенсивная боль в правом подреберье, иррадиирующая в правое плечо, лопатку, шею и спину, иногда охватывающая весь живот. Боль усиливается на вдохе и в положении на левом боку;
· Вздутие живота, резкая болезненность при пальпации, напряжение мышц живота в правом подреберье. Симптом Ортнера (болезненность при поколачивании ребром ладони по нижним рёбрам справа) - резко положителен;
· Иногда тошнота и многократная рвота, не приносящая облегчения;
· Бледность и влажность кожных покровов, нередко сочетающаяся с иктеричностью (желтушностью) кожи и склер вследствие развития механической желтухи;
· Повышение температуры тела;
· Тёмная моча, обесцвеченный кал.
Продолжительность приступа печёночной колики может варьировать от нескольких минут до нескольких суток.
Признаки, по которым медсестра сразу может определить приступ желчной колики - боль в правом подреберье, иррадиирующая в правое плечо, рвота, не приносящая облегчения. Подтвердить предположения о сестринском диагнозе поможет анамнез - были ли провоцирующие факторы, страдает желчнокаменной болезнью.
Осложнения:
· Водянка желчного пузыря
· Прободение желчного пузыря
· Калькулёзный холецистит
Принципы оказания помощи на догоспитальном и госпитальном этапе:
Догоспитальный этап:
. Вызвать бригаду СМП, по возможности специализированную; госпитализация производится в операционную;
2. Сбор анамнеза. С чем пациент связывает свою боль, какие заболевания перенёс, частота приступов;
. Обеспечить полный голод и покой;
. Положить тёплую грелку на правое подреберье - так снимутся спазмы гладкой мускулатуры желчного пузыря;
. Дать спазмолитик под язык - здесь медсестра может сделать премедикацию для облегчения страданий больного, так как бездействие может усугубить состояние больного;
. Контроль гемодинамики.
Госпитальный этап:
. Вызвать врача-гастроэнтеролога или врача-хирурга для оказания квалифицированной помощи по профилю заболевания;
2. Обеспечить венозный доступ, в/м или в составе инфузионных р-ров ввести спазмолитики (2% Но-Шпа), и обезболивающие препараты(1% димедрол);
. Контроль гемодинамики, температуры.
Таким образом, после составления структурного описания основных неотложных состояний в гастроэнтерологии и поэтапной доврачебной помощи, стало очевидно, что большое значение в тактике медицинской сестры имеет ориентировка в симптомах предполагаемого заболевания.
Заключение
В курсовой работе были рассмотрены обязанности медицинской сестры на догоспитальном и госпитальном этапах оказания помощи. Все этапы включают независимые и зависимые сестринские вмешательства. На догоспитальном этапе главным образом осуществляются независимые вмешательства: помощь при рвоте, постановка пузыря со льдом, теплой грелки, измерение АД, пульса, ЧД. Зависимые вмешательства осуществляются как на госпитальном, так и на догоспитальном этапе: постановка капельной системы, в/м инъекция, катетеризация периферической вены, промывание желудка, взятие крови на общий и биохимический анализы и определение группы и резус-фактора, катетеризация мочевого пузыря.
Для выбора тактики медсестре важно быстро оценить состояние больного в меру своих компетенций. Фактически она обязана установить сестринский диагноз, определить профиль пациента и вызвать врача соответствующей специализации для оказания квалифицированной помощи.
На разных этапах доврачебной помощи должен осуществляться разный подход, так как может быть как ограничение функциональных возможностей медсестры в силу обстоятельств (улица, дом), так и полное обеспечение этих возможностей при оказании доврачебной помощи в условиях стационара.
Моральная и юридическая ответственность медсестры велика, так как при всех рассмотренных в работе состояниях существует угроза жизни пациента. Но стоит отметить, что существуют противоречивые законы, которые одновременно дают права пациентам и наделяют обязанностями медработников.
Такие состояния, как кровотечения из ВРВП, чаще встречаются среди асоциальной группы пациентов - бомжи, алкоголики. Имеется специфика работы с такими пациентами, так как они могут не дать своего согласия на выполнение манипуляций. В таких ситуациях медсестра всё равно должна выполнять свои обязанности, поскольку пациент не способен адекватно оценить своё состояние и последствия.
В результате написания работы были рассмотрены законодательные акты и должностные инструкции медицинской сестры данной специализации, регулирующие её деятельность; выявлена симптоматика неотложных состояний в гастроэнтерологии и определена тактика оказания доврачебной помощи в гастроэнтерологии.
Список используемой литературы
1. Конституция Российской Федерации. Официальное издание. 2009 год, 64 с.
2. ФЗ РФ от 21 ноября 2011 г. №323-ФЗ «Об основах охраны здоровья граждан в Российской федерации»;
3. Приказ Министерства здравоохранения Российской Федерации от 12 ноября 2012 г. N 906н г. Москва "Об утверждении Порядка оказания медицинской помощи населению по профилю "гастроэнтерология"";
4. Должностная инструкция медицинской сестры кабинета доврачебного контроля (КДК) при городской больнице;
5. Беляева Ю.Н. «Некоторые эпидемиологические аспекты болезней органов пищеварения на региональном уровне//Материалы VII Международной (XVI Всероссийской) Пироговской научной медицинской конференции студентов и молодых учёных», Москва, 2012 г.;
6. Обуховец Т.П. «Сестринское дело в терапии: Практикум» - изд. 2-е. - Ростов, 2005. - 351 с.;
7. Л.А. Куваева, журнал "Справочник фельдшера и акушерки", рубрика «Скорая медицинская помощь», №5, 2011 г.;
8. Журнал «Hi-Med. Высокие технологии в медицине», N 13, сентябрь, 2012 г.;
9. Интернет-источник: #"882068.files/image001.gif">
Причины кровотечений из ВРВП
Приложение 2
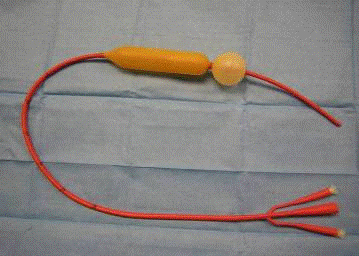
Зонд Блэкмора
Приложение 3
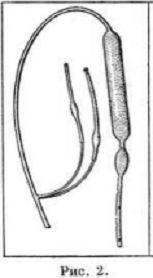
Зонд-баллон для прижатия кровоточащих вен
пищевода и кардиального отдела желудка

Расположение зонд-баллона (Блэкмора) в пищеводе
и желудке
Приложение 4
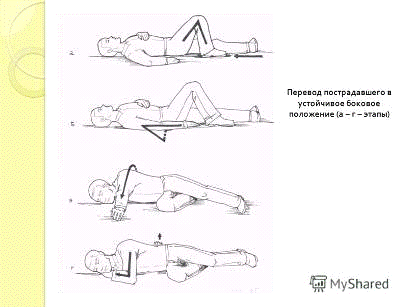
Положение Симса при рвоте.
Приложение 5. Алгоритмы доврачебной помощи.
«Неотложная помощь при остром животе»
|
№ |
Алгоритм |
|
|
Оснащение |
|
1 |
Часы |
|
2 |
|
|
3 |
Термометр |
|
4 |
Тонометр, стетоскоп |
|
|
Выполнение |
|
5 |
Вызвать врача для оказания квалифицированной медицинской помощи (в стационаре - хирурга) либо СМП. |
|
6 |
Засечь время обращения пациента. |
|
7 |
Пациента без необходимости не перемещать, позволить находиться в вынужденном положении. |
|
8 |
Положить на живот (в области проекции боли) пузырь со льдом. |
|
9 |
Соблюдать строгий голод! (не пить, не есть, не принимать препараты пер ос) |
|
10 |
Обеспечить контроль гемодинамических показателей |
|
11 |
Провести термометрию. |
|
12 |
При рвоте - оказать помощь согласно алгоритму. |
|
13 |
Собрать всё необходимое для экстренной госпитализации (паспорт, полис, обувь, средства гигиены) |
|
14 |
По стандартам СМП пациенты госпитализируются профильно: при патологии органов ЖКТ - в абдоминальную хирургию (общую хирургию). |