Материал: Методичка. Острый живот в гинекологии
виться. В послеоперационном периоде проводится профилактика самопроизвольного аборта, после срока 16 недель – токолитическая терапия.
В послеоперационном периоде:
-антибактериальная терапия;
-противовоспалительная терапия;
-физиотерапия;
-противоанемическая терапия;
-витаминотерапия.
III 2. Нарушение питания узла фибромиомы матки.
Некроз миоматозных узлов наступает у 7% больных миомой матки, нередко во время беременности, послеродовом и послеабортном периоде. Миома матки — доброкачественная опухоль, происходящая из мышечной ткани, даже очень небольших размеров, может деформировать сосуды, обеспечивающие еѐ кровоснабжение, и вызывать омертвение тканей.
Причинами являются перекрут ножки узла при субсерозной локализации либо его недостаточная васкуляризация. Некроз сопровождается развитием отека, кровоизлияний, асептического воспаления в узле. При прогрессировании заболевания может развиться перитонит.
Клиническая картина.
 Острые сильные схваткообразные боли внизу живота.
Острые сильные схваткообразные боли внизу живота.
 Повышение температуры тела до 37,5С, озноб, сухость во рту, нарушение функции кишечника.
Повышение температуры тела до 37,5С, озноб, сухость во рту, нарушение функции кишечника.
 Защитное напряжение мышц брюшной стенки, вздутие, напряжение живота.
Защитное напряжение мышц брюшной стенки, вздутие, напряжение живота.
 Тошнота, позывы к рвоте.
Тошнота, позывы к рвоте.
 При гинекологическом осмотре: увеличенная, миоматозно измененная матка, болезненная в месте некроза миоматозного узла.
При гинекологическом осмотре: увеличенная, миоматозно измененная матка, болезненная в месте некроза миоматозного узла.
Неотложная помощь.
 Положение тела, способствующее расслаблению мышц брюшной стенки.
Положение тела, способствующее расслаблению мышц брюшной стенки.
 Обезболивание: пентазоцин (фортрал).
Обезболивание: пентазоцин (фортрал).  Транспортировка машиной скорой помощи.
Транспортировка машиной скорой помощи.
25
Диагностические мероприятия:
 Жалобы, анамнестические данные (миома матки).
Жалобы, анамнестические данные (миома матки).
 Измерение АД, пульсоксиметрия, ЧДД.
Измерение АД, пульсоксиметрия, ЧДД.
 УЗИ (определяются признаки нарушения питания в миоматозном узле (снижение и неоднородность эхографической плотности, появление жидкостных полостей в узле).
УЗИ (определяются признаки нарушения питания в миоматозном узле (снижение и неоднородность эхографической плотности, появление жидкостных полостей в узле).
 Лабораторное обследование: ОАК (лейкоцитоз, повышение СОЭ), концентрация С – реактивного белка, определение группы крови, перекрестная проба, проба на совместимость крови, коагулограмма (тромбопластиновое время, концентрация тромбоцитов, фибриногена, продуктов распада фибриногена, антитромбина III), концентрация электролитов.
Лабораторное обследование: ОАК (лейкоцитоз, повышение СОЭ), концентрация С – реактивного белка, определение группы крови, перекрестная проба, проба на совместимость крови, коагулограмма (тромбопластиновое время, концентрация тромбоцитов, фибриногена, продуктов распада фибриногена, антитромбина III), концентрация электролитов.
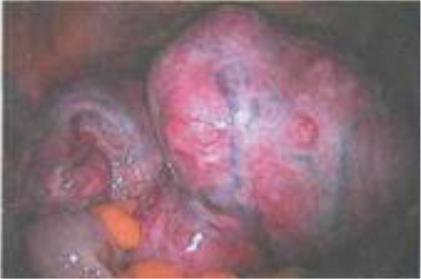
 Лапароскопия (увеличенная миоматозная матка с перекрутом ножки и признаками некроза (отек, кровоизлияния, синюшно-багровый цвет) субсерозного узла) (рис. 13).
Лапароскопия (увеличенная миоматозная матка с перекрутом ножки и признаками некроза (отек, кровоизлияния, синюшно-багровый цвет) субсерозного узла) (рис. 13).
Рис. 13. Перекрут миоматозного узла. Лапароскопия.
Дифференциальная диагностика.
 Разрыв кисты яичника.
Разрыв кисты яичника.
 Острый аппендицит.
Острый аппендицит.  Перекрут опухоли яичника.
Перекрут опухоли яичника.
Лечение.
Лечение всегда оперативное в экстренном порядке лапароскопическим или лапаротомическим доступом. Объем операции зависит от выраженности некротизированных изменений в узле, вовлечения брюшины в патологический процесс, возраста пациентки. У женщин репродуктивного возраста, а также у беременных с некрозом миоматозного узла без явлений перитонита следует ограничиться кон-
26
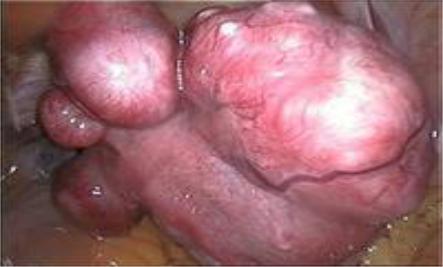
сервативной миомэктомией. У пациенток в пре – и постменопаузе проводится ампутация матки или экстирпация матки.
Рис. 14. Нарушение питания миоматозного узла.
В послеоперационном периоде:
-антибактериальная терапия;
-противовоспалительная терапия;
-физиотерапия;
-противоанемическая терапия;
-витаминотерапия.
IV. ОСТРЫЕ ГНОЙНЫЕ ЗАБОЛЕВАНИЯ ВНУТРЕННИХ ПОЛОВЫХ ОРГАНОВ
С ПОСЛЕДУЮЩИМ РАЗВИТИЕМ ПЕРИТОНИТА
IV.1. Гнойный тубоовариальный абсцесс
Гнойный тубоовариальный абсцесс — гнойное расплавление маточной трубы и яичника с образованием единой полости, окружѐнной пиогенной капсулой.
Женщины с ВЗОМТ составляют 60–65% всех гинекологических больных, обратившихся в женские консультации, и 30% — всех, направленных на стационарное лечение. У 4–5% женщин диагностируют гнойные воспалительные заболевания маточных труб и яичников.
27
Этиологическими факторами являются различные микроорганизмы. Под действием провоцирующего фактора бактерии проникают через полость матки в просвет труб, откуда попадают в брюшную полость. Здесь микробы поражают серозную оболочку маточной трубы, покровный эпителий яичника и окружающую брюшину. После разрыва фолликула инфицируется гранулезная оболочка фолликула, развивается воспаление в яичнике.
Клиническая картина.
 Внезапно возникающие боли внизу живота с одной или двух сторон;
Внезапно возникающие боли внизу живота с одной или двух сторон;
 Повышение температуры тела до 39С, озноб;
Повышение температуры тела до 39С, озноб;
 Зловонные желтовато-зеленые выделения из влагалища;
Зловонные желтовато-зеленые выделения из влагалища;
 Боль при половом контакте;
Боль при половом контакте;
 Сухость во рту, тошнота, рвота, болезненное мочеиспускание, метеоризм, чередование запоров и поноса;
Сухость во рту, тошнота, рвота, болезненное мочеиспускание, метеоризм, чередование запоров и поноса;
 При гинекологическом осмотре: боль усиливается, пальпируется объемное образование с нечеткими контурами, неравномерной консистенцией, полной неподвижностью и выраженной болезненностью.
При гинекологическом осмотре: боль усиливается, пальпируется объемное образование с нечеткими контурами, неравномерной консистенцией, полной неподвижностью и выраженной болезненностью.
 Защитное напряжение мышц брюшной стенки.
Защитное напряжение мышц брюшной стенки.
Осложнения:
 Гнойно-инфильтративное поражение клетчатки малого таза – параметрит;
Гнойно-инфильтративное поражение клетчатки малого таза – параметрит;
 Перфорация абсцесса в половые органы и переднюю брюшную стенку с образованием простых и сложных генитальных свищей;
Перфорация абсцесса в половые органы и переднюю брюшную стенку с образованием простых и сложных генитальных свищей;  Микроперфорация абсцесса в брюшную полость с образованием межкишечных и поддиафранмальных гнойных затеков.
Микроперфорация абсцесса в брюшную полость с образованием межкишечных и поддиафранмальных гнойных затеков.
Диагностика.
 Болезненность при надавливании на область придатков (с одной или двух сторон), по всей гипогастральной области.
Болезненность при надавливании на область придатков (с одной или двух сторон), по всей гипогастральной области.
 Болезненные, тестоватой консистенции увеличенные придатки.
Болезненные, тестоватой консистенции увеличенные придатки.
 Боль при тракции за шейку матки.
Боль при тракции за шейку матки.
 Болезненное опухолевидное образование в малом тазу.
Болезненное опухолевидное образование в малом тазу.
 Микробиологическое исследование мазка, культуральное исследование с определением чувствительности к антибиотикам.
Микробиологическое исследование мазка, культуральное исследование с определением чувствительности к антибиотикам.
 УЗИ: свободная жидкость в брюшной полости, в малом тазу, опухолевидное образование в области придатков с нечеткими контурами.
УЗИ: свободная жидкость в брюшной полости, в малом тазу, опухолевидное образование в области придатков с нечеткими контурами.
 Лабораторное обследование: ОАК (лейкоцитоз, увеличение СОЭ), ОАМ, концентрация С – реактивного белка, ХГЧ, исследование осадка мочи, опре-
Лабораторное обследование: ОАК (лейкоцитоз, увеличение СОЭ), ОАМ, концентрация С – реактивного белка, ХГЧ, исследование осадка мочи, опре-
28
деление группы крови, перекрестная проба, проба на совместимость крови, коагулограмма (тромбопластиновое время, АЧТВ, протромбиновое время, концентрация тромбоцитов).
 Лапароскопия: выраженная гиперемия внутренних половых органов, воспалительный налет, пио-, гидро-, сактосальпингс, тубоовариальное образование, экссудат в брюшной полости; забор материала для культурального исследования с определением чувствительности к антибиотикам.
Лапароскопия: выраженная гиперемия внутренних половых органов, воспалительный налет, пио-, гидро-, сактосальпингс, тубоовариальное образование, экссудат в брюшной полости; забор материала для культурального исследования с определением чувствительности к антибиотикам.
Дифференциальная диагностика.
 Разрыв кисты яичника.
Разрыв кисты яичника.
 Острый аппендицит.
Острый аппендицит.
 Внематочная беременность.
Внематочная беременность.
 Болезнь Крона.
Болезнь Крона.
 Неспецифический язвенный колит.
Неспецифический язвенный колит.
 Дивертикулит.
Дивертикулит.
 Рак сигмовидной кишки.
Рак сигмовидной кишки.
Лечение.
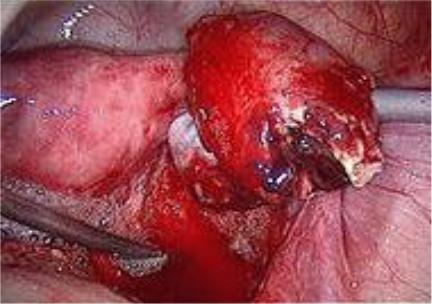
При тубоовариальных гнойных опухолевидных образования показано оперативное лечение в экстренном порядке лапароскопическим или лапаротомическим доступом (рис.15 и 16).
Рис.15. Лапароскопическая картина гнойного тубоовариального образования.
29