Материал: Методичка. Острый живот в гинекологии
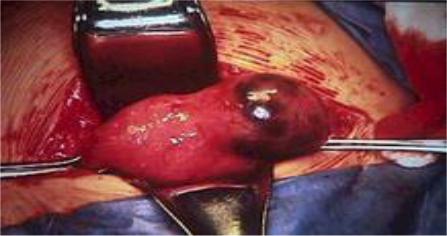
Показанием к лапаротомии (рис. 6), в первую очередь, является геморрагический шок или отсутствие возможности лапароскопического лечения. При определении объема оперативного вмешательства необходимо учитывать возраст женщины, желание пациентки сохранить детородную функцию, степень поражения органов малого таза. В связи с этим выделяют ораносохраняющую и радикальную оперативную тактику.
Рис.6. Лапаротомия. Внематочная трубная беременность.
Ораносохраняющий метод: аспирация крови и сгустков, определение места имплантации плодного яйца. Из ампулярного отдела плодное яйцо можно удалить выжиманием или аспирацией. В ряде случаев выполняется сальпинготомия, удаление плодного яйца. При необходимости проводится наложение швов на трубу, обширная санация для профилактики спайкообразования.
При локализации плодного яйца в интрамуральном отделе маточной трубы, разрыве трубы, отсутствии возможности проведения органосохраняющей операции или незаинтерисованности пациентки в сохранении репродуктивной функции выполняется тубэктомия (перевязывают и удаляют, проводят коагуляцию сосудов мезосальпингса и обширную санацию для профилактики адгезии).
При яичниковой эктопии плодного яйца производится резекция яичника в пределах здоровой ткани.
При беременности в рудиментарном роге матки необходимо удалить рудиментарный рог, при брюшной беременности – иссечение плодовместилища с проведением тщательно гемостаза.
По показаниям - введение кровезаменителей, плазмы крови, эритроцитарной массы, реинузия крови;
В послеоперационном периоде: - антибактериальная терапия;
15
-противовоспалительная терапия;
-физиотерапия;
-противоанемическая терапия;
-витаминотерапия.
-профилактика резус-конфликта у женщин с отрицательным резусфактором.
II. 2. Апоплексия яичника
Апоплексия яичника (АЯ) - внезапно наступившее кровоизлияние в яичник, сопровождающееся нарушением целостности его ткани и кровотечением в брюшную полость. Кровоизлияние в яичник происходит при разрыве сосудов граафова пузырька, стромы яичника, фолликулярной кисты или кисты желтого тела. АЯ возникает, как правило, у женщин в возрасте 20—35 лет. Встречается у 0,5—3 % гинекологических больных. Рецидив заболевания достигает 42-69%. АЯ яичника встречается в 2-4 раза чаще, чем левого, что объясняется более обильным кровоснабжением правого яичника. АЯ может наблюдаться в различные фазы менструального цикла, однако чаще всего это бывает в период овуляции или в стадии васкуляризации и расцвета желтого тела. Не исключена возможность разрыва желтого тела во время беременности.
Предрасполагающими факторами к разрыву яичника являются воспалительные процессы ОМТ, заболевания крови и длительный прием антикоагулянтов. Среди экзогенных причин выделяют травму живота, физическое напряжение, бурный или прерванный половой акт, влагалищное исследование. Эндогенными причинами могут быть неправильное положение матки, механическое сдавление сосудов, давление на яичник опухолью, спаечные процессы в малом тазу, нарушения гормонального статуса.
Классификация АЯ:
 Болевая форма
Болевая форма
 Геморрагическая (анемическая) форма
Геморрагическая (анемическая) форма  Смешанная форма.
Смешанная форма.
Клиническая картина:
 Внезапно возникшая боль внизу живота, часто иррадиирущая в задний проход, ногу, крестец, наружные половые органы (в основном после полового контакта, поднятия тяжести, травме), усиливающаяся при движении, ходьбе.
Внезапно возникшая боль внизу живота, часто иррадиирущая в задний проход, ногу, крестец, наружные половые органы (в основном после полового контакта, поднятия тяжести, травме), усиливающаяся при движении, ходьбе.
16
 Боль при надавливании: сначала односторонняя, затем диффузная (нижняя часть живота, гипогастрий).
Боль при надавливании: сначала односторонняя, затем диффузная (нижняя часть живота, гипогастрий).
 При гинекологическом осмотре: исследование затруднено из-за резкой болезненности передней брюшной стенки, на стороне апоплексии пальпируется болезненный, слегка увеличенный яичник, своды нависают, тракции за шейку матки резко болезненные.
При гинекологическом осмотре: исследование затруднено из-за резкой болезненности передней брюшной стенки, на стороне апоплексии пальпируется болезненный, слегка увеличенный яичник, своды нависают, тракции за шейку матки резко болезненные.
 Защитное напряжение мышц брюшной стенки.
Защитное напряжение мышц брюшной стенки.
 Тошнота, позывы к рвоте.
Тошнота, позывы к рвоте.
 Гиповолемический шок: слабость, головокружение, бледность, цианоз, холодный пот. Пульс слабого наполнения, тахикардия, снижение АД, спутанность и потеря сознания.
Гиповолемический шок: слабость, головокружение, бледность, цианоз, холодный пот. Пульс слабого наполнения, тахикардия, снижение АД, спутанность и потеря сознания.
Неотложная помощь:
 Горизонтальное положение, ноги приподняты под углом 30 (аутотрансфузия).
Горизонтальное положение, ноги приподняты под углом 30 (аутотрансфузия).
 Формирование венозных доступов: 2-3 периферических катетера крупного калибра для длительного использования.
Формирование венозных доступов: 2-3 периферических катетера крупного калибра для длительного использования.
 Оксигенотерапия: маска (6-10 л/мин), носовой зонд (2-6 л/мин).
Оксигенотерапия: маска (6-10 л/мин), носовой зонд (2-6 л/мин).
 Восполнение ОЦК.
Восполнение ОЦК.
 Седативная терапия: диазепам 5-10 мг в/в.
Седативная терапия: диазепам 5-10 мг в/в.  Транспортировка машиной скорой помощи.
Транспортировка машиной скорой помощи.
Диагностические мероприятия:
 Анамнез (часто возникает после полового контакта, поднятия тяжести).
Анамнез (часто возникает после полового контакта, поднятия тяжести).
 Измерение АД, пульсоксиметрия, ЧДД.
Измерение АД, пульсоксиметрия, ЧДД.
 УЗИ (визуализируется разрыв яичника, скопление мелко- и среднедисперсной жидкости в брюшной полости со структурами неправильной формы, повышенной эхогенности (кровяные сгустки)).
УЗИ (визуализируется разрыв яичника, скопление мелко- и среднедисперсной жидкости в брюшной полости со структурами неправильной формы, повышенной эхогенности (кровяные сгустки)).
 Пункция дугласова пространства или лапароскопия.
Пункция дугласова пространства или лапароскопия.
 Лабораторное обследование: ОАК (снижение уровня гемоглобина, эритроцитов), концентрация С – реактивного белка, определение группы крови, перекрестная проба, проба на совместимость крови, коагулограмма (тромбопластиновое время, концентрация тромбоцитов, фибриногена. Продуктов распада фибриногена, антитромбина III), концентрация электролитов.
Лабораторное обследование: ОАК (снижение уровня гемоглобина, эритроцитов), концентрация С – реактивного белка, определение группы крови, перекрестная проба, проба на совместимость крови, коагулограмма (тромбопластиновое время, концентрация тромбоцитов, фибриногена. Продуктов распада фибриногена, антитромбина III), концентрация электролитов.
Дифференциальная диагностика.
 Перекрут ножки опухолевидного образования придатков или миомы.
Перекрут ножки опухолевидного образования придатков или миомы.
 Разрыв кисты яичника.
Разрыв кисты яичника.
17
 Внематочная беременность.
Внематочная беременность.
Лечение.
При болевой форме необходима госпитализация, консервативная терапия:  Холод на низ живота.
Холод на низ живота.
 Гемостатическая терапия.
Гемостатическая терапия.
 Спазмолитическая терапия.
Спазмолитическая терапия.
 Витаминотерапия.
Витаминотерапия.
 Физиотерапия.
Физиотерапия.
При повторном приступе болей, нестабильности гемодинамики оперативное лечение.
Показания к лапароскопии:
 Более 150 мл крови в брюшной полости, при стабильном состоянии гемодинамики и пациентки.
Более 150 мл крови в брюшной полости, при стабильном состоянии гемодинамики и пациентки.
 Неэффективность консервативной терапии в течении 1-3 дней, признаки продолжающегося внутрибрюшного кровотечения, подтвержденного УЗИ.
Неэффективность консервативной терапии в течении 1-3 дней, признаки продолжающегося внутрибрюшного кровотечения, подтвержденного УЗИ.  Дифференциальная диагностика острой гинекологической и хирургической патологии.
Дифференциальная диагностика острой гинекологической и хирургической патологии.
Объем операции:
Коагуляция места разрыва, вскрытие или пункция кисты и удаление содержимого с помощью отсоса, резекция яичника. При больших повреждениях и отсутствии возможности сохранения яичника - овариоэктомия.
Показания к лапаротомии:
 Геморрагический шок;
Геморрагический шок;  Невозможность проведения лапароскопии (вследствие маточного процесса,
Невозможность проведения лапароскопии (вследствие маточного процесса,
усиления кровотечения из поврежденных сосудов яичника) - введение кровезаменителей, плазмы крови, эритроцитарной массы, реинузия крови;
В послеоперационном периоде:
-антибактериальная терапия;
-противовоспалительная терапия;
-физиотерапия;
-противоанемическая терапия;
-витаминотерапия.
18
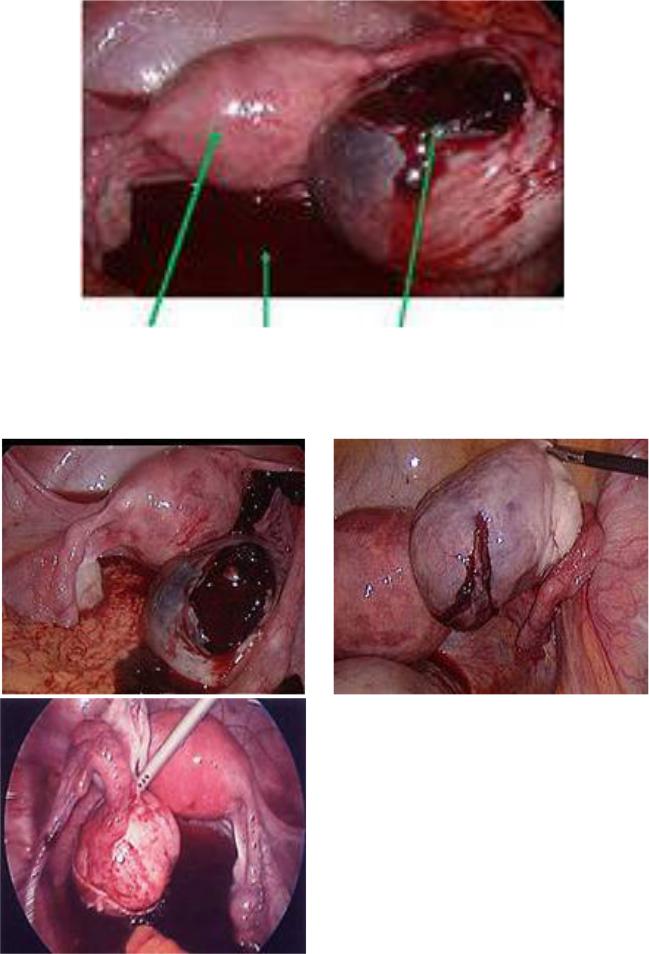
1.Матка |
2. Кровь в малом тазу 3. Правый яичник, в нем киста желтого |
|
тела с разрывом капсулы |
Рис. 7. Лапароскопическая картина апоплексии яичника
Рис. 8. Лапароскопическая картина апоплексии яичника
19