Материал: Методичка. Острый живот в гинекологии
Классификация ВБ:
По локализации плодного яйца ВБ:
1. Трубная (ампулярная – 60-95%), истмическая – 15%, интерстициальная
– 1-3%)
2.Яичниковая (0,1-0,7%)
3.Брюшная (0,3-0,4%)
4.Шеечная (0,01%)
5.Рудиментарная (0,5%).
По клиническому течению трубная беременность:
1.Прогрессирующая
2.Прервавшаяся по типу трубного аборта
3.Прервавшаяся по типу разрыва трубы
4.Замершая
Яичниковая беременность по форме бывает:
1.Интрафолликулярная (оплодотворение и имплантация происходят в фолликуле);
2.Эпиоформальная (оплодотворение и имплантация происходят на поверхности яичника).
Вредких случаях наблюдается многоплодная и двусторонняя трубная беременность. В 1 из 30000 наблюдается сочетание маточной и внематочной беременности. Такие формы ВБ чаще возникают после индукции овуляции и резекции маточной трубы.
Беременность после экстирпации матки – самый редкий вид ВБ, когда имплантация эмбриона в маточной трубе происходит при наличии сообщения брюшной полости с культей шейки матки или влагалища, незадолго до или в первые сутки после операции.
Хроническая ВБ – состояние, когда плодное яйцо после гибели не полностью организуется и в маточной трубе остаются жизнеспособные ворсины хориона. Пациенты отмечают боли внизу живота и кровянистые выделения из половых путей, определяется объемное образование в малом тазу.
Интралигаментарная беременность диагностируется в 1 из 300 случаев ВБ. Она возникает обычно при разрыве маточной трубы по брыжеечному краю и проникновении плодного яйца между листками широкой связки. Данная беременность возможна также при свище, соединяющем полость матки и параметрий.
10

Шеечная беременность наблюдается от 0,2 до 0,4% на 50000 беременностей. Считается, что риск этой патологии повышают предшествующий аборт или кесарево сечение, синдром Ашермана, миома матки и ЭКО.
Причинами ВБ являются замедление транспорта плодного яйца (гормоны, внутриматочный контрацептив), нарушения проходимости маточной трубы (эндометриоз, аднексит, реконструктивные операции на маточных трубах), перитубарные синехии, генитальный инфантилизм (длинные извитые маточные трубы с замедленной перистальтикой).
Клиническая картина.
Клиническая картина зависит от локализации плодного яйца в маточной тру-
бе.
Имплантация в ампулярном отделе маточной трубы приводит к трубному аборту с хроническим течением. Клиника:
 Вторичная аменорея 6-8 недель;
Вторичная аменорея 6-8 недель;
 Положительный тест на беременность;
Положительный тест на беременность;
 Нагрубание молочных желез;
Нагрубание молочных желез;
 Скудные темные кровянистые выделения из половых путей;
Скудные темные кровянистые выделения из половых путей;
 Боли внизу живота, в большинстве случаев односторонние, с иррадиацией в прямую кишку;
Боли внизу живота, в большинстве случаев односторонние, с иррадиацией в прямую кишку;
 Общая слабость, склонность к коллапсу.
Общая слабость, склонность к коллапсу.
 Имплантация в истмическом отделе маточной трубы приводит к разрыву маточной трубы с характерной острой клинической картиной:
Имплантация в истмическом отделе маточной трубы приводит к разрыву маточной трубы с характерной острой клинической картиной:
 Вторичная аменорея 6-8 недель, положительный тест на беременность;
Вторичная аменорея 6-8 недель, положительный тест на беременность;
 внезапная, сильная боль при разрыве трубы;
внезапная, сильная боль при разрыве трубы;
 боли в плече (диафрагмальный нерв);
боли в плече (диафрагмальный нерв);
 Защитное напряжение мышц брюшной стенки;
Защитное напряжение мышц брюшной стенки;  Быстрое ухудшение общего состояния с развитием гиповолемического
Быстрое ухудшение общего состояния с развитием гиповолемического
шока - слабость, головокружение, бледность, цианоз, холодный пот. Пульс слабого наполнения, тахикардия, снижение АД, спутанность и потеря сознания.
Неотложная помощь:
Горизонтальное положение, ноги приподняты под углом 30 (аутотрансфузия).
Формирование венозных доступов: 2-3 периферических катетера крупного калибра для длительного использования.
Оксигенотерапия: маска (6-10 л/мин), носовой зонд (2-6 л/мин).
11
Восполнение ОЦК Седативная терапия: диазепам 5-10 мг в/в.
Транспортировка машиной скорой помощи.
Диагностические мероприятия:
Последовательность и объем диагностических исследований определяется состоянием пациентки.
Гинекологическое исследование: мажущие кровянистые выделения из влагалища, матка несколько размягчена, однако размеры не соответствуют сроку беременности, боль при тракции за шейку матки, болезненное, тестоватой консистенции уплотнение в области придатка, дугласово пространство часто болезненно при надавливании и нависание свода.
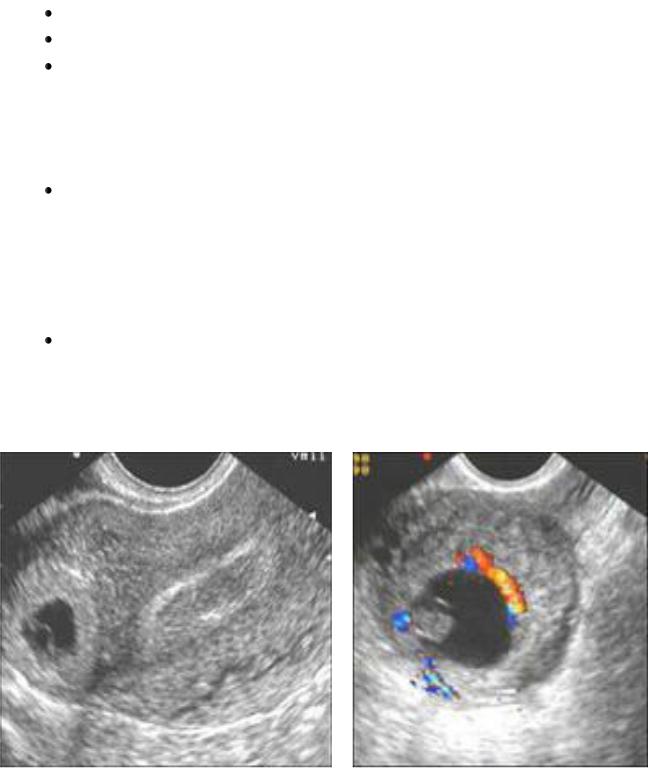
УЗИ: отсутствие плодного яйца в полости матки, многослойный эндометрий, свободная жидкость в дугласовом пространстве и в брюшной полости, возможно обнаружение эктопически расположенного плодного яйца (рис.1, 2).
Рис.1. УЗИ-картина внематочной беременности.
12
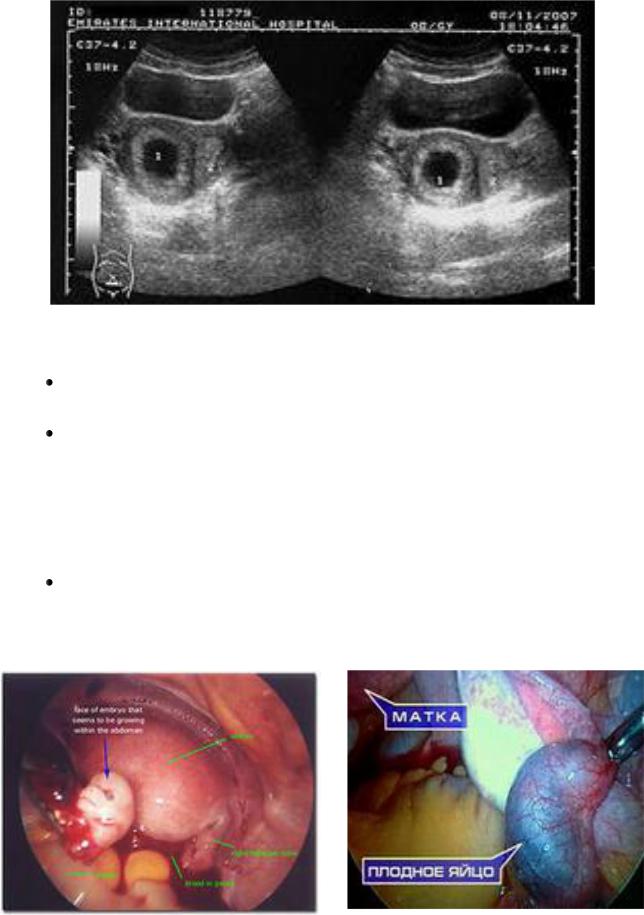
Рис.2. Эхо-картина внематочной беременности.
Пункция заднего свода влагалища: сгустки крови или свежая кровь при разрыве маточной трубы и трубном аборте.
Лабораторное обследование: обнаружение ХГЧ в сыворотке или моче, концентрация его, однако ниже, чем должна быть на данном сроке беременности; ОАК (снижение эритроцитов, гемоглобина), перекрестная проба, проба на совместимость крови, коагулограмма (тромбопластиновое время, концентрация тромбоцитов), концентрация электролитов.
Лапароскопия: кровь в брюшной полости, синюшно-красная утолщенная маточная труба, гематосальпингс, перитубарная гематома, возможно, разрыв трубы (рис.3, 4).
Рис. 3, 4. Лапароскопическая картина трубной беременности.
13
Клиническая картина редких форм ВБ (яичниковой, брюшной, рудиментарной) мало отличается от клинической картины при прерывании трубной беременности и характеризуется большой внутрибрюшной кровопотерей. Окончательно диагноз устанавливается во время операции.
Дифференциальная диагностика.
апоплексия яичника;
острый аппендицит;
острый аднексит, пельвиоперитонит;
перекрут ножки опухоли придатков; самопроизвольный аборт при маточной беременности.
Лечение.
Лечение ВБ заключается в остановке внутрибрюшного кровотечения оперативным путем, восстановлении нарушенных гемодинамических показателей и при необходимости реабилитации репродуктивной системы.
При постановке диагноза: Внематочная беременность пациентке проводят экстренную операцию независимо от клинической формы заболевания.
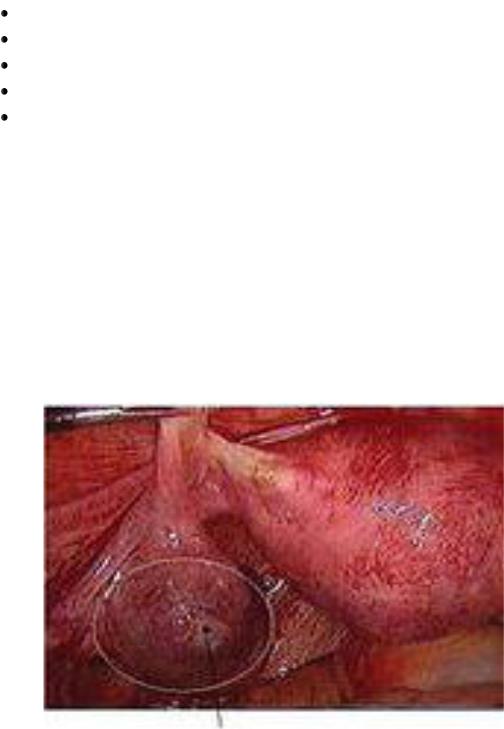
Лапароскопия является наилучшим доступом для проведения операции по поводу эктопической беременности. Доступ определяется с учетом состояния больной (рис.5).
Левосторонняя трубная беременность
Рис. 5. Лапароскопическая картина трубной беременности.
14