Материал: Инфаркт миокарда
В клиническом аспекте, тем не менее,
целесообразно различать инфаркты с Q-зубцом и без Q-зубца. Ранняя
внутрибольничная смертность у больных инфарктом без зубца Q ниже, однако на
протяжении нескольких месяцев наблюдения у этих пациентов отмечается высокая
частота повторных инфарктов и смертности, поскольку у них часто имеется тяжелое
многососудистое поражение коронарного русла, и окружающая некроз жизнеспособная
ткань подвергается повторным ишемическим эпизодам. Поэтому в этих группах
больных для определения тактики лечения особенно важно достаточно активное
обследование.
6. Клиническая картина
инфаркт миокарда лечение сердечный
В 1909 г. крупнейшие русские клиницисты В. П. Образцов и Н. Д. Стражеско первые в мире описали клиническую картину инфаркта миокарда и выделили три варианта его течения: ангинозную, астматическую и абдоминальную (гастралгическая) формы.
Ангинозная форма встречается наиболее часто и клинически проявляется болевым синдромом. Возникают сжимающие боли за грудиной или в области сердца, как при стенокардии; иногда они распространяются на всю грудную клетку. Как правило, боли иррадиируют в левое плечо и левую руку, реже - в правое плечо. Иногда боли настолько сильные, что вызывают развитие кардиогенного шока, который проявляется нарастающей слабостью и адинамией, бледностью кожных покровов, холодным липким потом и снижением артериального давления. В отличие от болей при стенокардии боли при инфаркте миокарда не снимаются нитроглицерином и весьма продолжительны (от 1/2 -1ч до нескольких часов). Продолжительные боли при инфаркте миокарда обозначают как status anginosus.
При астматической форме заболевание начинается с приступа сердечной астмы и отека легких. Болевой синдром либо выражен слабо, либо отсутствует.
Для абдоминальной формы инфаркта миокарда характерно появление болей в животе, чаще в эпигастральной области, которые могут сопровождаться тошнотой, рвотой, задержкой стула (гастралгическая форма инфаркта миокарда). Эта форма болезни развивается чаще при инфаркте задней стенки.
Дальнейшие наблюдения показали, что описанные три формы не исчерпывают всех клинических проявлений болезни. Так, иногда болезнь начинается с внезапного возникновения у больного признаков сердечно-сосудистой недостаточности или коллапса, различных нарушений ритма или блокады сердца, болевой же синдром либо отсутствует, либо выражен слабо (безболевая форма). Такое течение заболевания чаще наблюдается у больных с повторными инфарктами. Церебральная форма заболевания характеризуется нарушениями мозгового кровообращения, выраженными в различной степени.
На сегодняшний день выделяют следующие атипичные формы течения инфаркта миокарда:
. Абдоминальная форма. Протекает по типу патологии ЖКТ с болями в подложечной области, в животе, с тошнотой, рвотой. Чаще всего гастралгическая форма (абдоминальная) инфаркта миокарда встречается при инфаркте задней стенки левого желудочка. В целом вариант редкий. ЭКГ отведения II, III, AVL.
. Астматическая форма: начинается с сердечной астмы и провоцирует отек легких как исход. Боли могут отсутствовать. Астматическая форма встречается чаще у пожилых людей с кардиосклерозом или при повторном инфаркте, или при очень обширных инфарктах.
. Мозговая форма: на первом плане симптомы нарушения мозгового кровообращения по типу инсульта с потерей сознания, встречается чаще у пожилых людей со склерозом сосудов головного мозга.
. Немая или безболевая форма иногда является случайной находкой при диспансеризации. Из клинических проявлений: вдруг стало "дурно", возникла резкая слабость, липкий пот, затем все, кроме слабости, проходит. Такая ситуация характерна для инфаркта в пожилом возрасте и при повторных инфарктах миокарда.
. Аритмическая форма: главный признак пароксизмальная тахикардия, болевой синдром может отсутствовать.
. Тромбоэмболическая.
При исследовании сердечно-сосудистой системы можно отметить расширение границ сердечной тупости, глухость тонов. Иногда выслушивают ритм галопа. При трансмуральном инфаркте на ограниченном участке в третьем-четвертом межреберьях слева от грудины можно определить шум трения перикарда. Обычно он появляется на 2-З-й день болезни и держится от нескольких часов до 1-2 дней. Пульс при инфаркте миокарда часто бывает малым, учащенным, при поражении проводниковой системы - аритмичным. Артериальное давление повышается в период болей, а затем падает. В зависимости от локализации инфаркта может возникнуть нарушение кровообращения по левожелудочковому или, реже, правожелудочковому типу. В первом случае появляются застойные влажные хрипы в легких, может возникнуть удушье по типу сердечной астмы, а в дальнейшем -отек легких. Во втором случае отмечаются расширение сердца вправо, увеличение печени, отечность нижних конечностей.
На 2-З-й день болезни возникают лихорадка и лейкоцитоз как результат реактивных явлений, зависящих от всасывания из участка инфаркта продуктов аутолиза. Чем больше некроз, тем выше и длительнее подъем температуры и лейкоцитоз. Повышенная температура держится 3-5 дней, но иногда до 10 и более дней. Со 2-й недели болезни увеличивается СОЭ, а лейкоцитоз уменьшается.
Течение зависит от обширности поражения, состояния других артерий сердца и развития коллатерального кровообращения, от степени сердечной и сосудистой недостаточности, наличия осложнений. К ним относится разрыв сердца, наблюдаемый в первые 10 дней болезни, в период выраженной миомаляции, приводящей к быстрой, в течение нескольких минут, смерти. Летальный исход может быть вызван также мерцанием желудочков. В течение болезни может образоваться аневризма сердца. Острая аневризма сердца развивается в первые дни трансмурального инфаркта миокарда, когда под влиянием внутрижелудочкового давления крови происходит выбухание в участке миомаляции сохранившихся слоев стенки сердца. Обычно аневризма образуется в стенке левого желудочка сердца.
Рубцевание неосложненного инфаркта миокарда длится 1-3 мес. Заканчивается процесс развитием очагового кардиосклероза.
. Диагностика инфаркта
миокарда
Диагноз острого инфаркта миокарда основывается на: 1) клинической картине и данных анамнеза, 2) типичных изменениях ЭКГ и 3) определении кардиоспецифичных макромолекул в сыворотке крови. В таблице 2 перечислены другие причины острой боли в грудной клетке, похожие на боли при инфаркте миокарда.
)Изменения на ЭКГ развиваются в
типичной для инфаркта временной последовательности, описанной в главе. При
инфарктах с зубцом Q в отведениях, соответствующих зоне некроза, отмечаются
элевация сегмента ST, инверсия зубца Т и зубцы Q (рис. 2), в то время как при
инфарктах без Q-зубца имеются депрессия сегмента ST и инверсия зубца Т (рис.
3).
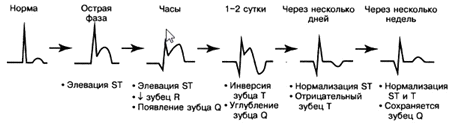
Рис. 2. Эволюция изменений ЭКГ при остром инфаркте миокарда с Q-зубцом
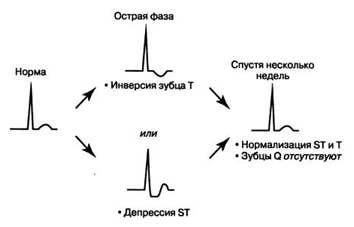
Рис.3. Эволюция
изменений ЭКГ при остром инфаркте миокарда без Q-зубца
)Сывороточные маркеры инфаркта
Для диагностики инфаркта миокарда важное значение имеет определение активности ряда ферментов сыворотки крови, высвобождающихся в результате некротических изменений в миокарде (рис. 4).
-Креатинфосфокиназа. Фермент креатинфосфокиназа (КФК) обратимо переносит фосфатную группу с креатинфосфата, эндогенной резервной формы макроэргических фосфатов, на АДФ, образуя таким образом АТФ. Поскольку креатинфосфокиназа содержится в сердце, скелетных мышцах, мозге и многих других органах, ее концентрация в сыворотке может повышаться после повреждения любой из этих тканей.


Однако КФК имеет три изофермента, что улучшает диагностическую специфичность в отношении миокарда: КФК-ММ (содержится в основном в скелетных мышцах), КФК-ВВ (доминирует в мозговой ткани) и КФК-МВ (характерна для миокарда). Оценка динамики КФК-МВ в сыворотке сейчас является "золотым стандартом" ферментной диагностики ИМ; современные моноклональные тест-системы для этого изофермента обладают высокой чувствительностью и специфичностью. Необходимо отметить, что сердце также содержит КФК-ММ, так что во время острого инфаркта миокарда уровень этого изофермента также повышается. Более того, небольшие количества КФК-МВ обнаруживаются в других тканях, включая матку, простату, кишечник, диафрагму и язык. В отсутствие травм этих органов повышение КФК-МВ высоко специфично для повреждения миокарда. Поскольку КФК-МВ составляет 1%-3% от всей КФК скелетной мускулатуры, мышечная травма или внутримышечные инъекции также могут вызывать появление в крови этого изофермента. Поэтому для уточнения диагноза инфаркта миокарда принято вычислять отношение: КФК-МВ/общая КФК. При использовании чувствительного моноклонального тестового набора для КФК-МВ это отношение обычно составляет > 2,5% в случае повреждения миокарда и менее 2,5%, если источником является только скелетная мускулатура.
Уровень КФК-МВ в сыворотке начинает повышаться через 4-8 часов после инфаркта, достигает пика через 24 часа и возвращается к норме через 48-72 часа (рис. 7.8). Эта временная последовательность очень важна, так как КФК-МВ из других источников (например, поврежденых скелетных мышц) или при другой патологии сердца (например, при миокардите) обычно не подчиняется этому закону. Реперфузия (например, в результате тромболитической терапии) при инфаркте миокарда приводит к быстрому вымыванию фермента и более раннему пику КФК и КФК-МВ.
Поскольку уровень КФК-МВ в первые несколько часов от начала инфаркта повышается незначительно, нормальное его значение при однократном определении в приемном отделении больницы не исключает инфаркта миокарда. Поэтому уровень КФК-МВ не может использоваться для принятия решения, кого из пациентов с болью в грудной клетке следует госпитализировать для дальнейшего наблюдения, а кого можно отпустить домой. В настоящее время подобное решение принимается исходя из анамнеза, физикальных данных и ЭКГ.
Для лучшей диагностики инфаркта
миокарда в критические первые часы после начала приступа было предложено
определять несколько других сывороточных маркеров. Например, были описаны изоформы
КФК-МВ. КФК-МВ2 высвобождается из зоны инфаркта миокарда и,
поступая в кровь, подвергается ферментативному превращению в КФК-МВ1.
По последним данным, в первые часы после развития симптоматики абсолютное
повышение КФК-МВ2 (или повышенное значение отношения МВ2
/MB1) в два раза чувствительнее в диагностике острого ИМ, чем
стандартное определение КФК-МВ. Миоглобин, гемсодержащий белок, попадает
в кровоток при повреждении миокарда и может определяться в сыворотке через 2
часа после начала ИМ, то есть намного раньше, чем повышается уровень КФК-МВ.
Однако быстрое удаление этой молекулы почками и ее низкая специфичность для
повреждения миокарда ограничивают ее диагностическую ценность. Наиболее
перспективными являются недавно разработанные тест-системы для определения
кардиоспецифичных изоформ тропонинов Т и I. Каждый из этих маркеров
обладает высокой специфичностью в отношении инфаркта миокарда, и они могут выявляться
в крови через 3 часа после начала болевого синдрома. В результате их высокой
чувствительности и специфичности использование тропонинов в диагностике острого
ИМ быстро растет.
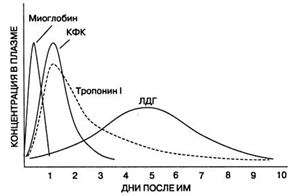
Рис. 4. Динамика
сывороточных маркеров острого ИМ. КФК (и
ее изофермент КФК-МВ) повышается через несколько часов после острого ИМ и
достигает пика через 24 часа; миоглобин начинает определяться в сыворотке
раньше, но он менее кардиоспецифичен. Кардиоспецифичные тропонины обладают
высокой чувствительностью и специфичностью в отношении повреждения миокарда и
сохраняются в сыворотке в течение нескольких дней после острого ИМ. Уровень ЛДГ
повышается более постепенно и достигает пика на 3-5 день после приступа.
-Лактатдегидрогеназа (ЛДГ) катализирует обратимую реакцию образования лактата из пирувата. ЛДГ содержится во многих тканях и имеет пять изоформ. Наиболее специфичным для сердца изоферментом является ЛДГ1 и величина отношения ЛДГ1 / ЛДГ2 >1,0 указывает на некроз миокарда. (ЛДГ2 содержится в эритроцитах, ЛДГ4 и ЛДГ5 обнаруживаются в печени и скелетных мышцах.) Поскольку ЛДГ достигает своего пика на 3-5 сутки после ИМ, определение этого фермента диагностически значимо для пациентов, поступающих в стационар в эти сроки, когда повышение КФК уже прошло.
Если симптоматика и результаты
стандартного лабораторного обследования неоднозначны, для диагностики острого
ИМ могут быть полезны некоторые другие методы. Эхокардиография может выявить
появившиеся нарушения локальной сократимости в зоне инфаркта. Она может также
помочь в диагностике механических осложнений инфаркта, таких как дефект
межжелудочковой перегородки или митральная регургитация. Сцинтиграфия миокарда
с технецием-99т пирофосфатом может подтвердить наличие некротизированной ткани:
пирофосфат накапливается в зонах с высокой концентрацией кальция, что в
частности характерно для инфаркта миокарда. Через 12 часов после инфаркта
миокарда очаг инфаркта выявляется как зона повышенной интенсивности
радиоактивного излучения.
8. Доврачебная помощь
при инфаркте миокарда
Если у человека боли в области сердца и за грудиной, которые не проходят после нитроглицерина, то ему необходимо оказать первую помощь.
. Срочно вызвать скорую медицинскую помощь, подробно рассказав диспетчеру, что и как больного беспокоит.
. Уложить больного или удобно посадить в кресло или на диван. Если больной хочет сидеть, не настаивайте на том, что бы он лег. Так как такие больные часто при начинающихся проявлениях сердечной левожелудочковой недостаточности, подсознательно выбирают наиболее оптимальное для себя положение тела. В положение сидя уменьшается венозный возврат, и проявления одышки.
. Дать больному повторно нитроглицерин под язык, и в последующем давать каждые пять минут, если боли сохраняются.
. Дать выпить больному пол таблетки аспирина.
. Если затягивается приезд скорой помощи, и у вас есть возможность сделать больному инъекцию обезболивающих средств, приступайте, не забудьте спросить у больного, переносит ли он данное обезболивающее средство, если не переносит, то это является противопоказанием к введению этого препарата даже по жизненным показаниям. Из обезболивающих средств не наркотического действия можно сделать анальгин 4 мл. 50% раствора медленно внутримышечно или лучше внутривенно и другие. Сейчас много болтают о вреде анальгина, часто не понимая сути проблемы, не пугайтесь, делайте. Анальгин боль, может быть, и не купирует, но уменьшит ее проявления.
. Дать больному выпить успокаивающее средство. Реланиум 1 таблетку или фенозепам и другие, успокаивающие средства усиливают действие обезболивающих средств.