Материал: Грамположительные аэробные Кокки
46
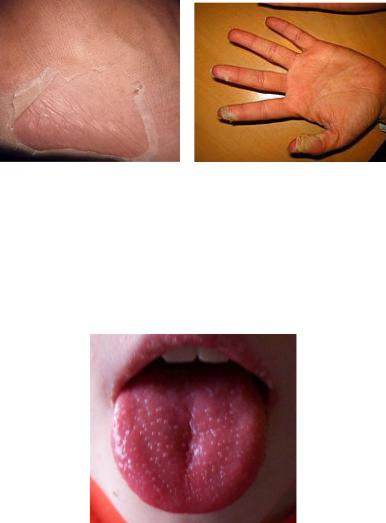
Сыпь держится 3-5 дней, затем исчезает. Через 14 дней от начала заболевания начинается шелушение кожи. На ладонях и подошвах шелушение пластинчатое (рисунок 66), на туловище, шее – отрубевидное.
Рисунок 66 – Пластинчатое шелушение на подошвах и ладонях.
На ранней стадии болезни язык покрыт белым налетом, сквозь который проступают гипертрофированные отечные сосочки (“белый клубничный язык”). К 4-5 дню налет на языке исчезает, а язык становится ярко-красным с блестящими сосочками - “малиновый язык” (рисунок 67).
Рисунок 67 – “Малиновый язык” при скарлатине.
После перенесенной скарлатины развивается стойкий антитоксический иммунитет.
Лечение скарлатины проводят с помощью антибиотиков пенициллинового ряда, цефалоспоринов, эритромицина.
Осложнения стрептококковой инфекции. После острой инфекции,
вызванной стрептококками группы А, у части больных развивается ревматическая лихорадка и постстрептококковый гломерулонефрит. Ревматическая лихорадка развивается только после острого тонзиллита и фарингита, а постстрептококковый гломерулонефрит развивается как после тонзиллофарингита, так и после инфекций кожи. Острая ревматическая лихорадка развивается через 2-3 недели после фарингита. При этом М-белок провоцирует образование аутоантител к тканям сердца и суставов. Гломерулонефрит развивается через 1 неделю после импетиго или фарингита. Для профилактики ревматической лихорадки и гломерулонефрита используют антибиотики пенициллинового ряда.
47
После перенесенной стрептококковой инфекции развивается нестойкий клеточный и гуморальный типоспецифический иммунитет, за исключением скарлатины, после которой развивается напряженный антитоксический иммунитет.
Лабораторная диагностика стрептококковых инфекций. Исследуемым материалом в зависимости от локализации поражения служат кровь, гной, слизь из зева, налет с миндалин. Из полученного материала готовят мазок, окрашивают по Граму и микроскопируют. При обнаружении грамположительных кокков, расположенных в цепочках, производят посев на чашки с кровяным агаром.
Основной метод диагностики - бактериологический. Из выросших на кровяном агаре блестящих вязких колоний с зоной гемолиза делают мазки и окрашивают их по Граму. При наличии грамположительных стрептококков определяют каталазную активность бактерий. У стрептококков каталазный тест должен быть отрицательным.
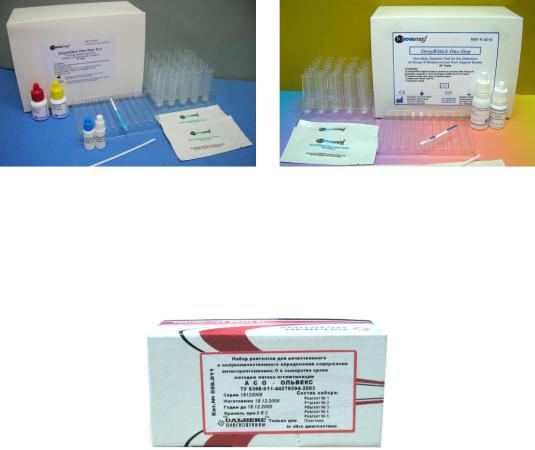
Серогруппу выделенных стрептококков определяют с помощью реакции преципитации в геле или ИФА с группоспецифическими сыворотками. Серотип стрептококков определяют путем постановки реакции латекс-агглютинации с М- антисывороками (рисунок 68).
Рисунок 68 – Наборы для определения серогрупп стрептококков.
Для диагностики ревматической лихорадки и оценки активности ревматического процесса определяют титр антител к стрептолизину О (ASO-тест) с помощью специального набора (рисунок 69).
Рисунок 69 – Набор для проведения ASO-теста.
Титр антистрептолизина О (АSО, АСЛ-О) в сыворотке крови более 160-200 ЕД считают высоким, указывающим на недавно перенесенную стрептококковую инфекцию. Стойкое повышение уровня АСЛ-О при стрептококковых инфекциях увеличивает вероятность возникновения осложнений.
48
При эпидемиологическом надзоре за стрептококковой инфекцией дополнительно проводят такие исследования выделенных культур как М- и emm- типирование, OF-типирование, Т- и tee-типирование, мультилокусное сиквенсное типирование (MLST).
Система серологического М-типирования основана на использовании типоспецифических анти-М-сывороток в иммунологических реакциях (например, в реакции преципитации). Для идентификации М-типа разработаны методы определения последовательности гена, кодирующего М-белок (emm-гена). Этот подход называют “золотым стандартом” молекулярного типирования стрептококков. Методика типирования включает в себя выделение ДНК исследуемого штамма, амплификацию emm-гена с помощью ПЦР и его секвенирование. В результате исследования можно идентифицировать М-типы и определить разновидности стрептококков внутри М-типов. Процедура emm- типирования позволяет выявлять циркуляцию эпидемически значимых штаммов и прогнозировать изменение эпидемической обстановки.
OF-типирование (opalescence factor – фактор опалесценции) основано на выявлении и идентификации липопротеиназы. Наличие OF-фактора определяется с помощью OF-типоспецифических сывороток. Существует множество вариантов OFфактора. По этому фактору М-типы подразделяются на OF-положительные и OFотрицательные.
Т- и tee-типирование предусматривает определение Т-типов стрептококков с помощью реакции агглютинации типоспецифическими Т-антисыворотками. Ген tee, кодирующий основную субъединицу Т-белка, идентифицируется молекулярными методами.
Мультилокусное сиквенсное типирование (MLST) основано на определении последовательности так называемых генов “домашнего хозяйства” - housekeeping genes (aroE, gdh, gki, recP, spi, xpt, ddl), отвечающих за протекание основных метаболических реакций. Эти гены характеризуются низкой частотой возникновения мутаций, поэтому позволяют устанавливать степень родства внутри всей популяции стрептококков. Сведения о последовательностях накапливаются в единых базах данных, что позволяет устанавливать эволюционные связи выделяемых культур. Наиболее широко этот прием используется при типировании пневмококков (единая база данных PMEN - Pneumococcal Molecular Epidemiology Network).
Лечение стрептококковых инфекций проводится с помощью антибиотиков (пенициллины, ванкомицин, рифампицин и др.). При кожных поражениях местно используют антимикробные средства. При необходимости проводят хирургическое вмешательство (санацию гнойных очагов).
Профилактика. Средства специфической профилактики стрептококковых инфекций не разработаны. Неспецифические профилактические меры направлены на выявление больных и носителей, их санацию. Для исключения инфицирования пациентов при инструментальных манипуляциях и оперативных вмешательствах необходимо строгое соблюдение правил асептики и антисептики.

49
3. Пневмококки
Особое положение среди представителей рода Streptococcus занимает вид S. рneumoniae (пневмококк). Этот микроб впервые обнаружил в плевральной жидкости у пациентов с пневмонией в 1875 г. немецкий бактериолог Э. Клебс (рисунок 70).
Рисунок 70 – Эдвин Клебс (Edwin Klebs, 1834 – 1913 гг.).
В1881 г. Л. Пастер и Дж. Стернберг независимо друг от друга описали фатальную септицемию у кроликов, вызванную подобным стрептококком.
В1886 г. немецкий врач А. Френкель при крупозной пневмонии обнаружил расположенные попарно коки и назвал их Diplococcus pneumoniae. Подобные диплококки описал А. Вексельбаум (рисунок 71). В связи с этим диплококки часто называют диплококком Френкеля или диплококком Вексельбаума.
А Б
Рисунок 71 – А - Альберт Френкель (Albert Fraenkel, 1848 – 1916 гг.), Б - Антон Вексельбаум (Anton Weichselbaum, 1845-1920 гг.).
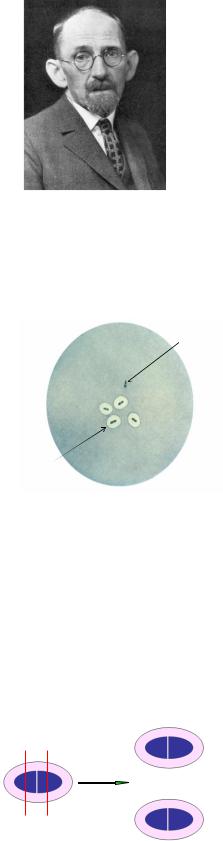
В начале ХХ века немецкий бактериолог Ф. Нейфельд (рисунок 72) впервые с помощью типоспецифических антисывороток разделил пневмококки на серотипы.
50
Рисунок 72 – Фред Нейфельд (Fred Neufeld, 1869-1945 гг.).
Для серотипирования пневмококков Ф. Нейфельд использовал метод набухания капсулы (рисунок 73).
Обычная капсула
Набухшая капсула
Рисунок 73 – Набухание капсулы пневмококка при добавлении сыворотки, содержащей антитела против капсульных полисахаридов данного серотипа.
В 1974 г. этот микроорганизм получил современное название Streptococcus pneumoniae.
Морфологические и тинкториальные свойства пневмококков.
Пневмококки представляют собой грамположительные бактерии ланцетовидной формы размером 0,8-1,25 мкм, располагающиеся попарно. Такое расположение клеток обусловлено их делением в одной плоскости (рисунок 74).
Рисунок 74 – Расположение клеток при делении пневмококков.
Каждая пара кокков окружена капсулой полисахаридной природы. Пневмококки имеют пили, неподвижны, не образуют спор (рисунок 75).