Материал: ГОСЫ 2020 хирургические болезни
-
Повреждения челюстно-лицевой области. Классификация, клиника, диагностика, лечение.
Классификация повреждений челюстно-лицевой области
По характеру поражающего фактора травмы делятся:
-
механические,
-
огнестрельные,
-
термические,
-
химические,
-
комбинированные.
Механические повреждения по характеру подразделяют на:
-
изолированные,
-
сочетанные (с черепно-мозговой травмой; повреждением органов зрения, слуха; гортани, трахеи, пищевода, мягких тканей других областей и др.),
-
одиночные,
-
множественные.
Изолированные механические повреждения челюстно-лицевой области включают:
-
закрытые травмы мягких тканей без нарушения целостности кожных покровов и слизистых оболочек,
-
открытие травмы мягких тканей с нарушением целостности кожных покровов и слизистых оболочек,
-
травмы зубов,
-
травмы костей лицевого скелета (верхняя челюсть, нижняя челюсть, скуловая кость, кости носа).
Диагностика основывается на клиническом обследовании, для исключения повреждения костных структур и зубов выполняется рентгенография лицевого черепа, для исключения внутричерепной гематомы – магниторезонансная томография.
Нейрохирургия
-
Черепно-мозговая травма. Классификация, клиника, диагностика, лечение.
Черепно-мозговая травма — это повреждение костей черепа и/или мягких тканей (мозговые оболочки, ткани мозга, нервы, сосуды). По характеру травмы различают закрытую и открытую, проникающую и непроникающую ЧМТ, а также сотрясение или ушиб головного мозга. Клиническая картина черепно-мозговой травмы зависит от ее характера и тяжести. Основными симптомами являются головная боль, головокружение, тошнота и рвота, потеря сознания, нарушение памяти. Ушиб головного мозга и внутримозговая гематома сопровождаются очаговыми симптомами. Диагностика черепно-мозговой травмы включает анамнестические данные, неврологический осмотр, рентгенографию черепа, КТ или МРТ головного мозга. классификация
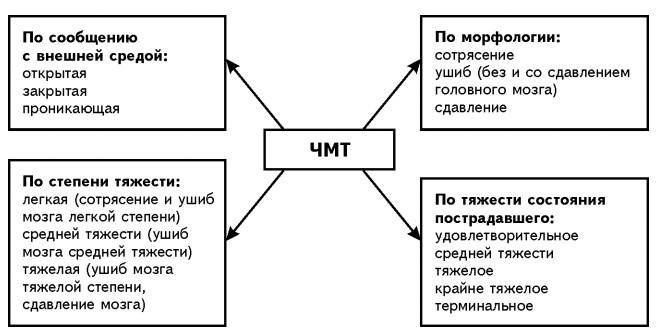
Клиника
Ушиб мозга тяжелой степени. После травмы больной не приходит в сознание, если выживает, то прогноз зависит от характера и объема повреждения. В неврологическом статусе преобладает стволовая симптоматика с нарастанием отека мозга и грубыми жизнеугрожающими нарушениями витальных функций, частые генерализованные эпилептические припадки, которые усугубляют состояние больного. Без своевременной неотложной помощи такие больные не выживают. Если в результате лечения больной и приходит в сознание, то остается грубый неврологический дефицит в виде параличей и парезов, нарушений в психической сфере.
Сдавление головного мозга. Лидирующее место принадлежит гематомам, затем вдавленным переломам, гигромам, пневмоэнцефалии. Клинически проявляется как тяжелый ушиб
Лечение нейротравмы должно быть комплексным. Легкая степень ЧМТ лечится в условиях травматологического отделения, а тяжелые – в реанимационном отделении. Средние сроки госпитализации при сотрясении головного мозга составляют 7-10 дней, а обязательным условием является соблюдение постельного режима.
При тяжелой травме приоритетными и первоочередными мероприятиями являются поддержание витальных функций (дыхание и кровообращение) у пострадавшего с целью спасения ему жизни. В целом, можно отметить следующие принципы ведения такой категории больных:
-
восстановление проходимости дыхательных путей. Абсолютно все больные, находящиеся в коматозном состоянии (по шкале ком Глазго – 8 баллов и ниже), должны быть заинтубированы и переведены на аппарат ИВЛ (искусственной вентиляции легких) с целью обеспечения адекватной оксигенации;
-
предупреждение артериальной гипотонии. Среднее артериальное давление должно быть не ниже 90 мм.рт.ст. Инфузионная терапия осуществляется растворами коллоидов и кристаллоидов. Если эффект от инфузионной терапии недостаточный, к лечению добавляют симпатомиметики;
-
борьба с внутричерепным давлением. Для снижения повышенного внутричерепного давления применяют маннитол, приподнятое положение головы на 30 градусов, выведение вентрикулярного ликвора, умеренную гипервентиляцию. Гормоны не используются для лечения отека мозга, так как ухудшают выживаемость у этой категории больных;
-
противосудорожная терапия. В связи с развитием посттравматической эпилепсии в обязательном порядке назначаются противосудорожные препараты, так как судороги значительно ухудшают прогноз для выздоровления у таких больных;
-
борьба с септическими осложнениями. С этой целью назначаются антибиотики широкого спектра действия с последующей их ротацией по результатам микробиологического исследования;
-
назначение раннего питания больных. Преимущество отводится энтеральному питанию, а при невозможности такового назначается парентеральное, к которому необходимо приступить не позднее 3 суток;
-
хирургическое лечение. Эпидуральные гематомы более 30 кубических сантиметров, субдуральные гематомы толщиной более 1 сантиметра при наличии смещения срединных структур, очаги ушиба мозга более 50 кубических сантиметров обязательно подлежат хирургическому лечению. Консервативное лечение гематом и ушибов назначается согласно рекомендациям нейрохирурга, который в динамике наблюдает за такой категорией больных, и при необходимости будет предложено хирургическое лечение.
-
Спинномозговая травма. Травматические повреждения периферических нервов. Клиника, диагностика, лечение.
Позвоночно-спинномозговая травма — травма, в результате которой были нарушены функции и анатомическая целостность позвоночного столба и/или спинного мозга и/или его магистральных сосудов и/или корешков спинномозговых нервов. Клинические проявления зависят от уровня и степени тяжести повреждения; они могут варьировать от преходящих парезов и расстройств чувствительности до параличей, нарушения движения, расстройства функций тазовых органов, глотания, дыхания и т. д. В диагностике травм позвоночника и спинного мозга используются спондилография, миелография, МРТ, КТ, люмбальная пункция. Лечение позвоночно-спинномозговой травмы может включать репозицию, иммобилизацию, фиксацию позвонков, декомпрессию мозга с последующей восстановительной терапией. равмы периферических нервов — различные по механизму повреждения нервных стволов периферической нервной системы. Проявляются болевым синдромом и симптомами снижения или выпадения моторной, сенсорной, вегетативной и трофической функции нерва дистальнее места травмы. Диагностируется травма периферического нерва по результатам неврологического осмотра и данным электрофизиологических исследований нервно-мышечного аппарата. Лечение может быть консервативным (обезболивающие, витамины, физиотерапия, неостигмин, вазоактивные препараты, ЛФК) и хирургическим (невролиз, аутопластика нерва, шов нерва, невротизация). Для определения лечебной тактики при позвоночно-спинномозговой травме большое значение имеет не столько оценка функционального состояния спинного мозга, сколько нозологический диагноз. Некоторые виды травм спинного мозга (сотрясение и ушиб) лечат консервативно, другие (сдавление мозга, его магистральных сосудов и корешков, гематомиелия) — оперативно. Различают следующие виды поражений.
-
Сотрясение спинного мозга.
-
Ушиб спинного мозга (степень тяжести определяется ретроспективно в связи с наличием в остром периоде спинального шока, обычно приводящего к синдрому полного нарушения рефлекторной деятельности спинного мозга в среднем в течение трех недель).
-
Сдавление спинного мозга (острое, ранее, позднее) с развитием компрессионной миелопатии.
-
Анатомический перерыв («полное повреждение» — по номенклатуре зарубежных авторов) спинного мозга.
-
Гематомиелия (кровоизлияние в спинной мозг или внутримозговая гематома).
-
Кровоизлияние в межоболочечные пространства.
-
Повреждение магистрального сосуда спинного мозга (травматический инфаркт спинного мозга).
-
Повреждения корешков спинномозговых нервов (их делят так же: сотрясение, ушиб, сдавление, разрыв, нарушение кровообращения и кровоизлияния в корешок).
Диагностика
Диагностический алгоритм при позвоночно-спинномозговой травме включает следующие этапы: опрос пострадавшего, врача или свидетеля происшествия, доставивших больших в стационар, с уточнением жалоб и их динамики; осмотр и пальпацию; неврологическое обследование; инструментальные методы исследования. К последним относятся: спондилография, люмбальная пункция с ликвородинамическими пробами, КТ и/или МРТ головного мозга, миелография, КТ-миелография, вертебральная ангиография.
клиника делится на периоды:
-
острый — 3 суток после повреждения;
-
ранний — не более 30 дней;
-
промежуточный — 90 дней;
-
поздний — 2-3 года после несчастного случая;
-
резидуальный — последствия спустя долгие годы.
Первые стадии характеризуются симптомами с выраженными неврологическими проявлениями: потеря чувствительности, паралич. Более поздние периоды выражаются в органических изменениях: некрозы, дистрофии.
Травмы корешков спинного мозга
|
Шейный |
Грудной |
Поясничный |
|
Боль в верхней части спины, от нижнего края лопаток и выше. Чувство онемения. Скованность в движениях верхних конечностей. |
Боль в области спины и ребер, которая усиливается при выполнении каких-либо действий. Острая сильная боль, отдающая в область сердца. |
Боли в области поясницы, бедер и ягодиц из-за защемления седалищного нерва. Парез ног и рук. Половая дисфункция, нарушение контроля над мочеиспусканием и дефекацией. |
Ушибы спинного мозга
|
Шейный |
Грудной |
Поясничный |
|
Отек поврежденной области. Потеря чувствительности шеи, плеч и верхних конечностей. Нарушение моторики шеи и рук. В тяжелых случаях потеря памяти, зрительные и слуховые дисфункции. |
Отек поврежденной области. Болевые ощущения в спине и в области сердца. Дисбаланс дыхательной, пищеварительной, мочеиспускательной системы. |
Онемение зоны травмы. Боли в стоячем и сидячем положении. Дисфункции нижних конечностей. |
Сотрясения в области позвоночника чреваты следующими проявлениями:
|
Шейный |
Грудной |
Поясничный |
|
Общая слабость, парез верхних конечностей. |
Затрудненное дыхание. |
Парез нижних конечностей. Нарушение мочеиспускания. |
-
Субарахноидальное нетравматическое кровоизлияние. Этиология, патогенез, клиника, диагностика, лечение.
Субарахноидальное кровоизлияние — состояние, обусловленное мозговым кровотечением, при котором кровь скапливается в подпаутинном пространстве церебральных оболочек. Характеризуется интенсивной и резкой головной болью, кратковременной потерей сознания и его спутанностью в сочетании с гипертермией и менингеальным симптомокомплексом. Диагностируется по данным КТ и ангиографии головного мозга; при их недоступности — по наличию крови в цереброспинальной жидкости. Основу лечения составляет базисная терапия, купирование ангиоспазма и хирургическое выключение церебральной аневризмы из кровотока.
-
причины Разрыв сосудистой аневризмы. Является причиной субарахноидального кровоизлияния в 70-85% случаев. При наличии аневризмы сосудов головного мозга вероятность ее разрыва составляет от 1% до 5% в год и от 10% до 30% в течение всей жизни. К заболеваниям, часто сопровождающимся наличием церебральной аневризмы, относятся: синдром Элерса — Данлоса, факоматозы, синдром Марфана, аномалии виллизиева круга, коарктация аорты, врожденная геморрагическая телеангиэктазия, поликистоз почек и др. врожденные заболевания. Церебральные АВМ обычно приводят к кровоизлиянию в желудочки мозга или паренхиматозно-субарахноидальному кровотечению и редко бывают этиофактором изолированного САК. Патология эктракраниальных артерий. Субарахноидальное кровоизлияние может возникать вследствие расслоения позвоночной или сонной артерии. В подавляющем большинстве случаев речь идет о расслоении экстракраниальных отделов позвоночной артерий, распространяющемся в ее интрадуральный участок.
Редкие факторы. В отдельных случаях причиной САК выступают миксома сердца, церебральная опухоль, васкулит, ангиопатия при амилоидозе, серповидно-клеточная анемия, различные коагулопатии, антикоагулянтное лечение. Симптомы субарахноидального кровоизлияния
Догеморрагический период
Предвестники САК наблюдаются у 10-15% больных. Они обусловлены наличием аневризмы с истонченными стенками, через которые просачивается жидкая часть крови. Время возникновения предвестников варьирует от суток до 2 недель перед САК.. В это время пациенты отмечают преходящие цефалгии, головокружения, тошноту, транзиторную очаговую симптоматику (поражение тройничного нерва, глазодвигательные расстройства, парезы, нарушения зрения, афазию и пр.). При наличии гигантской аневризмы клиника догеморрагического периода имеет опухолеподобный характер в виде прогрессирующей общемозговой и очаговой симптоматики.