Материал: ГОСЫ 2020 хирургические болезни
1. Ингаляционная общая анестезия. Виды, показания, стадии.
Общая анестезия (наркоз)
Наркоз - состояние, вызванное воздействием наркотических веществ на ЦНС, характеризующееся временным выключением сознания, болевой чувствительности и той или иной степенью миорелаксации.
Виды общей анестезии:
1) Ингаляционная;
2) Неингаляционная;
3) Многокомпонентная сбалансированная (сочетание первых двух методик).
Компоненты общей анестезии:
- Гипноз;
- Амнезия;
- Обезболивание;
- Миорелаксация;
- Нейровегетативная коррекция;
- Поддержание органных функций и гомеостаза.
новидности, преимущества и недостатки.
Ингаляционная анестезия - вид анестезии, при которой анестетик поступает в организм через дыхательные пути. Проводить ингаляционную анестезию можно эндотрахеальным и масочным способом. Эндотрахеальный способ показан при риске аспирации, при хирургических вмешательствах на органах брюшной и грудной полостей, на голове и шее. Для кратковременных неполостных вмешательствах приемлема масочная ингаляционная анестезия.
Методика масочной ингаляционной анестезии
Лицевая маска обеспечивает поступление дыхательной смеси из дыхательного контура к больному путем создания герметичного контакта с лицом больного. Край маски снабжен мягким ободом и приспосабливается к лицу любой формы. Отверстие маски присоединяется к дыхательному контуру через коннектор. Существует много видов лицевых масок. Прозрачный корпус позволяет следить за выдыхаемой увлажненной смесью и немедленно заметить возникновение рвоты. Маски из черной резины обычно достаточно пластичны, что позволяет хорошо приспосабливать их при атипичных костных структурах лица.
Методика эндотрахеальной ингаляционной анестезии.
При эндотрахеальной ингаляционной анестезии поступление дыхательной смеси из дыхательного контура к больному осуществляется через эндотрахеальную трубку.
Существуют два способа интубации трахеи: 1) оротрахеальная интубация под контролем прямой ларингоскопии; 2) назотрахеальная интубация под контролем прямой ларингоскопии. Наиболее распространенной методикой является первый вариант интубации трахеи.
оротрахеальная интубация: Ларингоскопию обычно выполняют недоминирующей рукой (для большинства людей это левая рука). Рот больного открывают, язык смещают влево и поднимают клинком вверх, к своду глотки. Кончик изогнутого клинка вводят в валлекулу (ямку, располагающуюся на передней поверхности надгортанника), тогда как кончиком прямого следует приподнимать непосредственно надгортанник. После этих манипуляций открываются голосовая щель и вход в трахею. Правой рукой под контролем зрения вводят эндотрахеальную трубку в голосовую щель и продвигают ее до исчезновения за голосовыми связками надувной манжетки. Сразу же после интубации необходимо провести аускультацию над легкими и в эпигастрии, а также оценить капнографическую кривую, чтобы подтвердить положение трубки в трахее. Если трубка находится в трахее, ее закрепляют в нужном положении тесемками или лейкопластырем.
Назотрахеальная интубация: аналогична оротрахеальной, за исключением того, что перед ларингоскопией эндотрахеальную трубку вводят в ротоглотку через нос. Для интубации используется более проходимый носовой ход (через которую лучше поступает воздух). Эндотрахеальную трубку увлажняют и вводят в нижний носовой ход. Затем трубку осторожно продвигают, пока ее конец не окажется в поле
зрения в ротоглотке. Под контролем ларингоскопа трубка проводится через открытую голосовую щель. Иногда для проведения трубки через голосовые связки требуется манипулировать щипцами Мэйджилла.
Преимущества общей эндотрахеальной анестезии (ОЭА):
1. Обеспечение проходимости дыхательных путей, независимо от операционного положения больного, возможность санации дыхательных путей;
2. Надежная изоляция желудочно-кишечного тракта больного от дыхательных путей, что предупреждает аспирацию и развитие тяжелых повреждений дыхательных путей желудочным содержимым (синдром Мендельсона);
3. Оптимальные условия для проведения ИВЛ, что обеспечивает адекватный газообмен, транспорт кислорода и его утилизацию органами и тканями больного;
4. Применение мышечных релаксантов, позволяющее выполнять полостные операции.
Недостатки ОЭА:
Относительная сложность. Однако, учитывая, что эндотрахеальную анестезию проводят, как правило, опытные специалисты, вряд ли целесообразно считать это недостатком.
Противопоказания к ОЭА:
- Абсолютных противопоказаний нет;
- Относительные противопоказания могут быть связаны с особенностями строения лицевого скелета и шеи (ограниченная подвижность нижней челюсти, короткая малоподвижная шея, смещенная назад нижняя челюсть, выдвинутые вперед крупные верхние резцы в сочетании с крупной верхней челюстью и т.д.).
2. Неингаляционная общая анестезия. Виды, показания. Комбинированная общая анестезия.
Неингаляционная общая анестезия – вариант обезболивания, при котором анестетики попадают в организм неингаляционным путем.
Классификация неингаляционной общей анестезии:
- внутривенная,
- внутримышечная,
- пероральная;
- прямокишечная
- внутрикостная,
Наибольшее значение из вышеперечисленных вариантов имеет внутривенная общая анестезия.
«Идеальный» внутривенный анестетик должен отвечать следующим требованиям:
- иметь небольшой объем (до10 мл) необходимый для индукции в наркоз;
- вызывать быстрое развитие клинического эффекта (за один кругооборот крови) и иметь короткую продолжительность действия;
- быстро метаболизироваться без образования токсических метаболитов;
- быть растворимым в воде, стабильным в водном растворе, химически стабильным;
- не взаимодействовать с миорелаксантами;
- быстрое восстановление исходного уровня сознания;
- не вызывать высвобождения гистамина и анафилактических реакций;
- не вызывать угнетения функции систем и органов (кроме угнетения ЦНС): сердечно-сосудистой, дыхательной, функции печени и почек, ЖКТ;
- не иметь нежелательных побочных эффектов (тошнота, рвота, головная боль, видения);
- не вызывать боль в месте инъекции и безопасность при случайном введении в артерию.
Все внутривенные анестетики по продолжительности действия можно разделить на:
I. Кратковременного действия (до 15 минут): пропофол, мидазолам
II. Средней продолжительности (до 20 минут): барбитураты, кетамин.
III. Длительного действия (до 60 минут): натрия оксибутират.
ПРОПОФОЛ
Пропофол — внутривенный анестетик последнего поколения. Пропофол — мощный гипнотический агент, обеспечивающий анестетическое и седативное действие, обладающий превосходной управляемостью эффекта.
Применяется в виде 1% (10 мг/мл) изотонической жировой эмульсии (ампулы 20 мл, шприцы для длительной инфузии 50 мл) в 10% соевом масле, 2,25% глицерине и 1,2% очищенных яичных фосфолипидах, что требует строгого соблюдения правил асептики при заборе из ампулы из-за риска быстрой контаминации. Начало действия препарата соответствует одному кругу циркуляции «предплечье-мозг». После введения индукционной дозы пиковый эффект наступает через 90 с, анестезия д
мин. Быстрое распределение в тканях и интенсивный метаболизм пропофола обусловливают раннее окончание снотворного эффекта
КЕТАМИН (КАЛИПСОЛ)
Кетамин вызываемая им общая анестезия сопровождалась выраженными центральными побочными эффектами, что затрудняло работу с препаратом.
Кетамин выпускается в виде 5% раствора для введения внутривенно или внутримышечно; в РБ представлен в виде рацемической смеси S(+) и R(-) энантиомеров.
По сравнению с другими неингаляционными анестетиками кетамин действует медленнее — приблизительно через 90 с после внутри-венного введения. После внутримышечной инъекции для развития эффекта иногда требуется до 8 мин. Бывает трудно с точностью определить начало действия: пациент в течение нескольких минут может смотреть перед собой в пространство, не закрывая глаз. В отличие от большинства других анестетиков, кетамин дозозависимо увеличивает ЧСС, сердечный выброс и концентрацию норадреналина в плазме крови. На 20-40% повышаются диастолическое и систолическое АД, а так-же легочное сосудистое сопротивление.
Благоприятный фон для кетаминовой анестезии — состояние бензодиазепиновой транквилизации (диазепам 0,2-0,3 мг/кг), позволяющее избежать развития нежелательных побочных эффектов. При этом введенный в общеанестетической дозе 2 мг/кг в течение 1 мин кетамин обеспечивает спокойное наступление анестезии с выключением сознания, отсутствием реакции на внешние раздражители, без судорожных, психотических и вегетативных проявлений.
Основная область применения кетамина — диагностические и лечебные вмешательства, требующие аналгезии и выключения сознания с минимальным воздействием на жизненно важные функции.
Тиопентал натрия внутривенно болюсно вводят в 1-5% растворе, медленно — сначала 1-2 мл раствора, а затем через 30-40 с — остальное количество, необходимое для достижения наркоза. Для длительной ане-стезии капельно вводят 0,2-0,5% раствор. После однократного введения действие тиопентала натрия начинается через 10-15 с и продолжается 15-20 мин.
Начальная стадия анестезии барбитуратами кратковременна и ха-рактеризуется появлением у пациента небольшого головокружения, ощущения легкого опьянения, эйфории, исчезновения чувства тревоги, увеличения ЧСС, активацией биоэлектрической активности головного мозга на ЭЭГ. Затем контакт с пациентам утрачивается, у него снижает-ся реакция на болевые раздражения, наблюдаются быстрые движения глазных яблок, зрачки несколько расширяются, на свет реагируют, ро-говичный рефлекс сохранен. Сон наступает очень быстро, незаметно для пациента, в течение 1-2 мин. Нистагм исчезает, зрачки суживаются, глазные яблоки смещаются кверху (симптом Пирогова). На начальных (I—II) стадиях общей анестезии глоточные и гортанные рефлексы со-хранены, и введение воздуховода может вызывать кашель и даже ла-рингоспазм. В III стадии наркотического сна, не сопровождающейся хи-рургической анестезией, зрачки сужены, глазные рефлексы снижены, скелетная мускулатура, в той числе мускулатура глотки и нижней челю-сти, расслаблена, что требует использования анестезиологом приемов, препятствующих западению языка (для обеспечения проходимости ды-хательных путей)
Оксибутират натрия Обладает гипнотическим и крайне незначительным анальгетическим эффектом, элементами ноотропной активности, повышает устойчивость к гипоксии; хорошо потенцирует действие седативных и наркотическим препаратов. Считается нейротрансмиттером, хотя не вполне удовлетворяет всем требованиям, предъявляемым этому классу веществ. Является предшественником гамма-аминомасляной кислоты (ГАМК), но непосредственно на ее рецепторы не воздействует.
Фармакокинетика. Эффективен при внутривенном, внутримышечном, ректальном и пероральном применении, легко проникает через гематоэнцефалический барьер, подобно ГАМК подавляет высвобождение возбуждающих медиаторов из пресинаптических окончаний и вызывает постсинаптическое торможение. Легко метаболизируется до углекислого газа и воды, не оставляя после себя токсичных метаболитов. Метаболизм настолько эффективен, что через 4-5 часов после инъекции препарат уже не обнаруживается в крови. Незначительное количество выделяется с мочой. Длительность действия - 1 - 3 часа
3. Местная анестезия. Виды, показания, техника.
Местная анестезия - обратимое устранение болевой чувствительности в определённой части тела, вызванное действием специальных лекарственных средств.
В настоящее время около 50% операций в хирургии выполняется под местной анестезией.
Показания к местной анестезии определяются её преимуществами: не требуется специальной длительной предоперационной подготовки; её можно применять в случаях, когда имеются противопоказания к наркозу; больной не нуждается в постоянном послеоперационном наблюдении, как после наркоза. Под местной анестезией выполняют операции в амбулаторных условиях. Местная анестезия показана в случаях, когда проведение операции под интубационным наркозом связано с большим риском для жизни больного. К этой группе больных относятся лица пожилого и старческого возраста, истощённые, страдающие дыхательной и сердечно-сосудистой недостаточностью. В этих случаях наркоз может быть опаснее самой операции.
Противопоказаниями для местной анестезии:
1) непереносимость больным анестезирующих средств вследствие повышенной индивидуальной чувствительности;
2) возраст моложе 10 лет;
3) наличие у больных нарушений психики, повышенной нервной возбудимости;
4) наличие воспалительных или рубцовых изменений в тканях, препятствующих выполнению инфильтрационной анестезии;
5) продолжающееся внутреннее кровотечение, для остановки которого необходима срочная операция.
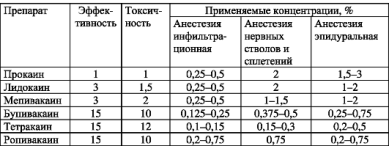
Основные препараты для местной анестезии и их свойства приведены в табл. 1.
.
При общей подготовке к операции больного знакомят с особенностями местной анестезии: сохраняются сознание, тактильная и глубокая чувствительность, но отсутствует ощущение боли. Это психологическая подготовка. Перед операцией проводят премедикацию (инъекции растворов тримепередина, атропина, дроперидола), больным с лабильной нервной системой за несколько дней до операции назначают транквилизаторы.
Способы местной анестезии, прокаиновые блокады
Инфильтрационная анестезия по А.В. Вишневскому соединяет в себе положительные качества инфильтрационной и проводниковой анестезии.
Анатомически метод основан на особенностях строения фасциальных образований. Раствор анестезирующего вещества, вводимый под давлением в эти футляры, распространяется в них и проникает к нервам и нервным окончаниям. Тугие прокаиновые инфильтраты продвигаются (ползут) по футлярам и сливаются между собой, именно поэтому А.В. Вишневский назвал свой способ анестезии методом ползучего инфильтрата.
Обезболивание проводит хирург в процессе операции, пользуясь попеременно, по мере рассечения слоя тканей, шприцем и скальпелем.
Инфильтрацию тканей нужно осуществлять до вскрытия футляра, так как при рассечении или случайном повреждении последнего раствор анестезирующего вещества будет выливаться в рану, вследствие чего создать плотный ползучий инфильтрат будет невозможно, а значит, и добиться достаточного обезболивающего эффекта. Тугая инфильтрация тканей обезболивающим раствором осуществляет гидравлическую препаровку тканей, в инфильтрате легко определяются сосуды, нервы, что позволяет избежать их повреждения, облегчает остановку кровотечения. Для инфильтрационной анестезии используют 0,25% растворы прокаина или лидокаина с добавлением эпинефрина (3 капли раствора эпинефрина 1:1000 на 100 мл раствора анестетика). Для футлярной анестезии расходуется большое количество раствора (до 800 и даже 1000 мл), но благодаря низкой концентрации анестетика и вытеканию в рану раствора при вскрытии футляров интоксикации в ходе операции происходит.
Примером может служить обезболивание при операциях на щитовидной железе. Для проведения анестезии пользуются 2 шприцами (2- и 5-миллилитровыми или 5- и 10-миллилитровыми). Для обезболивания кожи анестезирующий раствор вводят тонкой иглой внутрикожно, создавая желвак в виде «лимонной корочки» по всей линии разреза кожи (рис. 10). Каждый укол делают у края желвака, образованного предыдущим уколом. Через инфильтрированную кожу вводят прокаин в подкожную клетчатку. Достаточная инфильтрация подкожной клетчатки определяется приподниманием в виде валика всей области разреза.