Материал: ГОСЫ 2020 хирургические болезни
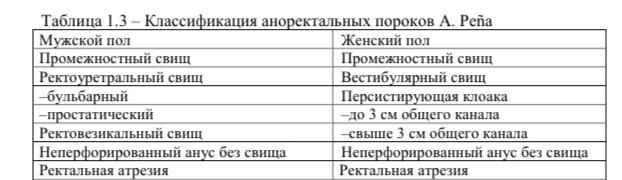
данная классификация делила все аноректальные пороки на 3 группы в зависимости от отношения к леваторам: высокие (супралеваторные), средние (интермедиальные), и низкие (транслеваторные).
-
Пренатальная диагностика основывается на принципах выявления факторов риска рождения детей с врожденными пороками развития с использованием неинвазивных методов исследования (УЗИ, скрининговых тестов крови на альфа-фетопротеин, хорионический гонадотропин при многоводии). Самым доступным и эффективным методом, позволяющим в период беременности установить аноректальные пороки развития, является УЗИ плода [
-
Конкретный вариант аномалии может быть определен лишь в ходе тщательного клинического обследования. Наиболее важным вопросом является выяснение уровня аномалии (свища), поскольку это определяет последующее лечение в неонатальном периоде.
При бессвищевой форме атрезии показано выполнение УЗИ промежности для определения расстояния между кожей промежности и дистальной частью прямой кишки.
В неонатальном периоде выполняются дополнительные исследования для выявления ассоциированных аномалий. Должно быть проведено рентгенологическое исследование позвоночника для исключения значительных аномалий крестца и копчика.
3. Приобретенная кишечная непроходимость в детском возрасте. Причины, клиника, диагностика, лечение.
кишечная непроходимость (от ileus-лат., eileos -древнегреч. - вращать) - прекращение пассажа содержимого по желудочно-кишечному тракту.
Классификация
Современной детской гастроэнтерологии известно несколько разновидностей непроходимости кишечника у детей. По характеру происхождения болезнь делится на:
-
врождённую непроходимость – возникает в результате внутриутробных патологий развития ЖКТ у ребёнка, отчего у малыша с первых дней жизни наблюдаются симптомы недуга. Чтобы предупредить повторное появление расстройства, пациентам рекомендуется вести активный образ жизни и соблюдать диетическое питание;
-
приобретённую непроходимость – основной источник появления – инвагинация. Такая форма, в свою очередь, разделяется на несколько типов. Диагностируется в основном у грудничков начиная с четвёртого месяца до одного года жизни. Отличается тем, что носит резкий и неожиданный характер появления признаков. У детей старше 2 лет болезнь может наблюдаться, но встречается редко.
Приобретённая кишечная непроходимость у детей разделяется на нескольких видов:
-
механическую – возникает по причине опухолей и каловых камней. При этом происходит проявление сильной, схваткообразной боли и нарушение процесса кровообращения. Это может повлечь за собой отмирание тканей и перитонит;
-
динамическую – такой тип болезни развивается на фоне ранее полученных травм или перенесённых операций;
-
спаечную – исходя из названия, патологию провоцирует наличие спаечного процесса и воспалений в области брюшной полости. Это наиболее распространённая форма подобной болезни у детей;
-
обтурационную;
-
странгуляционную – основными причинами появления считаются – неправильный режим питания, возрастание внутрибрюшного давления, продолжительное голодание, с последующей перегруженностью желудка.
По характеру распространения болезнетворного процесса, недуг разделяется на несколько форм:
-
полную непроходимость – зачастую такая разновидность формируется вследствие врождённой кишечной непроходимости и операций, предназначенных для её устранения;
-
частичную непроходимость – отличается тем, что просвет кишечника закрыт не полностью. Такой тип бывает достаточно сложно обнаружить, из-за чего терапия начинается на поздних сроках протекания.
По характеру протекания, кишечная непроходимость у новорождённых и детей до 2-летнего возраста, разделяется на:
-
острую – является последствием различных расстройств ЖКТ, грыж и опухолей на кишечнике. Развивается до терминальной стадии на протяжении суток, отчего медицинская помощь должна быть оказана как можно скорее после появления симптомов;
-
хроническую – отличается более лёгким течением. Детей мучают боли внизу живота и постоянные запоры. Постепенно наступает истощение организма.
В зависимости от инвагинации, приобретённая или врождённая кишечная непроходимость бывает:
-
тонкокишечной;
-
толстокишечной;
-
тонко-толстокишечной – при которой происходит внедрение части тонкого кишечника в толстый.
-
болевой синдром – носит схваткообразный характер. Во время приступа боль выражается настолько сильно, что нередко у детей появляется болевой шок;
-
приступы тошноты с частыми рвотными позывами. Обильная рвота не даёт облегчение состоянию малыша. При поражении толстого кишечника рвота может, вообще, отсутствовать;
-
нарушение процесса дефекации, а точнее, полная задержка стула. Детей мучают запоры, избавиться от которых можно только при помощи клизмы;
-
увеличение размеров живота;
-
возрастание показателей температуры тела;
-
повышенное газообразование;
-
снижение аппетита;
-
живот перестаёт быть мягким и упругим, отчего принимает неправильную форму;
-
признаки обезвоживания организма.
Диагностика: жалобы,осмотр оак бх, исследование кала,узи,рентген
Лечение
После получения и изучения всех результатов обследований, специалист назначает наиболее эффективный способ лечения. Всего их два – консервативный и хирургический.
Перед выполнением медикаментозной терапии маленькому пациенту показано обеспечение полного покоя, лечебное голодание, после которого применяется диетическое питание. Кроме этого, консервативная терапия включает в себя:
-
зондирование – необходимое для освобождения пищеварительного тракта от скопления пищи. Это может избавить малыша от рвотных позывов;
-
инъекции растворов для восстановления водно-солевого баланса;
-
применение клизм;
-
введение в прямую кишку воздуха – что способствует расправлению инвагинации;
-
приём обезболивающих, спазмолитиков и противорвотных препаратов;
4.Паховые и пупочные грыжи у детей. Патогенез. Осложнения. Лечение.
Паховая грыжа у детей – патологическое выпячивание грыжевого мешка (вагинального отростка брюшины) вместе с грыжевым содержимым (петлей кишки, прядью сальника или яичником) в паховой области. Паховая грыжа у детей проявляется безболезненным выпячиванием в паху, которое увеличивается при плаче и ходьбе и исчезает в покое или в положении лежа; иногда у ребенка возникает ущемление паховой грыжи. Диагностика паховой грыжи у детей включает консультацию детского хирурга, пальпацию, нагрузочные пробы, УЗИ органов брюшной полости, паховых каналов и мошонки. Лечение паховой грыжи у детей исключительно оперативное, преимущественно лапароскопическим способом.
Осложнение: ушемление паховой гружи. Единственным радикальным вариантом лечения паховой грыжи у детей является хирургическая операция. Консервативные методы (бандажи, повязки) в настоящее время в детской хирургии не используются.
Пупочная грыжа у детей - смещение внутренних органов (кишечника, большого сальника) за пределы передней брюшной стенки через пупочное кольцо. Пупочная грыжа у детей проявляется округлым или овальным выпячиванием в области пупка, увеличивающимся при натуживании; в редких случаях – ущемлением. Пупочная грыжа у детей распознается на основании осмотра; дополнительно могут выполняться УЗИ и рентгенография органов брюшной полости. Методы лечения пупочной грыжи у детей включают массаж передней брюшной стенки, ЛФК, наложение лейкопластырной повязки; в некоторых случаях – хирургической устранение грыжи. Поскольку пупочные грыжи у детей в подавляющем большинстве случаев склонны к самостоятельному излечению, в их отношении обоснована выжидательная тактика. Самоликвидации грыжи способствуют мероприятия, направленные на укрепление передней брюшной стенки: выкладывание ребенка на животик, массаж, ЛФК, плавание. Консервативное лечение пупочной грыжи у детей может включать наложение лейкопластырной повязки и ношение бандажа, которые механически закрывают дефект. Обычно при диаметре пупочного кольца не превышающем 1,5 см, грыжи у детей исчезают самостоятельно к 5-7-летнему возрасту.
Показаниями к оперативному лечению пупочной грыжи у детей служат ее большие размеры, расстройства пищеварения, отсутствие спонтанного излечения в дошкольном возрасте, ущемление грыжи. В процессе герниопластики производится возвращение содержимого в брюшную полость, иссечение грыжевого мешка, ушивание и укрепление грыжевых ворот. Операция грыжесечения у детей продолжается не более 30 минут и сопровождается хорошим косметическим результатом. Как правило, после нескольких часов наблюдения в клинике ребенок может вернуться домой.
Ущемление пупочной грыжи у детей диктует необходимость резекции некротизированного участка тонкой кишки с последующим восстановлением ее целостности.
5. Диафрагмальные грыжи у детей. Клиника, диагностика, тактика лечения.
-
Врожденная диафрагмальная грыжа – это порок развития, при котором происходит перемещение органов брюшной полости в грудную через естественные или патологические отверстия в диафрагме, а также путем выпячивания ее истонченного участка [1,2]. 9. Клиническая классификация [2,3]: Грыжи собственно диафрагмы Выпячивание истонченной зоны диафрагмы (истинные грыжи): выпячивание ограниченной части купола выпячивание значительной части купола полное выпячивание одного купола (релаксация) Дефекты диафрагмы (ложные грыжи): щелевидный задний дефект значительный дефект отсутствие купола диафрагмы Грыжи переднего отдела диафрагмы передние грыжи (истинные грыжи) френоперикардиальные грыжи (ложные грыжи) ретроградные френоперикардиальные грыжи (ложные грыжи) Грыжи пищеводного отверстия диафрагмы (истинные грыжи
-
эзофагеальные параэзофагеальные По расположению: левосторонние (около 80%) правосторонние (около 20%) - передняя Морганьи двусторонние (менее 1%)
Диагностические критерии постановки диагноза: 12.1 Жалобы и анамнез: кашель; одышка; тахикардия; рвота после приема пищи; частые пневмонии. 12.2 Физикальное обследование: асимметрия грудной клетки с выбуханием на стороне поражения с отсутствием экскурсии; инспираторная одышка с участием вспомогательных дыхательных мышц; запавший «ладьевидный живот»; при перкусии отмечается тимпанит со смещением органов средостения имеющий не постоянный характер. при аускультации выслушиваются кишечные шумы в грудной клетке; на стороне поражения дыхание резко ослабленное или не прослушивается, на противоположной стороне дыхание ослаблено в меньшей степени.
Инструментальные исследования: обзорная рентгенография органов грудной клетки – наличие ячеистых полостей, смещение органов средостения в противоположную сторону обусловленных перемещенными в грудную полость органов брюшной полости; УЗИ органов грудной клетки – выявляется смещение органов брюшной полости (в частности печени, селезенки) в плевральную полость; ЭхоКГ – отмечается смещение сердца в противоположную от грыжи сторону с функциональными отклонениями показателей сердечной деятельности; контрастное исследование ЖКТ для верификации смещения органов брюшной полости через дефекты диафрагмы.
Хирургическое вмешательство: устранение грыжи диафрагмы, фундопликация по Ниссену и другие модификации; торакоскопическое/лапароскическое устранение диафрагмальной грыжи с фундопликацией. 14.1.1 Хирургическое вмешател
6. Крипторхизм. Этиопатогенез, клиника, диагностика, лечение.
-
Крипторхизм – аномалия положения яичка, при которой одно или оба яичка отсутствуют в мошонке, «задерживаясь» по пути следования из брюшной полости в мошонку
-
Ложный крипторхизм (псевдокрипторхизм или ретракция яичка) - состояние, когда яичко «подтягивается» в паховый канал, однако его можно низвести в мошонку, где оно остается довольно продолжительное время, операция не требуется
Единственный метод различения пальпируемых и непальпируемых яичек – физикальное обследование. Дополнительно возможно проведение ультразвукового исследования (УЗИ), компьютерной токомпьютерной томографии (КТ), магнитно-резонансной томографии (МРТ). Одностороннее отсутствие пальпируемого яичка при увеличенном втором яичке может косвенно свидетельствовать об отсутствии или атрофии яичка, но этот симптом неспецифичен и не должен служить основанием отказа от хирургической ревизии. При непальпируемых яичках в паховой области, для исключения эктопии яичек, особое внимание при осмотре следует уделить бедренной и промежностной областям. Единственным надежным методом исследования при крипторхизме, позволяющим подтвердить или исключить внутрибрюшное расположение яичек, а также диагноз отсутствующего/скрывающегося яичка (непальпируемое яичко), служит диагностическая лапароскопия.
Крипторхизм бывает паховый, когда яичко не опускается в машонку и находится в паховой области, и брюшной — яичко останавливается в забрюшинном пространстве.