Материал: gista_otvet_na_teoriyu
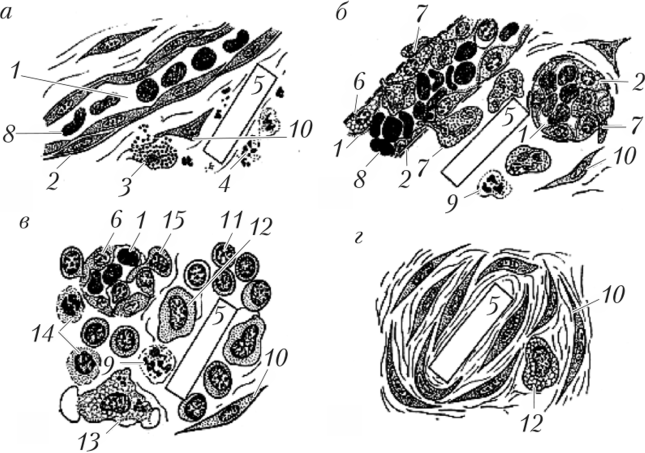
Рис. 14.4. Схема последовательных фаз асептического воспаления [ 571: а — стадия альтерации; 6 — стадия экссудации и лейкоцитарная; в — стадия экссудации и макрофагическая; г — стадия пролиферации (фибробластиче- ская); 1 — капилляр; 2 — базальная мембрана; 3 — разрушенная тучная клетка; 4 — кариорексис; 5 — инородное тело; 6 — набухшие эндотелиоциты; 7 — диапедез нейтрофильпых гранулоцитов; 8 — эритроцит; 9 — гибнущий ней- трофильпый гранулоцит; 10 — фибробласт; 11 — лимфоцит; 12 — моноцит;
13 — макрофаг; 14 — гибнущие лимфоциты; 15 — диапедез лимфоцитов
ротонин, которые увеличивают проницаемость капилляров. Вазоактивные вещества выделяются также макрофагами, базофилами крови, тромбоцитами.
Фаза экссудации проявляется:
1) изменением микроциркуляториого русла в результате активации клеток и выделения активных веществ в первой фазе. Проявляется покраснением и повышением температуры участка воспаления;
2) появлением бесклеточного экссудата в результате выхода жидкой части крови в ткань. Возникает отек ткани, который клинически проявляется припухлостью. В этой фазе отмечается замедление кровотока, гидратация межклеточного вещества соединительной ткани, что обеспечивает выход лейкоцитов из кровотока.
Лейкоцитарная фаза характеризуется появлением клеток в экссудате, в первую очередь нейтрофильных лейкоцитов. Они формируют лейкоцитарный вал, который отделяет очаг поражения от здоровой ткани. В очаге воспаления нейтрофильные лейкоциты фагоцитируют микроорганизмы, при этом сами могут погибнуть, образуя гной. Эти клетки выделяют вещества, которые привлекают в очаг воспаления моноциты крови.
Макрофагическая фаза реализуется макрофагами. Под влиянием цитокинов экзогенных пирогенов (эндотоксины, белок микроорганизмов) макрофаги активируются и фагоцитируют погибшие нейтрофилы, клеточный дендрит, микроорганизмы, формируя второй антимикробный барьер. Сами макрофаги вырабатывают интеролейкин-1 (повышает температуру тела), ряд ферментов, которые разрушают компонентны межклеточного вещества. Макрофаги также выступают в роли антигенпредставляющих клеток и инициируют иммунные реакции.
Фибробластическая фаза связана с привлечением в очаг воспаления фибробластов. Клетки, инфильтрирущие очаг воспаления (макрофаги, лимфоциты и др.), выделяют фибронектин, фактор роста фибробластов, макрофагические факторы стимуляции роста кровеносных сосудов и др., стимулируют синтетическую активность фибробластов, способствуют росту сосудов. В результате восстанавливается поврежденная рыхлая волокнистая соединительная ткань. Вначале она характеризуется высоким содержанием клеточных элементов и кровеносных сосудов — это грануляционная ткань. Впоследствии эта ткань преобразуется в плотную соединительную ткань — рубец.
41. Физиологическая и репаративная регенерация обновляющихся, растущих и стационарных клеточных популяций.
Физиологическая и репаративная регенерация обновляющихся, растущих и стационарных клеточных популяций
Регенерация (от лат. regeneratio — возрождение) — восстановление (возмещение) дифференцированных структурных элементов ткани взамен постаревших или погибших. Различают физиологическую и патологическую регенерацию.
- Физиологическая регенерация связана с постоянным обновлением стареющих и погибающих в результате апоптоза клеток или их внутриклеточных структур и происходит в органах и тканях с обновляющимися клеточными популяциями (клетки крови, эпителий кожи, слизистых оболочек желудочно-кишечного тракта). - Патологическая регенерация — восстановление органов и тканей после их повреждения.
Патология регенерации может включать расстройства как клеточных, так и внутриклеточных гиперпластических и/или гипертрофических процессов (с превалированием нарушений либо гипертрофии, либо гиперплазии).
Патология регенеративного процесса может касаться либо одной, либо двух фаз морфогенеза: - пролиферации (размножения недифференцированных, камбиальных клеток); - дифференциации (созревания клеток, становления стурктурно-функциональной специализации).
Характер и интенсивность регенерации зависит как от эволюционной степени развития организма (у менее развитых она происходит быстрее, лучше и сильнее, у более развитых — медленнее, хуже и слабее), так и от вида ткани (эпителиальная, соединительная и мышечная ткани регенерируют лучше, поперечнополосатая мышечная ткань и нервная ткань — плохо или совсем не регенерируют). Регенерация повреждённой скелетной и сердечной мышц обычно всегда заканчивается рубцеванием дефекта.
В развитии нарушений тканевого роста особое место занимает патологическая регенерация. Она развивается при грубом нарушении или извращении естественного регенеративного процесса. Проявляется в виде избыточной (гипер-) или недостаточной (гипо-) регенерации, а также в виде метаплазии (от греч. metaplasso — превращать; превращение одного вида ткани в другой, как правило развивающийся из того же зародышевого листка). Патологическая регенерация обычно возникает при нарушении общих и/или местных механизмов регуляции регенеративно-репаративных процессов.
В условиях патологии также может страдать физиологическая регенерация (совершаемая в течение жизни и характеризующаяся постоянным обновлением стареющих и погибающих в результате апоптоза клеток или их внутриклеточных структур) либо репаративная, или восстановительная (возникающая при различных патологических процессах, сопровождающихся повреждением клеток и тканей). Репаративная регенерация может быть полной (реституция) и неполной (субституция). - Реституция — возмещение дефекта тканью, идентичной погибшей, с полным восстановлением функций. Она характерна для клеточной формы регенерации. - Субституция — замещение дефекта соединительной тканью, рубцом. Она характерна для внеклеточной формы регенерации либо её сочетания с клеточной формой регенерации.
Разные клетки имеют различную способность к регенерации. В зависимости от их пролиферативных возможностей различают следующие виды клеточных популяций: - Непролиферирующие клеточные популяции практически не регенерируют (за исключением восстановления отдельных клеточных структур, например регенерация нейрональных отростков). При их повреждении происходит восстановление целостности органа за счёт других клеток, способных к регенерации: глиальных клеток — при повреждении мозга, фибробластов — при повреждении мышечной ткани. - Медленно пролиферирующие клеточные популяции могут участвовать в процессе регенерации, однако нередко их пролиферация идёт параллельно с пролиферацией клеток соединительной ткани, что нарушает внутреннюю архитектонику органа (например, при циррозе печени). - Активно пролиферирующие и постоянно обновляющиеся клеточные популяции (клетки костного мозга, эпителий пищеварительного тракта и кожи и др.), наиболее активно и полноценно обеспечивающие регенерацию тканей.
42. Кожа: гистогенез, строение, функции, регенерация.
«Кожа.гистогенез.строение и ф-ии
Кожа сот-ит из эпидермиса (эпителиальная ткань) и дермы (соединительнотканная основа).Кожа развивается из 2 эмбрион. зачатков. Эпидермис обр-ся из кожной эктодермы, а соединительнотканные слои — из дерматомов мезодермы. На 2 мес. эмбриогенеза появ-ся двуслойность, баз.мембрана. К 3мес.в дерме появ-ся фибробласты, к-е уч-т в форм-и коллаг.волокон. На 4мес. появ-ся первый признак ороговевания. На 6 мес. появ-ся зернистый слой, а роговой сл. формируеться последним. Кожа бывает 2 типов:толстая(ладонь,подошва) и тонкая(блестящего слоя нет).стр.функц.ед эпидермиально-профилиративн.ед. Эпидермис представлен многосл. плоским ороговевающим эпителием, в котором постоянно происходят обновление и специфическая дифференцировка клеток - кератинизация. Толщина его = 0,03-1,5 мм и более. Наиб. толстой яв-ся кожа ладоней и подошв. На ладонях и подошвах в эпидермисе различают 5 осн. слоев клеток:базальный,шиповатый(или остистый),зернистый,
блестящий и роговой. В эпидермисе различают 5 типов клеток:
кератиноциты,кл. Лангерганса,лимфоциты,меланоциты,кл.Меркеля. Первый, базальный слой образован кератиноцитами, меланоцитами, клетками Меркеля, Лангерганса. Кератиноциты базального слоя имеют призматическую форму, округлое богатое хроматином ядро и базофильную цитоплазму.В них много рибосом и митохондрий,след-но они синтезирует белок-альфа-кератин. они способны с синтезу. В кл. есть и стволовый кл, нах-ся в G0 фазе. Слой является ростковым, за счет которого постоянно (каждые 3—4 нед.) происходит обновление эпидермиса - его физиологическая регенерация..Кл.Меркеля участвуют в регуляции регенерации эпидермиса, а также тонуса и проницаемости кров. сосудов дермы.Они развиваються из нервн.пластинки и поэтому связаны с тактильной чувствительностью. .Кл. Лангерганса и лимфоциты участвуют в построении иммунол-го защ-го барьера кожи, относящ-ся к периф-ой части иммунной системы орг-ма.Шиповатый слой включает кератиноциты и клетки Лангерганса. Кератиноциты, образующие 5—10 слоев, имеют здесь полигональную форму. В кл. появляеться кс. Гольджи а также тончайшие нити-тонкофибриллы.Здесь идет синтез коллагена. На поверхности этих кл. есть шипики(вырости) и в месте контакта шипиков нах-ся десмосомы..В поверхн.слоях этих шипиков появляються более толстые тонкофибриллы. Зернистый слой Он состоит из 3—4 слоев кератиноцитов овальной формы, в которых синтезируются белки — кератин, филаггрин, инволюкрин и кератолинин. в цитоплазме еще есть кератипносомы(уч-т в образовании цемента склеивающего роговые чешуйки)..В зернистом слое исчезают ядра и органеллы кл. Блестящий сл.- есть пласты кл, в к-х нет ядер, они пропитаны кератином и филлигрином. Роговой слой-состоит из рог.чешуек(5-6 слоев), к-е имеют форму 4угольника.филигрина нет. Есть пузырьким воздуха.постепенно кл. слущиваються и отторгаються. Дерма лежит под базальной мембраной и сос-т из 2 частей: сосочкового слоя( есть сосуд.сплетения, пит.в-ва есть кл.макрофаги, тучные клетки(их больше всего вокруг сосудов), плазматич.кл(обр-т антитела))и сетчат.сл(представлен плотной фиброзной соед.тканью).Ф-ии кожи: защитная,рецепторная,дермаорегуляция,дыхательная,резербционная,эндокринная,экскреторная и иммунная.Производ-е кожи: ногти, волосы, сальные и потовые железы.
43. Гистогенез и тканевоет строение зуба.
Зубы яв-ся частью жеват-го аппарата и сос-ят гл. образом из минерал-ных скелет. тканей. Они прин-ют участие в артикуляции, имеют космет-ое значение, у животных это орган защиты и нападения. У чел. они представлены 2 генерациями: вначале обр-ся молочные, а затем постоянные зубы. Развитие мол.зубов начинаеться в к.2-го мес.эмбриогенеза.В это время эпителий рот.полости врастает в виде зубн.пластинки в подлежащую мезенхиму.На перед.пов-сти этой пластинки возникают эпит.зубные почки, вокруг к-х возникают уплотнения мезенхимных кл- зубные мешочки. Взаимодействие 2-х эмб.зачатков приводит к изменинию формы зубн.пластинки-она принимает форму бокала внутки к-ой концентрир-тся мезенхмн.кл в виде сосочка.В кл.эпител-го зубного бокала выделяют внут. и нар.эмалевый эпителий и кл.промежуточного слоя.Внут.эмале.эпителий обращен к мезенхимному сосочку. Наруж.образует стенку зубного бокала. а кл.промежуточного слоя распол-тся между 2 первыми. имеют звездч.форму. Внутр.эмалевый эпителий отделяеться от мезенхимного сосочка базал.мембраной. Энамелобоасты имеют цилиндрическую форму, в них постепенно проис-дит перемещение ядер из базал.части в апикальную.Начинаеться кальцинация эмали .Каждый энамелобласт выр-ет 1 эмалев.призму. Клетки проилежащие к энамелобластам-одонтобоасты-начинают сектерировать дентин во встечном эмали направлении. По мере развития зуба масса эмали и дентина увел-ся, и ряды клетокудаляються друг от друга .Энамелобласты при этом отодвигаються наружу. А одонтобласты-внутрь. Клетки зубного мешочка образуют пульпу зуба- Внут.рых.соед.тк. богатую сосудами и нервами. Периодонт форм-ся из клет.наруж.слоя мезенхимного зуб.мешочка. Зубные альвеолы форм-ся из окружающей зубные зачатки мезенхимы. Закладка постоянных зубов происходит на 4-5 мес. эмбриогенеза. В строении зуба различают корону,шейку и корень. Внутри зуба находиться полость,заполненная пульпой.Эмаль-производное дифферона энамелобластов.стр.элемент-эмалевые призмы.В ее составе:орган.в-ва в виде филаментов промеж.типа, углеводы,Ca2PO4,CaP( сос-т 97%).Эмалевые призмы покрывают коронку зуба в виде эмали.Дентин-ведущая ткань зуба, сос-т из коллагеновых фибрилл и склеив-го их в-ва. Орг.в-ва 28%, мин.соли 72%.В-во дентина пронизано дентин.канальцами.В них проходят длинные отростки одонтобластов а также безмиелиновые нерв.волокна.За счет них осущ-тся трофич.процессы.Цемент-костн.ткань, покрыв-я шейку и корнь зуба.состав: неорг.в-ва 70%, орган.-30%. 2 вида цемента: клеточный(сод-т цементоциты) и бесклеточный(сос-ит из аморф-го в-ва и коллаген.волокн). В цементе нет кров.сосудов, поэтому троф.процессы за счет диффузии.Пульпа – в полости зуба и в корнвых каналах.Она образована РВСТ.В пульпе зуба разветвл-ся кров.сосуды ,нерв.волокна.
44. Тканевое строение и функция миндалин.
Тканевое строение и функции миндалин.
На границе ротовой полости и глотки в слизистой оболочке располагаются большие скопления лимфоидной ткани. В совокупности они образуют лимфоэпителиальное глоточное кольцо, окружающее вход в дыхательные и пищеварительные пути. Наиболее крупные скопления этого кольца носят название миндалин. По месту их расположения различают небн. миндалины, глот. миндалину, языч. миндалину. Кроме них, в слиз.об. переднего отдела пищев-ной трубки сущ-ет ряд скоплений лимфоидной ткани, из к-ых наиболее max яв-ся скопления в области слуховых труб – трубные миндалины и в желудочке гортани – гортанные миндалины.Миндалины вып-ют в организме важную защитную функцию, обезвреживая микробы, постоянно попадающие из внешней среды в организм через носовые и ротовое отверстия. Наряду с другими органами, содержащими лимфоидную ткань, они обеспечивают образование лимфоцитов, участвующих в реакциях гуморального и клеточного иммунитета. Развитие. Небные миндалины закладываются на 9-й неделе эмбриогенеза в виде углубления псевдомногослойного реснитчатого эпителия латеральной стенки глотки, под которым лежат компактно расположенные мезенхимные клетки и многочисленные кровеносные сосуды. На 11—12-й неделе формируется тонзиллярный синус, эпителий которого перестраивается в многослойный плоский, а из мезенхимы дифференцируется ретикулярная ткань; появляются сосуды, в том числе посткапиллярные венулы с высокими эндотелиоцитами. Происходит заселение органа лимфоцитами. На 14-й неделе среди лимфоцитов определяются главным образом Т-лимфоциты (21 %) и немного В-лимфоцитов (1 %). На 17—18-й неделе появляются первые лимфатические узелки. К 19-й неделе содержание Т-лимфоцитов возрастает до 60 %, а В-лимфоцитов — до 3 %. Рост эпителия сопровождается формированием в эпителиальных тяжах пробок из ороговевающих клеток. Глоточная миндалина развивается на 4-м месяце внутриутробного периода из эпителия и подлежащей мезенхимы дорсальной стенки глотки. У эмбриона она покрыта многорядным мерцательным эпителием. Язычная миндалина закладывается на 5-м месяце. Миндалины достигают максимального развития в детском возрасте. Начало инволюции миндалин совпадает с периодом полового созревания. Небные миндалины во взрослом организме представлены двумя телами овальной формы, расположенными по обеим сторонам глотки между небными дужками. Каждая миндалина сос-ит из нескольких складок слиз. Об., в собственной пластинке которой расположены многочисленные лимфатические узелки. От поверхности миндалины в глубь органа отходят 10–20 крипт которые разветвляются и образуют вторичные крипты. Слиз.оболочка покрыта многосл-ым плоским неорогов. эпителием. Собственная пластинка слиз. об.образует небольшие сосочки, вдающиеся в эпителий. В РВСТ этого слоя расположены многоч. лимфатические узелки. В центрах некоторых узелков хорошо выражены светлые участки – герминативные центры. Лимфоидные узелки миндалин чаще всего отделены друг от друга тонкими прослойками соед.ткани. Но некоторые узелки могут сливаться. Мышечная пластинка слизистой оболочки не выражена. Подслизистая основа, располагающаяся под скоплением лимфоидных узелков, образует вокруг миндалины капсулу, от которой в глубь миндалины отходят соединительнотканные перегородки. В этом слое сосредоточены основные кров. и лимф.сосуды миндалины и ветви языкоглот-го нерва, осуществляющие ее иннервацию. Здесь же находятся и секреторные отделы небольших слюнных желез. Снаружи от подслизистой основы лежат поперечнополосатые мышцы глотки – аналог мыш. оболочки. Глоточная миндалина расположена в участке дорс. стенки глотки, лежащем м/у отверстиями слух. труб.Во взрослом организме она выстлана многосл. плоским неорогов-им эпителием. Но в криптах глот. миндалины и у взрослого иногда встречаются участки псевдомногослойного реснитчатого эпителия, харак-ого для эмбр. периода развития. Язычная миндалина расположена в слизистой оболочке корня языка. Эпителий, покрывающий поверхность миндалины и выстилающий крипты, многосл. плоский неорог-щий. Эпителий и подлежащая собст. пластинка слиз. оболочки инфильтрированы лимфоцитами, проникающими сюда из лимфатических узелков. На дне многих крипт открываются выводные протоки слюнных желез языка. Их секрет способствует промыванию и очищению крипт.
45. Гистогенез, строение, функции слюнных желез.
. Гистогенез,строение и функции слюн.желез.
Слюнные железы. В ротовую полость открываются выводные протоки3х пар больших слюн. желез: околоушный, подчелюстных и подъязычных. Эпител-ные струк-ры всех слюнных желез развиваются из эктодермы. Из кожн. эктодермы образ-ся эмбрион-ый многосл. эпителий ротовой полости, который дает начало паренхиме железы. Мезенхима образует строму. Из нейроэктодермы появляются ганглиозные пластинки, образ-щие нервн. ап-рат желёз.Слюнные железы – сложн. Альвеолярн. или альвеолярно-трубчатые железы. Они сос-ят из концевых отделов и вывод. протоков. Концевые отделы по строению и характеру выделяемого секрета бывают 3х типов: белковые (серозные), слизистые и смешанные, т.е. белково-слизистые. Выводные протоки подразд-ся на вставочные и исчерченные, к-е образуют внутридольковый проток, и междольковые протоки. Белковые железы выделяют жидкий секрет, богатый ферментами. Слизистые железы образуют более густой, вязкий секрет, с большим содержанием муцина. По механизму отделения секрета из клеток все слюнные железы меракриновые. Околоушная железа-самая крупная! выделяет белковый секрет в ротовую полость. Сос-т из 2 частей: передней и задней. Пер.часть, наход-ся в околоушно-жевательной области на ветви нижней челюсти и жевательной мышце, может образовывать два отростка, из которых верхний прилежит к хрящевому отделу наруж. Слух. прохода, а передний находится на наружн. поверхности жеват. мышцы. Задняя часть железы лежит в зачелюстной ямке и может формировать глоточный отросток, идущий к боковой стенке глотки, и нижний, направляющийся к поднижнечел. Слюн.железе. Околоушная С. ж. покрыта фасциальной капсулой. Концевые отделы состоят из белковых клеток – сероцитов, к-е имеют круглое ядро и окрашен-ю цитоплазму, и миоэпителиальных клеток, к-е способствуют выделению секрета из конц-х отделов. Слюнные трубки долек, сос-щих околоушную железу, образуют дольковые вывод. протоки, сливающиеся в междольковые, а затем в общий околоушной проток. Последний проходит через щечную мышцу и открывается в слизистой оболочке щеки на уровне 2 верхнего моляра. В некоторых случаях над околоушным протоком располагается добавочная околоушная железа, проток которой сливается с основным. Околоушную железу снабжают кровью ветви поверхностной височной артерии. Венозная кровь собирается в занижнечелюстную вену. Лимфа оттекает в околоушные лимфатические узлы. Иннервацию осуществляют нервные волокна из ушно-височного нерва и симпатические волокна по ходу питающих железу артерий.
Подъязычная и подчелюстная железы белково-слизистого типа..Их концевой отдел сос-ит из белковых кл. – сероцитов, и слиз. клеток – мукоцитов. Их ядра уплощены и смещены в базальную часть клетки. Цитоплазма окрашена слабо. Сероциты образ-т серозное полулуние вокруг мукоцитов. В подчелюстной железе больше белков. Кл., а в подъязычной – слизистых..
Функции: экзокринная — секреция белковых и слизистых компонентов слюны;
эндокринная — секреция гормоноподобных веществ;
фильтрационная — фильтрация жидкостных компонентов плазмы крови из капилляров в состав слюны;
экскреторная — выделение конечных продуктов метаболизма.
46. Гистогенез и тканевое строение пищевода. Особенности строения эпителия пищевода у эмбриона.
Пищевод.
Пищево́д (лат. œsóphagus) — часть пищеварительного канала. Представляет собой сплющенную в переднезаднем направлении полую мышечную трубку, по которой пища из глотки поступает в желудок.
Источником развития эпителия пищевода является материал прехордальной пластинки.остальные ткани стенки пищевода за некоторым исключением развиваются из мезенхимы. Мышечная оболочка в верхней трети образована поперечнополосатой тканью миотомного происхождения, в нижней трети гладкой мезенхимной приподы, а в средней трети и той и другой мыш тканями.
Стенка пищевода построена из слизистой оболочки, подслизистой основы, мышечной и адвентициальной оболочек. Мышечная оболочка пищевода состоит из двух слоев: наружного продольного и внутреннего циркулярного. В верхней части пищевода мышечная оболочка образована поперечно-полосатыми мышечными волокнами. Примерно на уровне одной трети пищевода (считая сверху) поперечно-полосатые мышечные волокна постепенно заменяются гладкомышечными. В нижней части мышечная оболочка состоит только из гладкомышечной ткани.
Слизистая оболочка покрыта многослойным плоским эпителием, в её толще находятся слизистые железы, открывающиеся в просвет органа.[1]
В пищеводе слизистая оболочка кожного типа. Эпителий многослойный плоский неороговевающий, лежит на тонковолокнистой соединительной ткани — собственном слое слизистой оболочки, состоящем из тонких пучков коллагеновых волокон; содержит также ретикулиновые волокна, соединительнотканные клетки. Собственный слой слизистой оболочки вдаётся в эпителий в виде сосочков.
Эпителий слизистой оболочки пищевода образуется из прехордальной пластинки, все остальные элементы - из прилегающей мезенхимы. В течение пренатального онтогенеза эпителий слизистой оболочки многократно меняется. На первых неделях развития эпителий пищевода однослойный призматический. На четвертой неделе эпителий становится двухслойным, после чего в результате интенсивной пролиферации его клеток развивается физиологическая атрезия (заращение) просвета пищевода. К концу второго месяца в результате гибели значительной части эпителиоцитов просвет пищевода становится проходным. На третьем месяце эмбриогенеза пищевод выкладывает однослойный многорядный мерцательный эпителий, который на шестом месяце замещается многослойным плоским неороговевающим. Вместе с тем даже у новорожденных детей в составе эпителиальной пластинки пищевода могут случаться островки мигающих клеток респираторного эпителия. Причины трансформации одного вида эпителия в другое пренатальном морфогенезе пищевода до сих пор окончательно не выяснены. На втором месяце эмбриогенеза в пищеводе начинают формироваться железы и образуется мышечная оболочка.
47. Желудок: гистогенез, строение, функции, регенерация. Клеточно-дифферонный состав эпителия желез желудка.
желудок
Средний, или гастроэнтеральный, отдел пищеварительной трубки включает желудок, тонкую и толстую кишки, печень и желчный пузырь, поджелудочную железу. В этом отделе происходят переваривание пищи под действием ферментов желудочного и кишечного соков и всасывание необходимых для организма питательных веществ.
Желудок выполняет ряд важных функций, связанных с химической переработкой пищи. Здесь под влиянием желудочного сока начинается активное химическое расщепление пищи. Компонентами желудочного сока являются пепсин, липаза, химозин, а также соляная кислота и слизь. Основной фермент желудочного сока пепсин расщепляет сложные белки пищи на простые белки. Происходит это только в кислой среде, что обеспечивается выработкой соляной кислоты. Липаза участвует в расщеплении жиров. Химозин вырабатывается в желудке только в раннем детском возрасте — он створаживает молоко.
Для нормальной деятельности слизистой оболочки желудка необходима защита ее от повреждающего действия соляной кислоты. Эту функцию выполняет слизь, в состав которой входит нейтрализующее кислоту вещество (бикарбонат). Кроме секреторной функции, желудок выполняет и экскреторную функцию, состоящую в выделении через стенку в полость желудка ряда конечных продуктов обмена белков (мочевины, аммиака и др.), а также солей тяжелых металлов. В желудке происходит всасывание некоторых веществ (воды, спирта, солей, сахара и др.).
Всасывательная функция слизистой оболочки желудка, однако, ограничена. Следует отметить еще защитную (барьерную) функцию эпителия желудка, препятствующую проникновению микробов в кровь, предупреждающую самопереваривание; моторную, осуществляемую за счет сокращения мышечной оболочки, что важно для перемешивания пищи и продвижения ее в двенадцатиперстную кишку. Эндокринная функция желудка имеет большее значение для регуляции пищеварения.
Развитие желудка. Желудок закладывается на 4-й неделе эмбриогенеза, но основные процессы гистогенеза происходят в течение 2-го месяца. В это время энтодермальный эпителий становится однослойным высокопризматическим. На протяжении 6-10-й недель формируются производные эпителия — железы. Однако и к моменту рождения процесс дифференцировки желудочных желез не завершается. Мышечная оболочка развивается из мезенхимы. Висцеральный листок спланхнотома дает мезотелий. Окончательного развития желудок со всеми его оболочками достигает к 10-12 годам.
Строение желудка. В желудке взрослого человека различают следующие отделы: кардиальный, фундальный, тело желудка и пилорический отдел. Стенка желудка состоит из слизистой оболочки, подслизистой основы, мышечной и серозной оболочек. Слизистая оболочка желудка толщиной около 1 мм имеет неровную поверхность. Сложный рельеф ее обусловлен наличием складок, полей и ямок. По малой кривизне желудка складки имеют продольное направление (желудочная дорожка). Желудочные поля — это участки слизистой оболочки с отграниченными посредством бороздок группами желез. Желудочные ямки представляют собой многочисленные углубления эпителия, в которые открываются по 2-3 железы. Общее число ямок достигает почти 3 млн. Внутренняя поверхность желудка покрыта однослойным высокопризматическим эпителием кишечного типа.