Материал: Дерматовенерология (2015)

■■в отличие от нодальной формы при АКЛК экспрессируется CLA (HECA-452) и не экспрессируется EMA;
■■в отличие от нодальной формы экспрессия ALK-1 и транслокация t(2; 5) обычно отсутствуют при АКЛК.
Стадирование и план обследования
Стадирование СD30+ ЛПЗ проводится согласно рекомендациям Международного общества по лимфомам кожи и Европейской организации по изучению и лечению рака для лимфом кожи, отличных от ГМ/синдрома Сезари (ISCL-EORTC staging system for cutaneous lymphomas other than MF/SS).
Стадирование первичных лимфом кожи, отличных от ГМ/СС, согласно рекомендациям ISLE-EORTC
Кожа Т1 Одиночный элемент кожной сыпи:
Т1а — кожный элемент < 5 см в диаметре Т1b — кожный элемент > 5 см в диаметре
Т2 Очаговое поражение кожи: множественные высыпания, ограниченные 1 зоной или двумя рядом расположенными зонами* Т2а — все высыпания располагаются в зоне < 15 см в диаметре
Т2b — все высыпания располагаются в зоне > 15 см и < 30 см в диаметре T2c — все высыпания располагаются в зоне > 30 см в диаметре
Т3 Генерализованное поражение кожи:
T3a — множественные высыпания, занимающие не рядом расположенные зоны
T3b — множественные высыпания, занимающие ≥ 3 зоны
Лимфатические узлы
N0 Нет увеличения периферических и центральных лимфатических узлов, их биопсия не требуется
N1 Поражение 1 группы периферических лимфатических узлов, дренирующих область настоящих или предшествующих кожных высыпаний
N2 Поражение 2 или более групп периферических лимфатических узлов или поражение любых периферических лимфатических узлов, не дренирующих область настоящих или предшествующих кожных высыпаний
N3 Поражение центральных лимфатических узлов
Внутренние органы
M0 Нет вовлечения внутренних органов
M1 Вовлечение внутренних органов (с уточнением органа и морфологическим подтверждением)
* Деление кожного покрова на зоны приведено на схеме.
Лимфомы кожи
251
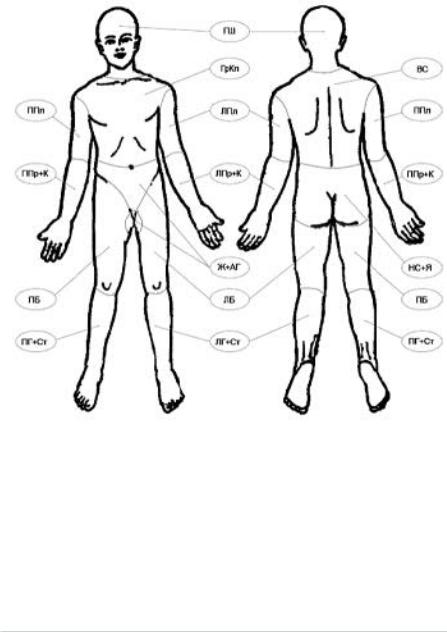
Зоны кожного покрова
ГШ — голова и шея; ГрКл — грудная клетка; ВС — верхняя часть спины; НС+Я — нижняя часть спины и ягодицы; Ж+АГ — живот и аногенитальная область; ППл — правое плечо; ЛПр+К — левое предплечье и кисть; ППр+К — правое предплечье и кисть; ЛПл — левое плечо; ЛПр+К — левое предплечье и кисть; ПБ — правое бедро; ПГ+Ст — правая голень и стопа; ЛБ — левое бедро; ЛГ+Ст — левая голень и стопа.
Болезни кожи
252

План обследования пациентов с CD30+ ЛПЗ включает: 1. Сбор анамнеза:
■■ рецидивирующие высыпания самопроизвольно разрешающихся сгруппированных или диссеминированных папулезных элементов (для ЛиП); ■■ предшествующие или сопутствующие лимфопролиферативные заболевания (болезнь Ходжкина, нодальная анапластическая крупноклеточная
лимфома, ГМ); ■■ В-симптомы (повышение температуры > 38°, проливные ночные поты,
потеря веса более 10% за последние 6 месяцев). 2. Физикальный осмотр:
■■ количество и размер высыпаний (наличие пятен и бляшек указывает на возможную ассоциацию с ГМ);
■■ идентификацию пальпируемых лимфатических узлов и органомегалии. 3. Лабораторные исследования:
■■ клинический и биохимический анализы крови (включая ЛДГ). 4. Радиологическое обследование:
■■ ЛиП: рентгенографию грудной клетки, УЗИ органов брюшной полости и малого таза или компьютерную томографию (для пациентов с отсутствием увеличенных л/у, гепатоспленомегалии и В-симптомов);
■■ АКЛК: компьютерную томографию с контрастированием (грудная клетка, брюшная полость, малый таз).
5. Биопсию кожи:
■■ гистологическое исследование, иммуногистохимическое исследование, включающее следующие маркеры: CD3, CD4, CD5, CD7, CD8, CD20, CD30, ALK-1, EMA, CLA, CD56, TIA-1, granzim B, perforin).
6. Биопсию лимфатических узлов: при увеличении > 1,5 см в диаметре и/или с плотной неравномерной консистенцией1.
7. Трепанобиопсию костного мозга: ■■ ЛиП: не выполняется;
■■ АКЛК: выполняется у пациентов с множественными высыпаниями и поражением регионарных лимфатических узлов.2
1 Выполняется врачами-специалистами с хирургической специализацией. При |
|
выявлении специфического поражения лимфатических узлов пациент передается |
кожи |
для дальнейшего ведения и лечения гематоонкологам. |
|
2 Выполняется врачами-специалистами, владеющими методикой забора трепано- |
Лимфомы |
биоптата костного мозга (хирургами или гематоонкологами). При выявлении специ- |
|
фического поражения костного мозга пациент передается для дальнейшего ведения |
|
и лечения гематоонкологам. |
253

Болезни кожи
Дифференциальная диагностика
ЛиП необходимо дифференцировать с папуло-некротическим васкулитом, острым и вариолиформным питириазом (болезнью Мухи — Габермана), узловатым пруриго.
АКЛК необходимо дифференцировать с другими заболеваниями, характеризующимися наличием кожных узлов (в случае подкожной локализации — с заболеваниями из группы панникулитов кожи).
ЛЕЧЕНИЕ
Цель лечения
Достижение полной (частичной) ремиссии с последующим контролем течения заболевания.
Общие замечания по терапии
Из-за выраженной гетерогенности и низкой распространенности заболевания количество контролируемых клинических исследований невелико, поэтому все рекомендации данного раздела имеют уровень доказательности C, D. Проведенные исследования эффективности разных видов лечения ЛиП показали, что на настоящий момент не существует терапии, способной изменить течение заболевания или предотвратить возникновение ЛиП-ас- социированных вторичных лимфом, поэтому тактика воздержания от активных терапевтических воздействий является предпочтительной.
Учитывая прекрасный прогноз ЛиП и высокую частоту рецидивов, практически после любого вида терапии большинству пациентов предлагается тактика «наблюдай и жди».
Схемы лечения ЛиП
Для лечения пациентов с многочисленными и диссеминированными высыпаниями с наилучшими результатами применяются ПУВА-терапия (см. главу «Грибовидный микоз») и лечение низкими дозами метотрексата (5—30 мг в неделю с 1—4-недельными перерывами) (C, D) [29, 30]. Оба вида терапии вызывают снижение количества и быстрое разрешение высыпаний у большинства пациентов, но полная ремиссия достигается редко, после прекращения лечения (или снижения дозы) быстро возникают рецидивы. Из-за склонности ЛиП к рецидивированию может потребоваться поддерживающая терапия для контроля течения заболевания. При этом необходимо учитывать, что длительное применение ПУВА-терапии может привести к повышенному риску возникновения рака кожи, метотрексата — к развитию фиброза печени.
У пациентов с узелковыми высыпаниями > 2 см в диаметре, не разрешаю щимися в течение нескольких месяцев, может выполняться хирургическое удаление элементов или локальная лучевая терапия как альтернативный подход вместо тактики «наблюдай и жди» (C, D) [29].
254

Длительное персистирование узелковых высыпаний > 2 см в диаметре при отсутствии их самостоятельного разрешения требует проведения повторной биопсии кожи для исключения вторичной анапластической крупноклеточной лимфомы [29].
Схемы лечения АКЛК
Ведение пациентов с АКЛК зависит от размера, количества и степени распространения кожных высыпаний и наличия внекожного распространения заболевания.
1.Для АКЛК с солитарными или сгруппированными высыпаниями хирургическое удаление или лучевая терапия являются предпочитаемым лечением первой линии с достижением ПР в 95% случаев (C, D) [29, 31].
Рецидивы возникают у 40% пациентов с одинаковой частотой после обоих видов лечения. При рецидивах, ограниченных кожей, не наблюдается ухудшения прогноза, и они не требуют других видов лечения.
2.Для АКЛК с множественными распространенными высыпаниями применяется метотрексат (5—25 мг в неделю), при отсутствии эффекта можно комбинировать лечение с интерфероном-α (C, D) [31, 32].
3.Для АКЛК с внекожным распространением рекомендована полихимиотерапия, наиболее часто применяется режим CHOP (C, D) [29, 31].
Критерии эффективности лечения
ISCL, EORTC и Американским консорциумом по кожным лимфомам (USCLC) были предложены следующие критерии ответа на лечение при CD30+ ЛПЗ:
1. Кожа
А. ЛиП:
Полная ремиссия (ПР): 100% разрешения высыпаний.
Частичная ремиссия (ЧР): 50—99% разрешения высыпаний от исходного уровня, отсутствие появления новых более крупных узелковых высыпаний > 2 см в диаметре.
Стабилизация заболевания: от менее 50% увеличения до менее 50% разрешения высыпаний от исходного уровня, отсутствие появления новых более крупных узелковых высыпаний > 2 см в диаметре.
Утрата ответа: увеличение высыпаний от наименьшего уровня на 50% исходного уровня у больных с достигнутой ПР или ЧР.
Прогрессирование заболевания: появление новых более крупных и персистирующих узелковых высыпаний > 2 см в диаметре или внекожное распространение заболевания.
Рецидив: появление кожных высыпаний у пациентов в полной ремиссии.
В: АКЛК:
ПР: 100% разрешения высыпаний.
ЧР: 50—99% разрешения высыпаний от исходного уровня, отсутствие появления новых узлов.
Лимфомы кожи
255