При катетеризации по Сельдингеру используются специальные наборы и катетеры для дренирования плевральной полости.
Внимание. Не используйте в качестве дренажей трубки от одноразовых внутривенных систем. Они тонкостенные, легко пережимаются.
10. В случае небольшого пневмоторак-
са, или при наличии жидкого выпота,
вполне достаточно катетера 10-12 раз-
мера по шкале French (1Fr = 0,33 мм).
При гемотораксе – размер дренажной трубки должен быть не менее 24 Fr
(лучше 28-30 Fr).
Торакостомия с помощью троакарного катетера, или катетера, установленного по Сельдингеру, достаточно эффективна при пневмотораксе, плеврите, но не в случае гемоторакса.
Внимание. При гемотораксе сразу устанавливайте дренажную трубку большого диаметра (28-30 Fr).
11.Поместите марлевую повязку между кожей и дренажной трубкой и прикрепите дренажную трубку к грудной клетке лейкопластырем.
12.Через удлинитель подключите дренажную трубку к специальному (полостному) отсосу низкого давления. Разря-
жение – 20 см вод. ст. (не выше – 30 см
вод. ст.).
Внимание. Ни в коем случае не подключайте дренаж к обычному хирургическому отсосу. Это смертельно опасно для больного.
Другой вариант – дренаж по Бюлау. На наружном конце дренажной трубки закрепляют предохранительный клапан – палец от резиновой перчатки с разрезом длиной 1,5-2 см. Или клапан промышленного изготовления.
Клапан погружают на глубину 3-4 см во флакон со стерильным раствором
(натрия хлорида 0,9%) . Трубку фиксируют, чтобы клапан не всплывал и всегда находился в растворе. Клапан препятствует попаданию воздуха и содержимого банки в дренажную трубку;
Внимание. Не пережимайте плевральный дренаж даже на короткий период вплоть до момента его удаления, если больному проводится ИВЛ.
13. После установки дренажа проведите
контрольную рентгенографию органов грудной клетки.
Удаление плеврального дренажа
При пневмотораксе дренаж удаляют, если в течение суток не наблюдался сброс воздуха по трубке.
В других случаях вопрос о времени удаления трубки решается индивидуально. Обычно дренаж удаляют, когда объем отделяемого из плевральной полости становится меньше 100-200 мл/сутки.
Последовательность удаления
1.Уберите повязку и лейкопластырь, срежьте шов, который фиксирует трубку;
2.Надавите на кожу рядом с трубкой и во время выдоха удалите дренаж;
3.Завяжите П-образный шов, наложите марлевую повязку;
4.Проведите контрольную рентгенографию органов грудной клетки для исключения пневмоторакса.
Литература
1. D. Laws, E. Neville, and J. Duffy, ―BTS guidelines for the insertion of a chest drain,‖ Thorax, vol. 58, supplement 2, pp. ii55–ii59, 2003.
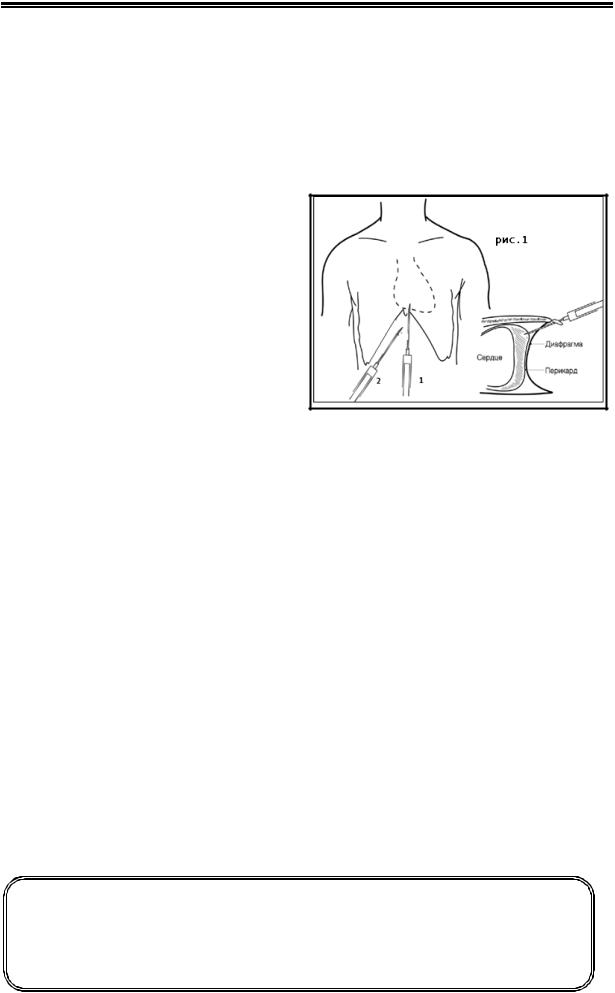
Перикардиоцентез
В большинстве случаев перикардиоцентез выполняется для устранения тампонады сердца и для уточнения этиологии перикардита. Безопаснее все манипуляции проводить в условиях
операционной.