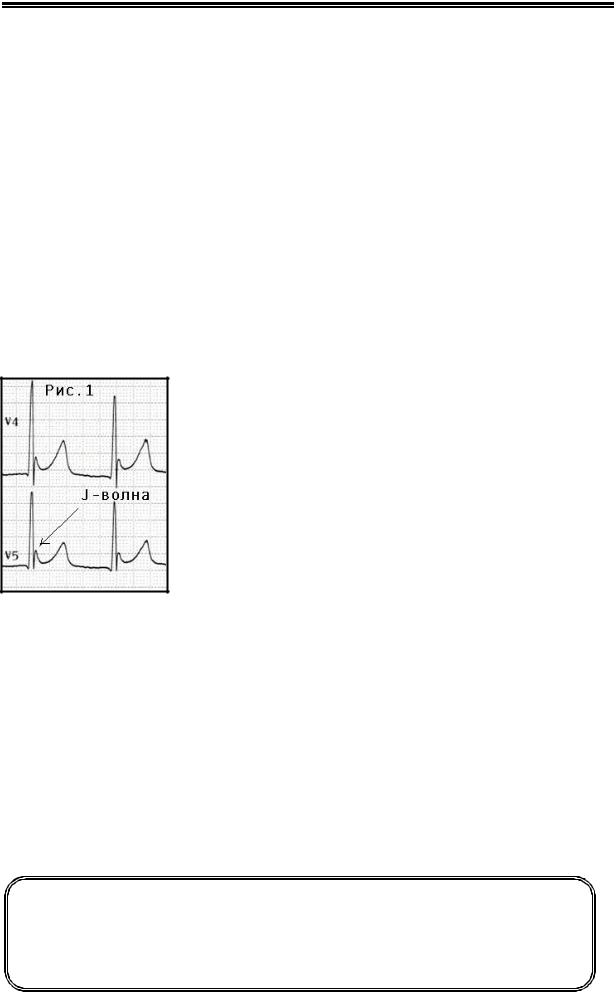
зывает тепловое и электрохимическое повреждение внутренних тканей. Токопроводность нервов, мышц и крови выше, и именно эти органы поражаются в первую очередь.
Для тяжелой электротравмы характерны: выраженный гемолиз, сосудистые тромбозы, коагуляционный некроз, разрывы мышц и сухожилий, повреждение центральной и периферической нервной системы, разнообразные нарушения ритма сердца.
Прогрессирование отека тканей на месте их повреждения, усугубляет гиповолемию и вызывает развитие компарт- мент-синдрома.
Деструкция мышц сопровождается миоглобинурией, что увеличивает вероятность развития острой почечной недостаточности.
Лабораторные исследования
 Общий анализ крови;
Общий анализ крови;
Электролиты крови (натрий, калий, магний, хлориды); Глюкоза крови; Мочевина, креатинин;
Газы крови, pH, кислотно-основное состояние;
 Лактат крови;
Лактат крови;
Креатининкиназа (CK) , АЛТ, АСТ, амилаза крови; Коагулограмма; Общий анализ мочи;
Уровень миоглобина сыворотки и мочи; pH мочи;
Инструментальное исследования
Электрокардиограмма (ЭКГ); Рентгенография грудной клетки; КТ или МРТ головного мозга у больных с
потерей сознания и /или при изменѐнном психическом статусе; Рентгенография или КТ любой части те-
ла, если имеется подозрение на ее повреждение.
Мониторинг
Пульсоксиметрия; ЭКГ; Температура тела; Неинвазивное АД;
Почасовой диурез.
Интенсивная терапия
Внимание. Больные, подвергшиеся воздействию тока низкого напряжения (<600 вольт), если у них не выявлено сколь-либо значимых повреждений, нуждаются только в динамическом наблюдении и мониторинге ЭКГ в течение 12-24 часов.
 При тяжелых поражениях и выраженном болевом синдроме назначаются наркотические анальгетики. В более легких случаях назначают нестероидные противовоспалительные препараты (НПВП). При миоглобинурии, признаках почечной недостаточности от введения НПВП лучше воздержаться;
При тяжелых поражениях и выраженном болевом синдроме назначаются наркотические анальгетики. В более легких случаях назначают нестероидные противовоспалительные препараты (НПВП). При миоглобинурии, признаках почечной недостаточности от введения НПВП лучше воздержаться;
 Многие из больных с тяжелыми поражениями и (или) нарушенным сознанием будут нуждаться в проведении ИВЛ. На начальном этапе оказания помощи чаще используют режим CMV или
Многие из больных с тяжелыми поражениями и (или) нарушенным сознанием будут нуждаться в проведении ИВЛ. На начальном этапе оказания помощи чаще используют режим CMV или
SIMV+PS;
 Непредсказуемый характер поражения тканей не позволяет оценить дефицит жидкости по традиционным критериям, и инвазивные методы оценки гемодинамики могут быть весьма полезными;
Непредсказуемый характер поражения тканей не позволяет оценить дефицит жидкости по традиционным критериям, и инвазивные методы оценки гемодинамики могут быть весьма полезными;
 Всем больным с тяжелым поражением устанавливают мочевой катетер. Адекватный диурез достаточно важный, но не всегда достоверный показатель правильно проводимой инфузионной терапии. Гематурия и темная моча говорят о миоглобинурии и требуют проведений мероприятий по профилактике тубулярного некроза;
Всем больным с тяжелым поражением устанавливают мочевой катетер. Адекватный диурез достаточно важный, но не всегда достоверный показатель правильно проводимой инфузионной терапии. Гематурия и темная моча говорят о миоглобинурии и требуют проведений мероприятий по профилактике тубулярного некроза;
 Для восполнения дефицита жидкости предпочтительно использовать сбалансированные солевые растворы (р-р Рингера-лактат, Стерофундин изотонический и др.). Обеспечьте такую скорость введения растворов, чтобы нормализовать показатели гемодинамики, а показатель почасового диуреза был бы в пределах 0,5-1 мл/кг/час;
Для восполнения дефицита жидкости предпочтительно использовать сбалансированные солевые растворы (р-р Рингера-лактат, Стерофундин изотонический и др.). Обеспечьте такую скорость введения растворов, чтобы нормализовать показатели гемодинамики, а показатель почасового диуреза был бы в пределах 0,5-1 мл/кг/час;  При обширных ранах, повышении
При обширных ранах, повышении
уровня миоглобина в крови и гемоглобинурии путем увеличения скорости инфузионной терапии стараются поддерживать диурез на уровне 2-3