Материал: Atlas_-_Bazhora_meditsinskaya_parazitologia
24 |
МЕДИЦИНСКАЯ ПАРАЗИТОЛОГИЯ |
|
|
ние. Самочувствие улучшается, но сохраняется общая слабость, наступает длительный глубокий сон.
Общая продолжительность малярийного приступа от 6 до 14 ч. При четырехдневной малярии и малярии Pl. vivaх приступы начинаются обычно утром, при ovale-малярии — вечером.
Тропическая малярия характеризуется постоянной неправильной лихорадкой.
После нескольких приступов появляется увеличение и болезненность печени и селезенки. При первичной малярии гепатоспленомегалия умеренная. В связи смассовымраспадомэритроцитовразвиваетсягемолитическаяанемия, гипербилирубинемия. Кожабольного становится характерного бледно-желтушного цвета, может быть сероватой из-за отложения малярийного пигмента.
Через несколько недель приступы прекращаются. У больных, неполучившихлечения, послекороткогобезлихорадочногопериода(несколькодней— 2–3 месяца) наступают ранние рецидивы, обусловленные размножением сохранившихся в кровяном русле паразитов. Поклиническимпроявлениямранниерецидивысходны с первичной малярийной атакой. Затем наступает длительныйлатентныйпериод(годиболее) склиническим выздоровлением. Возможны поздние рецидивы болезни, связанные с сохранившимися в печени гипнозоитами (Pl. vivax, Pl. ovale) либо допирогенной паразит-
емией (Рl. malariae).
При тропической малярии латентного периода и поздних рецидивов нет. Болезнь протекает очень тяжело, сразнообразнымиклиническимипроявлениями(поражение нервной системы, пневмония, диарея). У лиц, неимеющихиммунитета, можетзакончитьсясмертьюв результате развившихся осложнений.
Осложнения
Малярийная кома — наиболее частое осложнение малярии. Развитие комы связано с закупоркой мелких кровеносных сосудов паразитарными тромбами (эритроциты, содержащие паразитов в поздних стадиях шизогонии) (рис. 9.11). Коме могут предшествовать сим- птомы-предвестники — интенсивная головная боль в области лба и глазниц, головокружение.
В развитии комы выделяют три периода:
— сомноленция, при которой наблюдается апатия или возбуждение, сонливость, спутанность сознания; сухожильные рефлексы вначале повышены, затем снижены, снижена чувствительность;
— сопор, при котором больные иногда приходят в сознание, реагируют на сильные раздражители; могут бытьпериоды возбуждения, галлюцинации;
— глубокая кома, характеризующаяся полной потерейсознания, менингеальнымсиндромом, патологическими рефлексами; возможны параличи, судороги; смертьможетнаступитьчерезнесколькочасовотначала комы.
Малярийный алгид— самое тяжелое осложнение, в основе которого лежит токсико-инфекционный шок и, возможно, острая надпочечниковая недостаточность. Состояние больного крайне тяжелое, кожа холодная, цианоз, температура тела — 35 °Си ниже. Дыхание поверхностное, пульс нитевидный, АД снижено (диастолическое давление часто не определяется). Сознание сохранено, иногда наступает кома. Больные умирают при явлениях сосудистой недостаточности.
Гемоглобинурийная лихорадка характеризуется ге-
молизомэритроцитовсгемоглобинурией, лихорадкой, желтухой. Развивается в большинстве случаев после приема хинина. Сейчас не рассматривается как полно-
стью обусловленная малярийной инфекцией. Патоге- незсвязываютсврожденнымдефицитомферментаГ-6- ФДГлибообразованиемаутоантигенов, всоставкоторых входит хинин. При этом реинфекция либо повторный прием хинина являются разрешающим фактором для иммуноаллергической реакции.
Начинается лихорадка внезапно, после сильного озноба появляются боли в области поясницы, печени, селезенки. Гемолиз сопровождается появлением темной, почти черной мочи и гемолитической желтухой. Смерть может наступить от острой почечной недостаточности и азотемической комы.
При других типах малярии возможен разрыв селезенки врезультате ее быстрого значительного увеличения. Способствующим фактором может быть нарушение в свертывающей системе крови, а непосредственной причиной — напряжение при рвоте, грубая пальпация при обследовании. У детей при четырехдневной маляриивозможеннефротическийсиндром.
Диагностика
Клиническая: характерная лихорадка, гепатоспленомегалия, анемия.
Лабораторная: обнаружение паразитов в мазке и толстой капле крови (в толстой капле просматриваетсябольшийобъемкровиивероятностьобнаружитьпаразитазначительно выше; дляопределения видавозбудителя удобнее исследовать мазок крови). Исследованиепроводятвовремяприступаивмежприступныйпериод 2–3 суток подряд; максимальное число паразитов обнаруживают в первой капле крови.
Основные видовые особенности паразитов при исследовании мазка крови:
P. vivax (см. рис. 9.1, а). Хорошо выражена стадия амебовидноготрофозоита. Ложноножкипридаютпаразиту причудливую форму. В пораженных эритроцитах видна обильная мелкая зернистость красного цвета (зернаШюффнера).
P. malariae (см. рис. 9.1, б). Образуются трофозоитылентовидной формы ввиде полосы поперек эритроцита. С одной стороны ленты находится ядро удлиненной формы, с другой — зерна пигмента.
P. ovale (см. рис. 9.1, в). Характерно наличие несколькихколецвэритроцитеприобщемнебольшомколичестве паразитов. Эритроциты, содержащие зрелые трофозоиты, обесцвечиваются, увеличиваются. Примерно1/3 эритроцитовприобретаетовальнуюформу, а одинконецэритроцитавытягиваетсяистановитсябахромчатым. В некоторых эритроцитах видны крупные зернатемно-красногоцвета(зернаДжеймса).
P. falciparum (см. рис. 9.1, г). В периферической кровиобнаруживаютсятолькокольцаилигаметоциты, так как окончание шизогонии проходит в капиллярах внутренних органов. Кольца мелкие, в одном эритроците может быть 2 и более колец. Обнаружение более поздних стадий характерно для малярийной комы, алгида. Их появление в периферической крови больного свидетельствует об угрозе развития комы и является прогностически неблагоприятным признаком. Гаметоциты полулунной формы. В эритроцитах можно уви- детькрупныерозовато-фиолетовыепятна(пятнистость Маурера).
Серологические методы: РИФ, РНГА, РЭМА, РНИФ. Они в основном применяются для обследования доноров и подтверждения ранее перенесенной малярии. Возможна ксенодиагностика.
Лечение
По направленности действия противомалярийные препараты делят на шизотропные и гаметропные. Ге-
ПРОСТЕЙШИЕ |
25 |
|
|
Тип Простейшие (Protozoa) Класс Споровики (Sporozoa)
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Комар |
|
|
23 |
24 |
|
|
|
|
22 |
|
|
|
|||||
|
|
|
|
|
|
25 |
||||
|
|
|
|
|
|
|
|
|
||
20 |
|
21 Спорогония |
|
|
26 |
|||||
|
|
|
|
|
||||||
19 |
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
17 |
|
18 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
1 |
||
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
||
16 |
15 |
|
Кровь |
|
8 |
|
Печень |
|
||
7 |
|
|
9 |
2 |
||||||
|
|
|
|
|||||||
|
|
|
|
|
|
|||||
14 Гаметогония
13 |
|
12 |
6 |
|
|
|
11 |
Эритроцитарная
шизогония
10
4
5
Человек
3
Тканевая
шизогония
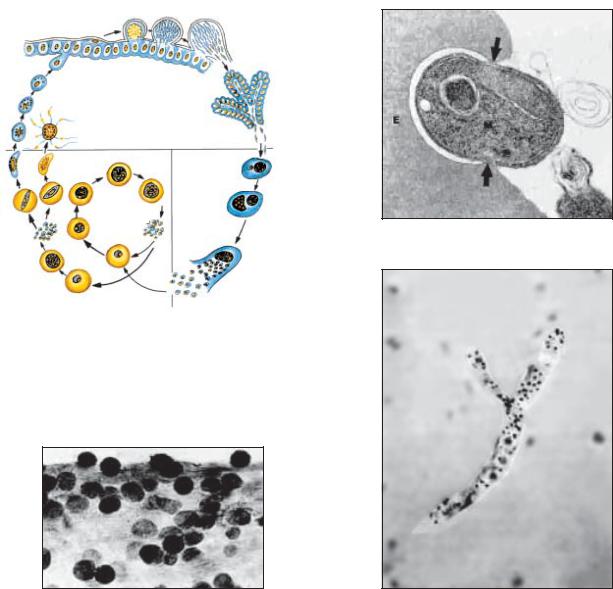
Рис. 9.8. Жизненный цикл Plasmodium falciparum:
1 — выход спорозоитов из протока слюнной железы комара и внедрение их в клетки печени; 2–4 — шизогония в клетках печени; 5–10 — шизогония в эритроцитах; 11–16 — гаметогония; 17 — женская гамета; 18 — образование микрогамет; 19 — оплодотворение; 20 — зигота; 21 — оокинета; 22–24 — развитие ооцисты; 25 — разрыв зрелой цисты и выход спорозоитов; 26 — спорозоиты в слюнной железе
Рис. 9.9. Проникновение мерозоита внутрь эритроцита человека
Рис. 9.10. Ооцисты в стенке желудка самки комара |
Рис. 9.11. Закупорка капилляров мозга эритроцитами, |
содержащими Plasmodium falciparum |
|
рода Anopheles |
при тропической малярии |
матошизотропные препараты (хлорохин, мефлохин) |
ток), клиндамицином(450 мгвнутрькаждые6 ч× 3 раза |
действуют на эритроцитарные, а гистошизотропные |
всутки). |
(примахин, хиноцид) — на тканевые формы паразита. |
При угрозе развития малярийной комы: хлорохин- |
Гаметропные препараты действуют на половые фор- |
фосфат (делагил) 5%-й раствор по 5 мл внутривенно |
мы плазмодия, вызывая их гибель или нарушая про- |
медленнов20 мл40%-гораствораглюкозы. Через6–8 ч |
цесс спорогонии у комара (примахин, хиноцид, бигу- |
инъекцию можно повторить (не более 1,5 г в сутки). |
маль). |
Можно применять хинин в дозе 0,5 г сухого вещества в |
Основной препарат для лечения малярии — хлоро- |
20 мл40%-гораствораглюкозывнутривенномедленно. |
хин-фосфат (делагил). При всех формах малярии его |
Профилактика |
применяют по схеме: 1-е сутки — 1 г, через 6–8 ч — |
Личная: защита от укусов комаров, профилактичес- |
еще 0,5 г, на 2-е и 3-и сутки — по 0,5 г. |
кий прием противомалярийных препаратов (фанзидар |
При трехдневной и ovale-малярии после делагила |
по 1 таблетке 1 раз в неделю; хлорохин (делагил) по |
или параллельно назначают гистошизотропные препа- |
0,5 г 1 раз в неделю и др). Профилактические приемы |
раты: примахин (по 15 мг× 3 дня) илихиноцид всуточ- |
начинают за неделю до приезда в очаг, продолжают |
ной дозе 0,027 г в течение 14 дней. |
все время пребывания и после выезда в течение 3–4 не- |
Прихлорохиноустойчивыхформах: хинин-сульфат, |
дель при трех- и четырехдневной малярии и 6–8 недель |
600 мг внутрь 3 раза в сутки в течение 3–7 суток либо |
— притропической малярии. |
мефлохин(1,5 годнократновнутрь), фанзидар, метакель- |
Общественная: оздоровление местности с помощью |
финилидругиекомбинированныепрепараты. Хининсо- |
мелиоративныхмероприятий, уничтожениекомаровиих |
четаютсдоксициклином(100 мгвнутрь2 разавсутких |
личинокспомощьюинсектицидов, разведениебиологи- |
7 сут), тетрациклином (0,25–0,5 г 4 раза в сутки × 7 су- |
ческихвраговкомаров, выявлениеилечениебольных. |
26 |
МЕДИЦИНСКАЯ ПАРАЗИТОЛОГИЯ |
|
|
КОКЦИДИИ
Кокцидии(Isоspora belli) — возбудитель кишечного кокцидиоза.
Географическое распространение
Повсеместно.
Морфология
Мерозоиты тонкие, серповидной формы.
Ооциста (рис. 10.1; 10.2) длиной 20–40 мкм, про-
зрачная, бесцветная, с двухконтурной оболочкой. Форма — овально-яйцевидная с неглубокой перетяжкой на вытянутом переднем конце. В центре свежевыделенных незрелых ооцист есть шарообразная зародышевая масса. Зрелая спороциста содержит две споры с четырьмяспорозоитами серповидной формысядромв виде светлого пузырька в каждой из них.
Жизненный цикл
Характерно чередование половогоибесполого размножения.
Паразитирует только у человека, который являетсяокончательнымипромежуточнымхозяиномизоспоры. Заражение происходит через загрязненную еду и питье.
Инвазионная форма — зрелая ооциста.
Локализация: слизистая оболочка тонкой кишки. Вышедший из ооцисты спорозоит проникает в клетки эпителиякишечника, гдепроисходитшизогония. Клетка разрывается, образовавшиеся мерозоиты поражают соседние клетки. После нескольких циклов бесполого размножения происходит гаметогония с образованием макроимикрогаметоцитов, азатеммакроимикрогамет. Образовавшаяся зигота выходит впросвет кишечника, покрывается оболочкой и превращается в ооцисту.
Ооциста с фекалиями выделяется во внешнюю среду, где происходит спорогония. При комнатной температуре и доступе кислорода через 2–3 дня зародыше-
вый шар внутри ооцисты делится поперечно с образованием двух споробластов, а затем спороцист.
Патогенное действие
Разрушение ворсинок тонкой кишки во время повторяющейся шизогонии, что способствует образованию эрозий и язв слизистой оболочки; при длительном течении болезни возможно развитие синдрома мальабсорбции из-за поражения слизистой оболочки тонкой кишки.
Клиника
Инкубационный период длится от 4 до 10 дней. Болезнь протекает по типу энтерита и энтероколита, стул обычно водянистый, без примесей крови и гноя. Через 7–10 дней наступает спонтанное выздоровление. У больныхсосниженным иммунитетомболезньпротекает более длительно. Кишечный кокцидиоз, продолжающийся более месяца, является ВИЧ-ассоциирован- нымсостоянием.
Диагностика
Клиническая: клинические данные не позволяют отличитькишечныйкокцидиозотэнтеритовдругойэтиологии.
Лабораторная: обнаружение незрелых ооцист в нативном мазке фекалий либо с помощью метода обогащения. Лабораторнаядиагностиказатрудненатем, что ооцисты в фекалиях появляются не ранее десятого дня болезни, когда клинические проявления исчезают илабораторныеисследования обычноужененазначаются.
Лечение
Обычно не требуется.
У больных с иммунодефицитами — триметаприм/ сульфаметоксазол 160/800 мг 4 раза в сутки × 10 суток, затем 2 раза в сутки × 3 недель.
Профилактика
Такая же, как и при других кишечных инфекциях.
ПРОСТЕЙШИЕ |
27 |
|
|
Тип Простейшие (Protozoa) Класс Споровики (Sporozoa)
6 |
|
|
|
|
|
|
15 |
|
|
|
|
|
|
|
|
5 |
|
|
|
|
|
|
|
|
7а |
8а |
9а |
12 |
|
13 |
16 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
14 |
4 |
7б |
8б |
|
9б |
10б |
|
11б |
|
|
|
|
|
|
|
17 |
3 |
|
|
|
|
|
|
|
2 |
1 |
|
|
|
А |
1 |
2 |
Б |
3 |
4 |
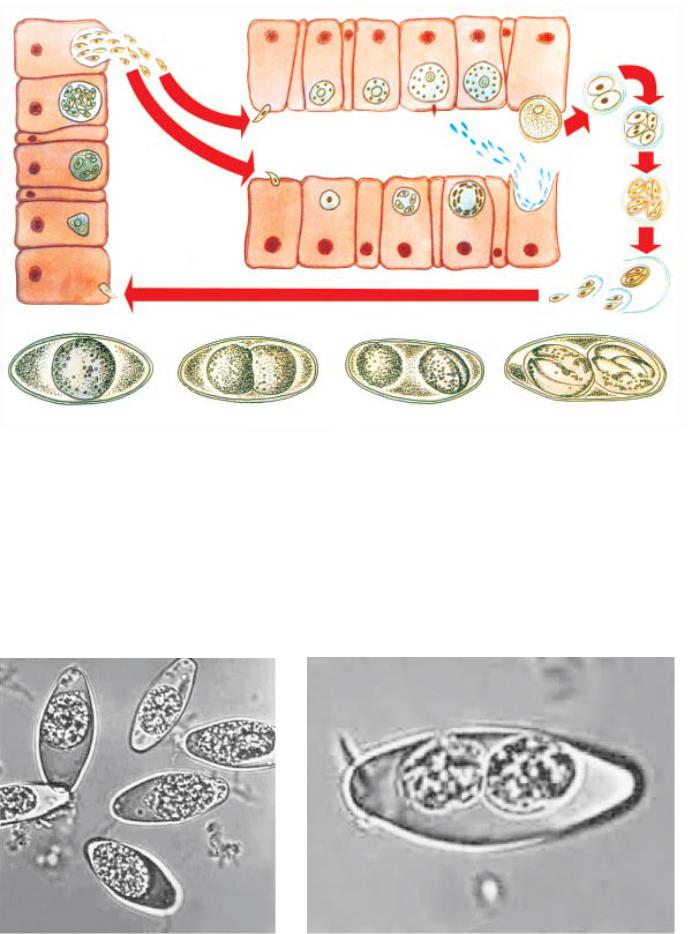
Рис. 10.1. Жизненный цикл кокцидии:
А— схема развития: 1 — эксцистирование спорозоита в кишках хозяина; 2 — внедрение спорозоита
вклетку эпителия кишок хозяина; 3–6 — шизогония; 7а–9а — гаметогония (образование макрогамет); 7б– 11б — гаметогония (образование микрогамет); 12 — оплодотворение; 13 — зигота; 14 — ооциста выхо-
дит во внешнюю среду; 15–17 — спорогония. Б — ооцисты Isospora belli: 1 — незрелая ооциста; 2–3 — образование споробластов; 4 — ооциста с двумя спороцистами, содержащими по четыре спорозоита
Рис. 10.2. Ооцисты Isospora belli (а, б)
|
|
|
|
|
|
|
|
а |
|
|
|
б |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
28 |
МЕДИЦИНСКАЯ ПАРАЗИТОЛОГИЯ |
|
|
ТОКСОПЛАЗМА
Токсоплазма (Toxoplasma gondii) — возбудитель токсоплазмоза.
Геогрфическое распространение
Повсеместно.
Морфология
В организме человека существует в виде вегетативнойформы(эндозоид) иистиннойцисты.
Вегетативная форма (эндозоид) (рис. 11.1, а;
11.2) имеет форму полумесяца. Один конец заострен, другой закруглен. Длина 4–7 мкм. На заостренном переднемконценаходитсяаппаратпроникновениявклеткухозяина (апикальный комплекс) — коноид (для прикрепления к клетке) и роптрии, содержащие ферменты для растворения клеточной мембраны. В центре или у заднего полюса клетки расположено одно ядро. По Романовскому — Гимзе ядро окрашивается в краснофиолетовый цвет, цитоплазма — в голубой.
Истинные (тканевые) цисты — сферические или овальныеобразования, размером50–200 мкм. Представляютсобойскоплениенесколькихсотэндозоидов, окруженныхсобственнойплотнойзащитнойоболочкой.
Жизненный цикл
Сложный, сосменойхозяевичередованиемполового и бесполого размножения.
Промежуточные хозяева — млекопитающие, в том числе человек, многие виды птиц, могут быть рептилии.
Окончательный хозяин — млекопитающие семейства кошачьих.
Человекзаражаетсятоксоплазмозомвтакихслучаях:
—припопаданииооциствротсгрязныхрук, немытых овощей и фруктов, шерсти кошек;
—употребляявпищуплохопрожаренноемясоинекипяченное молокобольныхживотных;
—через поврежденную кожу при разделке мяса больныхживотных, лабораторных исследованиях кро-
ви больных;
— трансплацентарно.
В первом случае инвазионная стадия — зрелая ооциста, во всех остальных — эндозоиды и истинные цисты.
В организме промежуточного хозяина проходит бесполое размножение паразита. Эндозоиды изкишечника проникают в лимфатическую систему, а затем в клетки внутренних органов.
Локализация: головной мозг, сетчатка глаза, сердечная и скелетные мышцы, лимфатические узлы, печень, легкие и другие органы. Там эндозоиды делятся пополам либо путем внутреннего почкования, образуя 12–32 дочерние клетки (рис. 11.3; 11.4). Скопления эндозоидов внутри пораженной клетки называется псевдоцистой. Клеточная мембрана разрывается, эндозоиды выходят и проникают в соседние клетки. В этот период токсоплазма выделяется со всеми экскретами
организма (слюной, молоком, слезами и т. д.). При нарастании иммунного ответа организма токсоплазмы начинаютобразовыватьистинныецисты. Онисохраняютсядлительно, втечениевсейжизнихозяина, приснижении иммунитета могут обуславливать обострение заболевания.
Таким образом, в организме промежуточного хозяина (человека) можно обнаружить следующие стадии развития токсоплазм: эндозоиды, псевдоцисты в остройстадиииистинныецистывхроническойстадииболезни (рис. 11.5).
Окончательныйхозяин(кошка) обычнозаражается, съев мясо больных животных. Во внутренних органах кошки идет бесполое размножение паразита, в эпителии тонкой кишки — половое (т. е. кошка является и окончательнымипромежуточнымхозяиномтоксоплазмы). В клетках эпителия тонкой кишки происходит шизогония, затем гаметогония (рис. 11.6). Из эндозоидов образуются макро- и микрогаметоциты, затем гаплоидные макро- и микрогаметы. После их слияния образуется зигота, которая покрывается толстой оболочкой (ооциста).
Ооциста (рис. 11.7) выделяется с фекалиями кошки во внешнюю среду, где сохраняется годами. Внутри ооцисты в почве через несколько дней формируются 2 споры, в каждой из которых 4 спорозоита. При заглатывании зрелой ооцисты заражаются окончательные и промежуточные хозяева (11.8; 11.9).
Патогенное действие
Разрушение клеток хозяина вследствие размножения токсоплазм в острый период инфекции; обызвествившиеся цисты в тканях мозга и сетчатке глаза в хронический периодинфекции могутпривестикслепоте и поражению нервной системы.
Клиника
В зависимости от механизма заражения различают приобретенныйиврожденныйтоксоплазмоз.
Приобретенный токсоплазмоз может быть латент-
нымиострым.
Латентный токсоплазмоз протекает бессимптомно, заражение проявляется только иммунологическими сдвигами. Это наиболее частый вариант у лиц с нормальнымиммунитетом.
Сучетомпреобладающейпатологиивыделяютлимфонодулярную, генерализованную (экзантемную), миокардитическую, энцефалитическую, глазную формы острого токсоплазмоза.
Наиболее часто протекает в лимфонодулярной (железистой) форме. Характеризуется триадой симптомов: лихорадка, лимфаденит, астения. В первую очередь поражаются шейные и затылочные лимфоузлы, реже подмышечные, паховые, мезентериальные. Увеличение лимфоузлов может сохраняться до нескольких лет. При энцефалитической форме основным