Материал: 3_kollok

дыхания. Пациент ощущает нехватку воздуха. Следует помнить, что одышка может быть как собственно лёгочного, так и сердечного, неврогенного и другого происхождения.
Взависимости от нарушения фазы дыхания выделяют следующие типы одышки:
1.Инспираторная одышка – затруднён вдох.
2. Экспираторная одышка – затруднён выдох.
3. Смешанная одышка – затруднены обе фазы дыхания.
В зависимости от изменения ритма дыхания различают следующие основные формы одышки (так называемое «периодическое дыхание»):
1. Дыхание Чейна-Стокса – дыхание, при котором после дыхательной паузы появляется сначала поверхностное редкое дыхание, которое постепенно нарастает по глубине и частоте, становится очень шумным, затем постепенно убывает и заканчивается паузой, во время которой больной может быть дезориентирован или терять сознание. Пауза может длиться от нескольких до 30 с.
2. Дыхание Биота – ритмичные периоды глубоких дыхательных движений чередуются примерно через равные промежутки времени с продолжительными дыхательными паузами. Пауза также может длиться от нескольких до 30 с.
3. Дыхание Куссмауля – глубокое редкое дыхание с глубоким шумным вдохом и усиленным выдохом; его наблюдают при глубокой коме
6. Удушье
Астма, или удушье – общее название остро развивающихся приступов одышки различного происхождения. Приступ удушья лёгочного происхождения вследствие спазма бронхов называют бронхиальной астмой. При застое крови в малом круге кровообращения развивается сердечная астма.
При появлении у больного одышки или удушья медсестра должна немедленно сообщить врачу свои наблюдения за характером одышки, частотой дыхания, а также принять меры для облегчения состояния больного.
1.Создать вокруг больного обстановку покоя, успокоить его и окружающих.
2.Помочь больному принять возвышенное (полусидящее) положение, приподняв головной конец кровати или подложив под голову и спину подушки.
3.Освободить от стесняющей одежды и тяжёлых одеял
4.Обеспечить доступ свежего воздуха в помещение (открыть форточку).
5.При наличии соответствующего назначения врача дать больному карманный ингалятор и объяснить, как им пользоваться.
7. Понятие кашля. Виды кашля по частоте и характеру возникновения.
Кашель – сложный рефлекторный акт, обусловленный раздражением рецепторов дыхательных путей и плевры. Кашлевой рефлекс возникает при стимуляции рецепторов дыхательных путей различными факторами – слизью, инородным телом, бронхоспазмом, сухостью слизистых оболочек или структурными изменениями дыхательных путей. Физиологическая роль кашля состоит в очищении дыхательных путей от секрета и веществ, попавших в них извне. Кашлевой толчок состоит из внезапного резкого выдоха при закрытой голосовой щели, при последующем внезапном открытии которой воздух вместе с мокротой и другими инородными телами с силой выбрасывается через рот. Как проявление болезни кашель, как правило, бывает мучительным, упорным, зачастую болезненным, с выделением мокроты и появлением в ней различных примесей.
По частоте и характеру возникновения различают следующие виды кашля:
1.однократный;
2.приступообразный – при бронхиальной астме, обструктивном бронхите, у курильщиков;

3.конвульсивный – приступообразный кашель с быстро следующими друг за другом толчками, прерывающимися шумным вдохом, иногда сопровождающийся рвотой (при коклюше);
4.спазматический – упорный сухой кашель, сопровождающийся спазмом гортани (при раздражении гортанного нерва, как правило, патологическим процессом в области средостения);
5.острый – при острой вирусной или бактериальной инфекции;
6.хронический - при хронических заболеваниях дыхательных путей, хронической сердечной недостаточности.
По характеру кашель может быть
1.сухим (без отхождения мокроты)
2.влажным
3.продуктивным (с отделением мокроты).
8. Характеристика мокроты. Основные виды мокроты.
Мокротой называют выделяемый при отхаркивании патологически изменённый секрет слизистых оболочек трахеи, бронхов и лёгких с примесью слюны и секрета слизистой оболочки полости носа и околоносовых пазух. Характеристики мокроты - количество, цвет, запах, консистенция (жидкая, густая, вязкая), включения (кровь, гной и другие примеси) - зависят от заболевания и наряду с результатами других лабораторных и инструментальных методов исследования имеют большое значение в диагностике заболеваний системы органов дыхания и других органов.
По характеру различают следующие виды мокроты.
1.Слизистая мокрота – мокрота бесцветная, прозрачная, вязкая, практически не содержит клеточных элементов.
2.Серозная мокрота – мокрота жидкая пенистая, выделяется при отёке лёгких.
3. Гнойная мокрота – мокрота содержит гной (характерна, в частности, для прорыва абсцесса лёгкого в просвет бронха).
4.Гнилостная мокрота - мокрота гнойная с гнилостным запахом.
5.Кровянистая мокрота – мокрота содержит примесь крови (отмечают, например, при кровотечении из 1 стенок дыхательных путей при раке лёгкого).
6.«Ржавая» мокрота – мокрота кровянистая, содержит включения ржавого цвета, образующиеся в результате разложения гемоглобина (появляется, например, при пневмонии, туберкулёзе).
7.Жемчужная мокрота – мокрота содержит округлые опалесцирующие включения, состоящие из атипичных клеток и детрита (наблюдают, например, при плоскоклеточном раке бронхов). Детрит (лат. detritus - истёртый) - продукт распада тканей.
8.Трёхслойная мокрота – мокрота обильная, гнойная, разделяющаяся при отстаивании на три слоя: верхний
– сероватый пенистый, средний – водянистый прозрачный, нижний – грязного серо-зелёного цвета, содержащий гной и остатки некротизированных тканей (наблюдают при гангрене лёгких).
9. Кровохарканье и легочное кровотечение.
Кровохарканье – выделение крови или мокроты с примесью крови из дыхательных путей при кашле. Является показанием для экстренной госпитализации в стационар, так как при появлении крови в мокроте не исключена возможность развития лёгочного кровотечения.
Алгоритм оказания первой доврачебной помощи:
1.Немедленно сообщить о состоянии пациента врачу
2 Успокоить пациента 3 Помочь пациенту принять удобное положение в кровати полусидя с
наклоном в поражённую сторону 4 На больную половину грудной клетки положить пузырь со льдом.
При кровохарканье и угрозе развития лёгочного кровотечения пациенту категорически противопоказана постановка банок, горчичников, грелок и горячих компрессов на грудную клетку.

10.Боли в грудной клетке.
При заболеваниях органов дыхания болевой синдром чаще всего связан с вовлечением в патологический процесс плевры. Плевральные боли провоцируются дыхательными движениями, в связи с чем пациенты стараются дышать поверхностно.
Алгоритм действий:
1.Придать пациенту удобное, ограничивающее дыхательные движения положения (на больном боку)
2 По назначению врача выполнить простейшие физиотерапевтические процедуры (постановка горчичников, банок и др.)
11. Наблюдение и уход за больными с заболеваниями органов кровообращения.
При заболеваниях органов кровообращения пациенты предъявляют разнообразные жалобы.
Наиболее часто наблюдаются такие симптомы, как боли в грудной клетке, сердцебиение, одышка, удушье, отёки, ощущение больным перебоев в работе сердца и др.
Наблюдение и уход за пациентами с заболеваниями сердечнососудистой системы должны проводиться в двух направлениях:
1. Общие мероприятия – мероприятия по наблюдению и уходу, в которых нуждаются пациенты с заболеваниями различных органов и систем: наблюдение за общим состоянием больного, термометрия, наблюдение за пульсом и артериальным давлением, заполнение температурного листа, обеспечение личной гигиены больного, подача судна и др.
2. Специальные мероприятия – мероприятия по наблюдению и уходу, направленные на помощь больным с симптомами, характерными для заболеваний сердечнососудистой системы: болью в области сердца и грудной клетке, явлениями острой и хронической сердечной недостаточности, отёками, нарушением ритма сердца и др.
12. Основные жалобы при заболеваниях органов кровообращения.
13. Определение пульса: места, правила. Характеристики пульса.
Артериальный пульс – периодические (ритмические) колебания стенок артерий, обусловленные изменением их кровенаполнения в результате работы сердца. Исследование пульса проводят в местах поверхностного расположения артерий
Места:

Чаще всего пульс определяют на лучевой артерии в области лучезапястного сустава (так называемый периферический пульс), так как здесь артерия расположена поверхностно и хорошо пальпируется между шиловидным отростком лучевой кости и сухожилием внутренней лучевой мышцы. В норме пульс ритмичный, одинаково прощупывается на обеих руках, частота его у взрослого человека в состоянии покоя составляет 6090 в минуту.
Правила:
1.Пальцами своих рук одновременно охватить запястья больного (в области лучезапястных суставов) таким образом, чтобы подушечки указательных и средних пальцев находились на передней (внутренней) поверхности предплечий в проекции лучевой артерии. Лучевая артерия пальпируется между шиловидным отростком лучевой кости и сухожилием внутренней лучевой мышцы.
2.Внимательно ощупать область лучевой артерии, прижимая её к подлежащей кости с различной силой; при этом пульсовая волна ощущается как расширение и спадение артерии.
3.Сравнить колебания стенок артерий на правой и левой руках больного. При отсутствии какой-либо асимметрии (неодинаковости) дальнейшее исследование пульса проводят на одной руке.
4.Для определения частоты пульса (если пульс ритмичен) подсчитать количество пульсовых волн за 15 с и умножить полученный результат на 4; в случае аритмии подсчёт проводят в течение 1 мин.
5.Занести данные исследования пульса в температурный лист (отметить точками красного цвета соответственно шкале пульса).
Свойства артериального пульса:
1.Ритмичность пульса – её оценивают по регулярности следующих друг за другом пульсовых волн.
2.Частота пульса – её определяют путём подсчёта числа пульсовых волн в минуту. В норме частота пульса колеблется от 60 до 90 в минуту.
3.Наполнение пульса – оно определяется объёмом крови, находящимся в артерии, и зависит от систолического объёма сердца.
4.Напряжение пульса – оно определяется той силой, которую нужно приложить для полного пережатия артерии. По напряжению пульса можно ориентировочно оценить АД внутри артерии: при высоком 109 давлении пульс напряжённый, или твёрдый (pulsus durus), при низком - мягкий (pulsus mollis).
5.Величина пульса – её определяют на основании суммарной оценки напряжения и наполнения пульса, она зависит от амплитуды колебания артериальной стенки. Различают большой пульс (pulsus magnus) и малый пульс (pulsus parvus)
14. Артериальное давление. Методика определения. Правила измерения
Техника измерения:
1.Предложить пациенту принять удобное положение (лёжа или сидя на стуле); рука его должна лежать свободно, ладонью вверх.
2.Наложить пациенту на плечо манжету сфигмоманометра на уровне его сердца (середина манжеты должна примерно соответствовать уровню четвёртого межреберья) таким образом, чтобы нижний край манжеты (с местом выхода резиновой трубки) находился примерно на 2- 2,5 см выше локтевого сгиба, а между плечом больного и манжетой можно было бы провести один палец. При этом середина баллона манжеты должна находиться точно над пальпируемой артерией, а расположение резиновой трубки не должно мешать аускультации артерии. Неправильное наложение манжеты может привести к искусственному изменению АД. Отклонение положения середины манжеты от уровня сердца на 1 см приводит к изменению уровня АД на 0,8 мм рт. ст.: повышению АД при положении манжеты ниже уровня сердца и, наоборот, понижению АД при положении манжеты выше уровня сердца.
3.Соединить трубку манжеты с трубкой манометра [при использовании ртутного (наиболее точного) манометра].
4. Установив пальцы левой руки в локтевую ямку над плечевой артерией (её находят по пульсации), правой рукой при закрытом вентиле сжиманием груши в манжету быстро накачать воздух и определить уровень, при котором исчезает пульсация плечевой артерии.
5.Приоткрыть вентиль, медленно выпустить воздух из манжеты, установить фонендоскоп в локтевую ямку над плечевой артерией.
6.При закрытом вентиле сжиманием резиновой груши в манжету быстро накачать воздух до тех пор, пока по манометру давление в манжете не превысит на 20-30 мм рт. ст. тот уровень, при котором исчезает пульсация на плечевой артерии (т.е. несколько выше величины предполагаемого систолического АД). Если воздух в манжету нагнетать медленно, нарушение венозного оттока может вызвать у пациента сильные болевые ощущения и «смазать» звучность тонов.
7.Приоткрыть вентиль и постепенно выпускать (стравливать) воздух из манжеты со скоростью 2 мм рт. ст. в 1 с (замедление выпускания воздуха занижает значения АД), проводя при этом выслушивание (аускультацию) плечевой артерии.
8.Отметить на манометре значение, соответствующее появлению первых звуков (тонов Короткова, обусловленных ударами пульсовой волны), - систолическое АД; значение манометра, при котором звуки исчезают, соответствует диастолическому АД.
9.Выпустить весь воздух из манжетки, открыв вентиль, затем разъединить стык резиновых трубок и снять манжету с руки пациента.
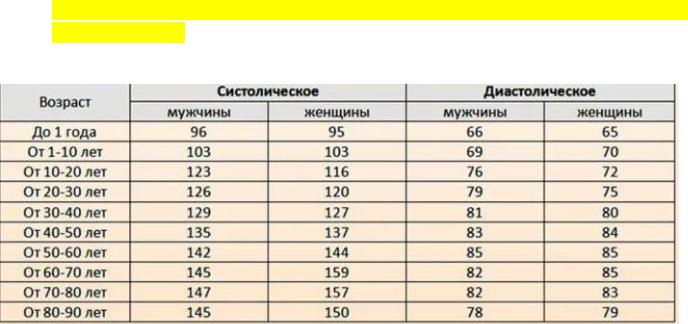
10.Занести полученные величины АД в температурный лист в виде столбиков красного цвета соответственно шкале АД. Значение АД округляют до ближайших 2 мм рт. ст. АД можно измерять также осциллографическим методом (существуют специальные отечественные приборы для измерения АД этим методом), который позволяет, кроме показателей АД, оценить ещё и состояние сосудистой стенки, тонус сосудов, скорость кровотока. При компьютерной обработке сигнала при этом также высчитываются величины ударного, минутного объёмов сердца, общего периферического сосудистого сопротивления и, что важно, их соответствие друг другу. Нормальный уровень систолического АД у взрослого человека колеблется в пределах 100-139 мм рт. ст., диастолического - 60-89 мм рт. ст
15.Артериальное давление. Методика определения. Места измерения АД. Нормы
показателей АД.
Нормы. У взрослого человека норма систолического давления колеблется от 100-105 до 130-135 мм рт.ст. (допустимое 140 мм рт.ст.); диастолического от 60 до 85 мм рт. ст.(допустимое 90 мм рт.ст.).
Места измерения АД:
•Непрямой метод
Плечевая артерия – плечо