Материал: Задачи по биохимии
86. Паратгормон: структура, механизм действия и роль в метаболизме кальция и фосфатов.
Па́ратирео́идный гормо́н (пара́тгормо́н, ПТГ, паратирин) — гормон, производимый околощитовидными железами. По химическому строению является одноцепочечным полипептидом, состоящим из 84 аминокислотных остатков, лишённым цистеина. Образуется в паращитовидных железах. Стимулом для секреции паратгормона в кровь является снижение концентрации катионов кальция в крови. Физиологическое действие паратгормона заключается в угнетении формирования костной ткани посредством влияния на популяцию остеобластов и остеоцитов. Паратгормон опосредованно увеличивает канальцевую реабсорбцию катионов кальция, экскрецию фосфатов почками, а также кишечную абсорбцию кальция. Результатом действия паратгормона является повышение концентрации кальция в плазме крови и снижение содержания кальция в костях (деминерализация костного матрикса), снижение содержания фосфатов в плазме крови.
Паратгормон (ПТГ) - одноцепочечный полипептид, состоящий из 84 аминокислотных остатков (около 9,5 кД), действие которого направлено на повышение концентрации ионов кальция и снижение концентрации фосфатов в плазме крови.
1. Синтез и секреция ПТГ
ПТГ синтезируется в паращитовидных железах в виде предшественника - препрогормона, содержащего 115 аминокислотных остатков. Во время переноса в ЭР от препрогормона отщепляется сигнальный пептид, содержащий 25 аминокислотных остатков. Образующийся прогормон транспортируется в аппарат Гольджи, где происходит превращение предшественника в зрелый гормон, включающий 84 аминокислотных остатка (ПТГ1-84). Паратгормон упаковывается и хранится в секреторных гранулах (везикулах). Интактный паратгормон может расщепляться на короткие пептиды: N-концевые, С-концевые и срединные фрагменты. N-концевые пептиды, содержащие 34 аминокислотных остатка, обладают полной биологической активностью и секретируются железами наряду со зрелым паратгормоном. Именно N-концевой пептид отвечает за связывание с рецепторами на клетках-мишенях. Роль С-концевого фрагмента точно не установлена. Скорость распада гормона уменьшается при низкой концентрации ионов кальция и увеличивается, если концентрация ионов кальция высока.
Секреция ПТГ регулируется уровнем ионов кальция в плазме: гормон секретируется в ответ на снижение концентрации кальция в крови.
2. Роль паратгормона в регуляции обмена кальция и фосфатов
Органы-мишени для ПТГ - кости и почки. В клетках почек и костной ткани локализованы специфические рецепторы, которые взаимодействуют с паратгормоном, в результате чего инициируется каскад событий, приводящий к активации аденилатциклазы. Внутри клетки возрастает концентрация молекул цАМФ, действие которых стимулирует мобилизацию ионов кальция из внутриклеточных запасов. Ионы кальция активируют киназы, которые фосфорилируют особые белки, индуцирующие транскрипцию специфических генов.
В костной ткани рецепторы ПТГ локализованы на остеобластах и остеоцитах, но не обнаружены на остеокластах. При связывании паратгормона с рецепторами клеток-мишеней остеобласты начинают усиленно секретировать инсулиноподобный фактор роста 1 и цитокины. Эти вещества стимулируют метаболическую активность остеокластов. В частности, ускоряется образование ферментов, таких как щелочная фосфатаза и коллагеназа, которые воздействуют на компоненты костного матрикса, вызывают его распад, в результате чего происходит мобилизация Са2+ и фосфатов из кости во внеклеточную жидкость (рис. 1).
В почках ПТГ стимулирует реабсорбцию кальция в дистальных извитых канальцах и тем самым снижает экскрецию кальция с мочой, уменьшает реабсорбцию фосфатов.
Кроме того, паратгормон индуцирует синтез кальцитриола (1,25(OH)2D3), который усиливает всасывание кальция в кишечнике.
Таким образом, паратгормон восстанавливает нормальный уровень ионов кальция во внеклеточной жидкости как путём прямого воздействия на кости и почки, так и действуя опосредованно (через стимуляцию синтеза кальцитриола) на слизистую оболочку кишечника, увеличивая в этом случае эффективность всасывания Са2+ в кишечнике. Снижая реабсорбцию фосфатов из почек, паратгормон способствует уменьшению концентрации фосфатов во внеклеточной жидкости.
3. Гиперпаратиреоз
При первичном гиперпаратиреозе нарушается механизм подавления секреции паратгормона в ответ на гиперкальциемию. Это заболевание встречается с частотой 1:1000. Причинами могут быть опухоль околощитовидной железы (80%) или диффузная гиперплазия желёз, в некоторых случаях рак паращитовидной железы (менее 2%). Избыточная секреция паратгормона приводит к повышению мобилизации кальция и фосфатов из костной ткани, усилению реабсорбции кальция и выведению фосфатов в почках. Вследствие этого возникает гиперкальциемия, которая может приводить к снижению нервно-мышечной возбудимости и мышечной гипотонии. У больных появляются общая и мышечная слабость, быстрая утомляемость и боли в отдельных группах мышц, увеличивается риск переломов позвоночника, бедренных костей и костей предплечья. Увеличение концентрации фосфата и ионов кальция в почечных канальцах может служить причиной образования в почках камней и приводит к гиперфосфатурии и гипофосфатемии.
Вторичный гиперпаратиреоз встречается при хронической почечной недостаточности и дефиците витамина D3 и сопровождается гипокальциемией, связанной в основном с нарушением всасывания кальция в кишечнике из-за угнетения образования кальцитриола поражёнными почками. В этом случае секреция паратгормона увеличивается. Однако повышенный уровень паратгормона не может нормализовать концентрацию ионов кальция в плазме крови вследствие нарушения синтеза кальцитриола и снижения всасывания кальция в кишечнике. Наряду с гипокальциемией, нередко наблюдают гиперфостатемию. У больных развивается повреждение скелета (остеопороз) вследствие повышения мобилизации кальция из костной ткани. В некоторых случаях (при развитии аденомы или гиперплазии околощитовидных желёз) автономная гиперсекреция паратгормона компенсирует гипокальциемию и приводит к гипер-кальциемии (третичный гиперпаратиреоз).
4. Гипопаратиреоз
Основной симптом гипопаратиреоза, обусловленный недостаточностью паращитовидных желёз, - гипокальциемия. Понижение концентрации ионов кальция в крови может вызвать неврологические, офтальмологические нарушения и нарушения ССС, а также поражения соединительной ткани. У больного гипопарати-реозом отмечают повышение нервно-мышечной проводимости, приступы тонических судорог, судороги дыхательных мышц и диафрагмы, ларингоспазм.
87. Кальцитонин: структура, механизм действия и роль в метаболизме кальция и фосфатов.
Кальцитонин — это одноцепочечный пептид из 32 аминокислот. Восемь из них, включая С-концевой пролинамид и цистеины в положениях 1 и 7 (образующие дисульфидный мостик), консервативны и необходимы для проявления биологической активности гормона Кальцитонин- полипептидный гормон, регулятор кальциево-фосфорного обмена, вырабатываемый у млекопитающих и у человека парафолликулярными клетками щитовидной железой, паращитовидной железой и вилочковой железой. Кальцитонин принимает участие в регуляции фосфорно-кальциевого обмена в организме, а также баланса активности остеокластов и остеобластов, функциональный антагонист паратгормона. Кальцитонин понижает содержание кальция и фосфата в плазме крови за счёт усиления захвата кальция и фосфата остеобластами. Он также стимулирует размножение и функциональную активность остеобластов. Одновременно кальцитонин тормозит размножение и функциональную активность остеокластов и процессы резорбции кости.
88. Кальцитриол: структура, этапы синтеза, механизм действия и роль в метаболизме кальция и фосфатов. Рахит.
Витамин D регулирует обмен кальция. Этот витамин должен присутствовать в крови в достаточном количестве, чтобы обеспечивать всасывание кальция в кишечнике. Хотя его называют витамином, на самом деле он представляет собой гормон, который вместе с ПТГ выполняет функцию основного регулятора концентрации кальция в крови. Витамин D обладает типичными признаками гормона: 1) он синтезируется в коже, причем в идеальных условиях этого синтеза может быть вполне достаточно (то есть поступление его с пищей может быть и не обязательным), 2) он переносится с кровью к другим органам, где активируется строго регулируемыми ферментами, 3) его активная форма (кальцитриол) связывается со специфическими рецепторами тканей-мишеней, что приводит в конечном счете к повышению концентрации кальция в крови. Кальцитриоловые рецепторы имеются на многих клетках, включая клетки костного мозга, лимфоциты, эпидермальные клетки, клетки островков поджелудочной железы, мышечные и нервные клетки; активация этих рецепторов сопровождается разнообразными эффектами, не связанными с обменом кальция. Витамин D поддерживает нормальные концентрации кальция и фосфата в плазме посредством следующих механизмов: 1) усиление всасывания этих ионов в тонкой кишке, 2) их высвобождение из костей, 3) снижение их почечной экскреции. Рахит — заболевание детей грудного и раннего возраста, протекающее с нарушением образования костей и недостаточностью их минерализации, обусловленное главным образом дефицитом кальция и его активных форм в период наиболее интенсивного роста организма.. Витамин D в отличие от других витаминов не только поступает в организм с пищей, но и образуется в коже под действием солнечных лучей и искусственного УФ облучения. Витамин D регулирует обмен кальция и фосфора и необходим для нормального образования костей. Он повышает всасывание этих минеральных веществ пищи из кишечника, способствует их усвоению организмом и отложению в костях. Соответственно, выделяют следующие основные пpичины возникновения pахита: • недостаточное пpебывание под солнечными лучами (недостаток ультрафиолета) — поэтому риск развития рахита увеличивается зимой; • недостаточное поступление витамина D с пищей и дефицит минеpальных веществ в pационе питания. Кpоме того, рахит может возникать вследствие: • лечения пpотивосудоpожными пpепаpатами; • наpушенного всасывания витамина D в кишечнике пpи некотоpых заболеваниях и др.
89. Проявления гипо- и гиперкальциемии.
Гиперкальциемия:
Причины: гиперпаратиреоз
Проявления: Изменения в костях ( фиброзная остеодистрофия, остеопароз, остеомаляция, десквамация костей, множественные переломы, образование кист, расшатывание и выпадение зубов)
Почки: почено-каменная болезнь и ХПН.
Миалгии.
Кальцификация сосудов, клапанов сердца, артериальная гипертензия.
Осложнения: гиперпаратиреоидный криз
Гипокальциемия:
Причины: снижение количества паратгормона
Нарушение секреции кальцитонина
Проявления: в крови: нарушение мембранного транспорта и как следствие нарушение соотношения K-Na внутри и вне клетки.
Повешенная возбудимость мышечной и нервной тканей и судороги, как следствие- сардоническая улыбка, эпистотонус, ларингоспазм.
Спазм гладких мышц, отсюда – боль.
Остеосклероз, кальцификация хрящей, закрытие зон роста, кариес зубов, замедление их прорезывания, открытый прикус, пародонтоз.
90. Эйкозаноиды:классификация, этапы бисинтеза, примеры соединений. Биологические эффекты эйкозаноидов. Механизм действия нестероидных противовоспалительных препаратов на примере аспирина.
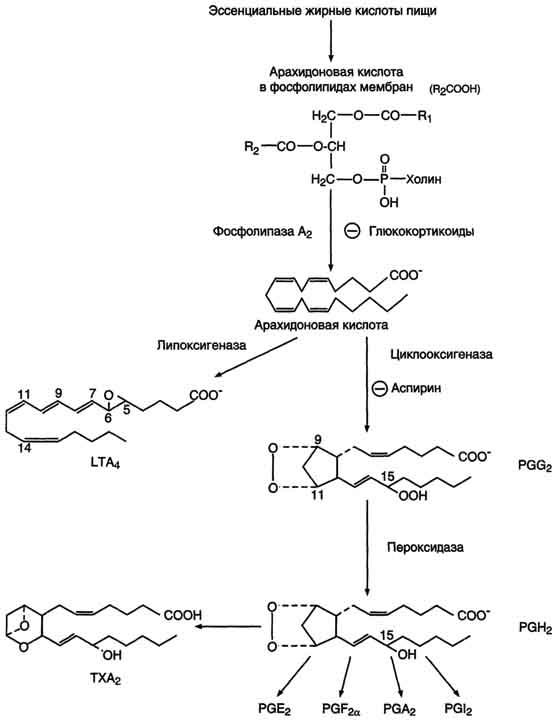
Эйкозаноиды - это большая группа веществ, которые могут синтезироваться почти всеми типами клеток, за исключением эритроцитов, и как гормоны местного действия оказывают эффекты по паракринному или аутокринному механизму через специфические рецепторы. Главные биологические эффекты эйкозаноидов: • участвуют в регуляции сокращений гладкой мускулатуры (разные типы эйкозаноидов вызывают вазоконстрикцию или вазодилатацию, бронхоконстрикцию или бронходилатацию); • регулируют экскрецию воды и Na+ почками и артериальное давление; • участвуют в развитии воспаления; • регулируют свертываемость крови Исходными субстратами для синтеза эйкозаноидов являются полиеновые жирные кислоты с 20 атомами углерода («эйкоза» по-гречески - 20). Главный субстрат для синтеза эйкозаноидов у человека - арахидоновая кислота .
В разных тканях из арахидоновой кислоты под действием специфического для этой ткани набора ферментов образуются различные эйкозаноиды. Обычно в каждом типе клеток синтезируется преимущественно один тип эйкозаноидов. Ингибиторами синтеза эйкозаноидов являются: - глюкокортикоиды, которые индуцируют синтез группы белков - липокортинов, ингибирующих активность фосфолипазы А2, и таким образом подавляют синтез всех типов эйкозаноидов, участвующих в воспалении. Эти препараты обладают сильным противовоспалительным свойством, так как подавляют синтез всех эйкозаноидов. - аспирин и другие нестероидные противовоспалительные препараты необратимо ингибируют циклооксигеназу
Биосинтез
После отделения арахидоновой кислоты от фосфолипида она выходит в цитозоль и в различных типах клеток превращается в разные эйкозаноиды. В клетках имеется 2 основных пути превращения арахидоновой кислоты: циклооксигеназный, приводящий к синтезу простагландинов, простациклинов и тромбоксанов, и липоксигеназный, заканчивающийся образованием лейкотриенов. (Рис.4)
 Нестероидные
противовоспалительные препараты (НПВП)
– это лекарственные препараты, которые
обладают обезболивающими и жаропонижающими
свойствами в сочетании с выраженной
противовоспалительной активностью,
которая по своей силе приближается к
противовоспалительной активности
стероидных гормонов, но препараты эти
имеют другую химическую структуру.Самым
первым препаратом этой группы был
аспирин.
Аспирин (международное непатентованное
название - ацетилсалициловая кислота)
относится к группе НПВП и обладает
обезболивающим, жаропонижающим,
противовоспалительным и антиагрегантным
(предотвращает тромбообразование)
действием. Механизм действия аспирина
основан на том, что он угнетает действие
ферментов циклооксигеназ, которые
принимают участие синтезе простагландинов.
Простагландины – это биологически
активные жировые вещества, содержащиеся
во всех органах и тканях организма. Они
образуются из ненасыщенных жирных
кислот под воздействием особых
белков-ферментов - так называемых
циклооксигеназ и обладают многогранной
физиологической активностью, в том
числе являются активными участниками
воспалительных процессов. Аспирин
угнетает действие циклооксигеназ, в
результате чего снижается выработка
простагландинов и, соответственно -
уменьшаются их многочисленные и
разнообразные эффекты, в том числе
уменьшаются воспалительные процессы
в тканях.Жаропонижающее и обезболивающее
действие аспирина связано с его влиянием
на центры терморегуляции и болевой
чувствительности, которые находится в
головном мозге.Аспирин также снижает
тромбообразование, воздействуя на
процессы агрегации (склеивания)
тромбоцитов, поэтому он нашел применение
в лечении и профилактике тромбозов.Из
отрицательных воздействий на организм
человека, прежде всего, нужно отметить
его раздражающее действие на слизистую
оболочку желудочно-кишечного тракта
(вплоть до образования язв с последующим
кровотечением) и способность вызывать
аллергические реакции.
Нестероидные
противовоспалительные препараты (НПВП)
– это лекарственные препараты, которые
обладают обезболивающими и жаропонижающими
свойствами в сочетании с выраженной
противовоспалительной активностью,
которая по своей силе приближается к
противовоспалительной активности
стероидных гормонов, но препараты эти
имеют другую химическую структуру.Самым
первым препаратом этой группы был
аспирин.
Аспирин (международное непатентованное
название - ацетилсалициловая кислота)
относится к группе НПВП и обладает
обезболивающим, жаропонижающим,
противовоспалительным и антиагрегантным
(предотвращает тромбообразование)
действием. Механизм действия аспирина
основан на том, что он угнетает действие
ферментов циклооксигеназ, которые
принимают участие синтезе простагландинов.
Простагландины – это биологически
активные жировые вещества, содержащиеся
во всех органах и тканях организма. Они
образуются из ненасыщенных жирных
кислот под воздействием особых
белков-ферментов - так называемых
циклооксигеназ и обладают многогранной
физиологической активностью, в том
числе являются активными участниками
воспалительных процессов. Аспирин
угнетает действие циклооксигеназ, в
результате чего снижается выработка
простагландинов и, соответственно -
уменьшаются их многочисленные и
разнообразные эффекты, в том числе
уменьшаются воспалительные процессы
в тканях.Жаропонижающее и обезболивающее
действие аспирина связано с его влиянием
на центры терморегуляции и болевой
чувствительности, которые находится в
головном мозге.Аспирин также снижает
тромбообразование, воздействуя на
процессы агрегации (склеивания)
тромбоцитов, поэтому он нашел применение
в лечении и профилактике тромбозов.Из
отрицательных воздействий на организм
человека, прежде всего, нужно отметить
его раздражающее действие на слизистую
оболочку желудочно-кишечного тракта
(вплоть до образования язв с последующим
кровотечением) и способность вызывать
аллергические реакции.
91. Гормоны половых желез: классификация по химической структуре, механизм действия, регуляция их синтеза и секреции, влияние на обмен веществ.