Материал: Состояние и основные направления реформирования финансов здравоохранения
Состояние и основные направления реформирования финансов здравоохранения
МИНИСТЕРСТВО СЕЛЬСКОГО ХОЗЯЙСТВА РОССИЙСКОЙ ФЕДЕРАЦИИ
ФЕДЕРАЛЬНОЕ ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ ВЫСШЕГО ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ "ВОРОНЕЖСКИЙ ГОСУДАРСТВЕННЫЙ АГРАРНЫЙ УНИВЕРСИТЕТ ИМЕНИ ИМПЕРАТОРА ПЕТРА I"
КАФЕДРА ФИНАНСОВ И КРЕДИТА
КУРСОВАЯ РАБОТА
По дисциплине "Государственные и муниципальные финансы"
На тему: "Состояние и основные
направления реформирования финансов здравоохранения"
ИСПОЛНИТЕЛЬ:
студент Центра ДОТ факультета
Ульяшин Алексей Вячеславович
Лиски - 2015 г.
Содержание
Введение
1. Система финансового обеспечения здравоохранения в Российской Федерации
2. Состояние и основные направления реформирования финансов здравоохранения
3. Проблемы и пути совершенствования финансирования здравоохранения в Российской Федерации
Заключение
Список использованной литературы
Введение
Здоровье нации является основой социального благополучия и стабильного функционирования государства. Обеспечение населения доступной и качественной медицинской помощью, независимо от модели хозяйствования и финансовой системы, представляет важнейшую проблему для любой страны.
Одной из важнейших проблем финансового обеспечения системы здравоохранения является отсутствие эффективного финансового механизма. Отрасль здравоохранения - одна из важнейших сфер современной социально-экономической системы, обеспечивающей сохранение и преумножение потенциала здоровья населения страны. Обеспечение эффективности финансирования системы здравоохранения в условиях ограниченных ресурсов продолжает оставаться дискуссионным вопросом теории и практической организации направлений и способов финансирования для всех стран мира, но для России приобретает особую остроту.
Неблагоприятная ситуация, сложившаяся в российском здравоохранении за последние десятилетия, отрицательно сказалась на социальном и экономическом благополучии общества. Поэтому реформирование финансового механизма здравоохранения имеет огромное значение не только с точки зрения улучшения здоровья нации, но и для увеличения экономического потенциала и повышения качества жизни населения.
Цель курсовой работы - это исследование модели финансирования здравоохранения и экономического взаимодействия между субъектами здравоохранения с целью эффективного использования ресурсов.
Поставленная цель работы обеспечена поэтапной реализацией следующих системных задач:
анализ понятий и сущности системы финансирования отрасли здравоохранения;
выявление специфики финансирования здравоохранения в финансовой системе государства;
анализ направлений совершенствования финансирования системы здравоохранения.
Объектом исследования в контрольной работе является система финансирования здравоохранения в Российской Федерации.
финансирование реформирование российское здравоохранение
1. Система финансового обеспечения здравоохранения в Российской Федерации
В последнее время государство стало уделять все больше внимания охране здоровья населения и развитию системы здравоохранения. Модернизация системы здравоохранения, направленная на повышение доступности и качества медицинской помощи и эффективности функционирования системы в целом, провозглашена ведущим направлением развития отрасли.
Специфика финансов здравоохранения заключается в том, что их нельзя полностью отнести ни к сфере государственных финансов, ни к сфере финансов организаций. К тому же особенностью системы финансирования здравоохранения является активное участие частного сектора. Участие государства и частного сектора экономики в системе финансирования отрасли обусловливает двойственность их целей. Для государства основной целью является развитие человеческого капитала, а для частного сектора - получение прибыли.
В трудах зарубежных и отечественных ученых-экономистов представлен большой спектр трактовок понятия "система финансового обеспечения здравоохранения" и взглядов на ее составляющие. Одни авторы трактуют систему финансирования здравоохранения только с позиции формы распределения средств. Другие ученые употребляют данное понятие в более узком смысле - только как совокупность финансовых учреждений, относящихся к сфере здравоохранения. Третья группа авторов не учитывает особенности функционирования финансов здравоохранения, касающиеся различных источников финансирования отрасли.
Нет четкой трактовки данного понятия и в законодательстве. В связи с этим выделим несколько принципиальных положений, которые необходимо учитывать при раскрытии сущности и содержания системы финансового обеспечения здравоохранения:
) предназначение и цель формирования системы (повышение качественных параметров человеческого потенциала и обеспечение населения доступной и своевременной медицинской и лекарственной помощью);
) природа системы как совокупность финансовых отношений, возникающих в сфере медицинского обслуживания населения;
) источники системы финансового обеспечения здравоохранения: бюджетные (финансирование за счет государственных средств), страховые (формирование и использование фондов, источником которых являются обязательные страховые взносы работодателей) и внебюджетные (оплата медицинских услуг за счет средств населения и др.) фонды денежных средств;
) субъекты системы финансирования здравоохранения: государство, медицинские организации, население, специализированные страховые фонды, страховые компании, государственные органы управления здравоохранением и т.д.
Исходя из названных положений, можно дать следующее определение: система финансового обеспечения здравоохранения - это совокупность экономических отношений субъектов здравоохранения, связанных с формированием, распределением и использованием фондов денежных средств (страховых, бюджетных и внебюджетных) в условиях перехода к преимущественно одноканальному финансированию в целях сохранения и укрепления здоровья населения.
Система финансирования здравоохранения должна включать следующие компоненты (рис. 1):
организационный;
нормативно-правовой;
экономический.
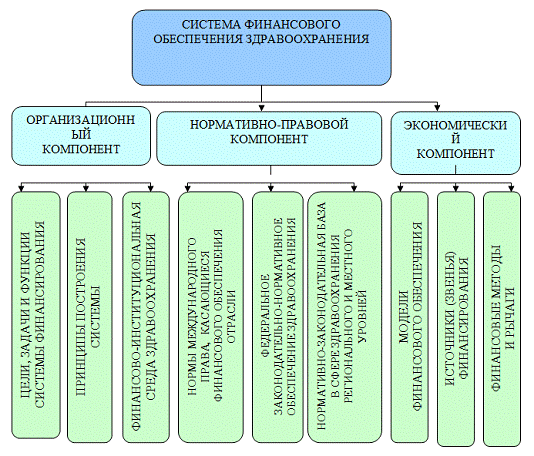
Рисунок 1 - Составляющие системы финансового обеспечения
здравоохранения
Организационный компонент представляет собой общую схему взаимодействия субъектов системы финансового обеспечения здравоохранения. Этот компонент включает цели, задачи, принципы построения системы финансирования здравоохранения, а также финансовый аппарат, занимающийся управлением финансовыми ресурсами и контролем за их рациональным и целевым использованием.
Нормативно-правовой компонент учитывает законодательство в сфере финансового обеспечения здравоохранения, что позволяет включить в его состав нормы международного права и законодательную базу федерального, регионального и местного (муниципального) уровней власти.
Многообразие экономических отношений, возникающих в
здравоохранении, обусловливает выделение экономического компонента в составе
системы финансового обеспечения отрасли. Он включает модели и источники
финансового обеспечения здравоохранения, а также различные финансовые методы и
рычаги, посредством которых организуются финансовые отношения данной сферы.
2. Состояние и основные направления реформирования финансов здравоохранения
В целях решения задач в области развития здравоохранения на современном этапе не менее 70 % средств, направляемых в эту отрасль, поступает через систему обязательного медицинского страхования. Преимущественно одноканальное финансирование здравоохранения позволяет оптимизировать организацию медицинской помощи и развивать приоритетные направления: совершенствовать амбулаторно-поликлиническую помощь, внедрять оплату медицинской помощи по законченному случаю, оказывать медицинскую помощь по принципу врача общей практики. Следовательно, внедрение преимущественно одноканального финансирования через систему обязательного медицинского страхования должно привести к более рациональному использованию имеющихся финансовых ресурсов.
Таким образом, в качестве определяющего направления развития системы финансирования здравоохранения в стране выступает реформирование обязательного медицинского страхования как основного источника финансирования отрасли на современном этапе. В связи с этим нами проведена периодизация развития страховой медицины в России, позволяющая выявить особенности содержания современного этапа развития системы медицинского страхования в стране.
Проведенный ретроспективный анализ развития системы медицинского страхования в отечественном здравоохранении позволил выделить три основных этапа:
-й этап (1912-1933 гг.) - формирование отечественной страховой медицины. В этот период происходило введение медицинского страхования в правовое поле; появились дополнительные источники финансирования медицинской помощи (страховые фонды, образуемые за счет взносов рабочих и предпринимателей); была сформирована бюджетно-страховая модель финансирования здравоохранения.
-й этап (1934-1990 гг.) - отказ от принципов страховой медицины и полный переход к бюджетному обеспечению здравоохранения (советский период). Данный этап характеризовался господством государственной системы здравоохранения в рамках плановой экономики. В 1934 г. произошла ликвидация страховой медицины; ассигнования по фонду медицинской помощи застрахованным стали включатся в общий бюджет здравоохранения, а финансирование медицинской помощи осуществлялось исключительно за счет бюджетных средств.
-й этап (1991 г. - настоящее время) - возрождение медицинского страхования в условиях перехода экономики страны на рыночные отношения и последующей реорганизации фондов медицинского страхования. Экономический кризис 1990-х гг. привел к существенному недофинансированию системы здравоохранения. Главным фактором, определившим принятие решения о внедрении системы обязательного медицинского страхования на данном этапе, стал поиск возможностей расширения источников финансирования отрасли и новых каналов стабильного поступления дополнительных средств.
Проведенная периодизация является необходимым условием для изучения исторического опыта становления и развития обязательного медицинского страхования в России в рамках системы финансового обеспечения здравоохранения. Она способствует упорядочению структуры аналитической информации о финансировании отечественного здравоохранения и позволяет сделать вывод о том, что в зависимости от государственного устройства страны, идеологии и финансовой политики государства в разные периоды времени преобладают те или иные источники финансирования отрасли.
Современный этап развития системы медицинского страхования в России характеризуется реорганизацией фондов обязательного медицинского страхования, согласно которой вся базовая ставка страховых взносов поступает в Федеральный фонд обязательного медицинского страхования, а также переходом к принципу преимущественно одноканального финансирования здравоохранения через систему обязательного медицинского страхования.
Основной объем полномочий, связанных с обеспечением прав граждан на бесплатную медицинскую помощь, переносится на уровень субъекта РФ. Совершенствование правового положения государственных (муниципальных) медицинских учреждений (автономные, казенные, бюджетные учреждения нового типа) обусловливает изменение порядка их финансирования (субсидии, выделяемые под конкретные государственные задания). Тем самым государство переходит к конкурентной модели, в которой лидирующую позицию занимают пациент и качество оказываемой медицинской помощи.
Система обязательного медицинского страхования должна стать системой, объединяющей все функции и механизмы здравоохранения, способной решать задачи по формированию определенных условий функционирования отрасли, таких как:
сбалансированность территориальной программы оказания населению бесплатной медицинской помощи по стоимости и расходным обязательствам;
одноканальное финансирование медицинских организаций в системе ОМС; - персонифицированный учет населения на уровне фондодержателей в соответствии с базой данных застрахованных;
автономизация амбулаторно-поликлинического звена (разделение поликлиник и стационаров на разные юридические лица).
Сегодня бюджетно-сметная модель финансирования учреждений здравоохранения малоэффективна и не дает ожидаемых результатов, что естественно, требует реформирования. Без решения вопроса необходимого финансирования для обеспечения базовых государственных гарантий, основанных на федеральных стандартах медицинской помощи, невозможно обеспечение существенного роста качества и доступности медицинской помощи.
Финансовое обеспечение базовых государственных гарантий должно не только покрывать расходы лечебно-профилактических учреждений, в том числе и на достойную заработную плату, но и обеспечивать стабильное развитие всей отрасли. То есть, чтобы добиться качества и объема работ от медработников, призывая постоянно их к долгу, необходимо создать условия для выполнения их обязанностей и обеспечить соответствующей оплатой труда.
Таким образом, очень важным моментом является усиление профессиональной и экономической мотивации медицинских работников к повышению качества и эффективности медицинской помощи.
Переход к одноканальному финансированию ЛПУ через территориальные фонды ОМС необходимо проводить не поэтапно, а одномоментно и при непременном условии - это бездефицитность территориальных программ госгарантий. Такая система финансирования по расширенному тарифу позволяет главным врачам маневрировать заработанными за оказанную медицинскую помощь средствами, и, в случае необходимости, направлять их на наиболее приоритетные статьи расходов, включая ремонт оборудования, закупку оборудования, повышение квалификации медицинских работников.
Также преимущественно одноканальное финансирование ОМС позволяет оптимизировать организацию медицинской помощи и развивать приоритетные направления: совершенствовать амбулаторно-поликлиническую помощь, оказание медицинской помощи по принципу врача общей практики, внедрять оплату медицинской помощи по законченному случаю.
Таким образом, внедрение преимущественно одноканальной системы финансирования приводит к включению механизма экономической заинтересованности в расширении ресурсосберегающих технологий и рациональном использовании имеющихся финансовых средств.
В качестве фондодержателей средств ОМС при новой схеме финансирования выступают ЛПУ, оказывающие первичную медико-санитарную помощь - поликлиника, офис врача общей практики, комплекс поликлиника - стационар. Допуск к работе в системе ОМС и фондодержанию осуществляется вне зависимости от формы собственности и ведомственной подчиненности. Первичное закрепление за фондодержателем происходит по участковому принципу, а плановые госпитализации и консультации - по направлению фондодержателя. Среди важных преимуществ такого принципа работы - право выбора врача и лечебного учреждения, соответствие расходов полученным доходам, внедрение оплаты лечения в стационаре за законченный случай стационарного лечения.