Материал: Семиотика заболеваний печени и гепатобилиарной зоны
После определения локализации нижнего края печени определяют его форму, консистенцию, очертания и болезненность.
По форме край печени у здоровых людей острый или закругленный, мягкий, как консистенция языка, ровный и безболезненный.
При гепатитах он становится толще, плотнее и чувствительнее, при циррозах печени – более заостренным (особенно при микронодулярном циррозе), довольно плотным и не очень болезненным (чувствительным он бывает при макронодулярном и билиарном циррозе). При метаболических поражениях печени (жировом гепатозе, амилоидозе и др.) край печени округлый, тугоэластической консистенции и безболезненный.
При значительном скоплении жидкости в брюшной полости или метеоризме пальпацию печени целесообразно производить и в вертикальном положении больного, который должен стоять, наклонившись вперед, и глубоко дышать. Методика пальпации печени такая же, как и в лежачем положении.
При асците для определения местонахождения переднего края печени применяют толчкообразную пальпацию. Технически она выполняется следующим образом: кончики второго-пятого пальцев пальпирующей руки в слегка согнутом состоянии устанавливают между правой срединно-ключичной и окологрудинной линиями чуть ниже края реберной дуги и производят легкий толчок вглубь правого подреберья, оставляя кончики пальцев на передней брюшной стенке в ожидании «ответной реакции печени». При значительном накоплении жидкости в брюшной полости печень, будучи фиксирована с диафрагмой, находится как бы на плаву в виде льдины. При толчке, если край печени находится напротив пальцев пальпирующей руки, печень отходит кзади, а затем возвращается и ударяет передним краем в кончики пальцев.
Уменьшенную в размерах печень при ее сморщивании не удается прощупать, так как она скрыта за реберным краем, но при перкуссии ее можно обнаружить по уменьшению высоты печеночной тупости.
При пальпации печени необходимо обращать внимание и на ее болезненность в момент ощупывания. Болезненность печени при пальпации чаще всего наблюдается при застое в ней крови, появлении воспалительных изменений в печени, во внутри- или внепеченочных желчных ходах, при приступах желчнокаменной болезни, а также при поражении нервных окончаний неопластическим или перивисцеральным процессом.
Она болезненная также при хроническом гепатите с выраженной активностью, макронодулярном, билиарном циррозе печени, при сифилитическом поражении и эхинококкозе. В меньшей степени отмечается болезненность при ощупывании печени у больных хроническим гепатитом с минимальной активностью и микронодулярным циррозом печени.
Пальпация желчного пузыря
Положение больного при пальпации желчного пузыря такое же, как и при пальпации печени. «Зона проекции» желчного пузыря находится на передней брюшной стенке, на месте пересечения наружного края правой прямой мышцы живота с правой реберной дугой (так называемая пузырная точка). Пальпаторное исследование желчного пузыря проводится с использованием дыхательных движений большим пальцем правой руки, который располагают мякотью по направлению вглубь правого подреберья. Установку большого пальца правой руки в пузырной точке под реберной дугой производят во время выдоха. Затем больного просят произвести глубокий вдох, и в этот момент печень опускается, а желчный пузырь соприкасается с пальпирующим пальцем. Пальпация одним большим пальцем предложена Гленаром, но подобную пальпацию можно производить одновременно двумя «большими» пальцами, верхушки которых расположены рядом друг с другом.
К числу нестандартных методов пальпации желчного пузыря относится ощупывание последнего в положении больного на левом боку, когда врач располагается за спиной пациента, погружая полусогнутые пальцы правой руки вглубь правого подреберья. При этом тыльная часть кисти находится на нижней части грудной клетки, а кончики пальцев рук – на правом подреберье (Chiray). Если желчный пузырь не прощупавается при классическом положении больного на спине и в не совсем стандартном положении на левом боку, то можно попытаться прощупать его у больного в стоячем положении с легким наклоном туловища вперед, когда исследующее лицо становится за спиной больного и погружает полусогнутые пальцы правой руки под реберную дугу (Glouzal).
При глубокой пальпации печени ниже края последней иногда определяется увеличенный желчный пузырь грушевидной формы, эластической консистенции с довольно значительной маятникообразной смещаемостью по отношению к оси исследуемого органа. Это может быть при раке головки поджелудочной железы (симптом Курвуазье), водянке желчного пузыря при закупорке последнего камнем или выраженной гипотонической дискинезии желчного пузыря.
Аускультация печени
Выслушивание печени производится в зоне ее абсолютной тупости. При местном перитоните, посттравматическом перигепатите в этой зоне иногда выслушивается шум трения брюшины.
Перкуссия селезенки
Для определения места расположения селезенки и ее размеров (поперечного и продольного) перкуторно находят четыре точки: 3 – верхняя, 4 – нижняя, 1 – передняя и 2 – задняя.
Точка 3 определяется путем перкуссии с 3-4 межреберья по средней подмышечной линии слева сверху вниз, идя от ясного легочного звука (по межреберьям) к тупому.
У здорового человека верхняя граница селезенки (3-я точка) располагается по нижнему краю ІХ ребра, нижняя (4-я точка) – по нижнему краю ХІ ребра. Место расположения последней определяют тихой перкуссией так же по средней подмышечной линии слева, но идя снизу вверх от гребня подвздошной кости до появления тупого звука.
Расстояние между 3-й и 4-й точками – это поперечник селезенки, он равен 4-6 см.
Далее определяют переднюю границу селезенку (1-я точка) для чего палец – плессиметр располагают перпендикулярно Х ребру (на передней брюшной стенке на середине расстояния между пупком и левой реберной дугой). Направление перкуссии от пупка к Х ребру и далее по нему до появления тупого звука. В норме 1-я точка располагается на 2см кнаружи от передней подмышечной линии. Для определения 2-й точки палец-плессиметр располагается также перпендикулярно Х ребру в «районе» лопаточной линии.
Перкуссия производится по Х ребру в направлении к селезенке до появления тупого звука. У здорового человека 2-я точка располагается по задней подмышечной линии, а расстояние между 1-й и 2-й точками (длинник селезенки) составляет 6-8см.
Пальпация селезенки
Принцип пальпации селезенки аналогичен пальпаторному исследованию печени. Исследование начинают проводить в положении больного на спине, а потом обязательно проводят в положении на правом боку.
Больной должен лежать на правом боку с несколько согнутой в коленом и тазобедренном суставах левой ногой и согнутой в локтевом суставе левой рукой. Врач сидит на стуле справа у постели больного, лицом к нему.
Кисть левой руки плашмя укладывается на нижнюю часть грудной клетки на левую реберную дугу и слегка сдавливает эту зону, чтобы ограничить движение грудной клетки в стороны во время вдоха и усилить движение вниз диафрагмы и селезенки.
Концевые фаланги 2-5 пальцев правой руки располагают параллельно переднему краю селезенки на 3 см ниже его месторасположения, найденного при перкуссии.
Второй и третий моменты пальпации – образование кожной складки и «карманов»: во время выдоха, когда расслабляется передняя брюшная стенка, кончики пальцев пальпирующей руки оттягивают кожу по направлению к пупку (образование кожной складки), а затем их погружают вглубь живота по направлению к левому подреберью (образование кармана).
Четвертый момент – ощупывание селезенки: по завершению образования «кармана», которое осуществляется в конце выдоха, больного просят произвести глубокий вдох. Левая рука в это время слегка надавливает на нижнюю часть грудной клетки и левую реберную дугу, а пальцы пальпирующей руки несколько расправляются и делают небольшое встречное движение по направлению к селезенке. Если селезенка увеличена, то она попадает в карман и дает определенное тактильное ощущение. В случае пальпации селезенки отмечают ее локализацию (в сантиметрах от края реберной дуги), консистенцию, форму и болезненность.
У здорового человека селезенка недоступна пальпации, поскольку передний ее край находится на 3-4 см выше реберной дуги, но, если селезенка пальпируется даже у края реберной дуги, она уже увеличена в 1,5 раза.
Увеличение селезенки (спленомегалия) наблюдается при гепатитах, циррозе печени, холангитах, тифах, малярии, лейкозах, гемолитической анемии, тромбозе селезеночной вены и др. При острых инфекционных заболеваниях, например, брюшном тифе, или остром застое крови в селезенке она сохраняет свою мягкую консистенцию, а при хронических заболеваниях с вовлечением ее в патологический процесс – становится плотной.
Аускультация селезенки
Выслушивание селезенки производится над зоной ее проекции, определяемой при помощи перкуссии. При этом в некоторых случаях над областью селезенки можно выслушать шум трения брюшины, появляющийся при местном ее воспалении у больных инфарктом селезенки вследствие тромбоэмболических поражений ее сосудов.
Основные клинические синдромы при заболеваниях печени и гепатобилиарной зоны: синдром желтухи: паренхиматозной (печеночной), механической (подпеченочной), гемолитической (надпеченочной);
Синдром желтухи: паренхиматозной, механической и гемолитической
Желтуха - клинический синдром, характеризующийся желтушным окрашиванием кожи и видимых слизистых оболочек, обусловленный накоплением в тканях и крови билирубина.
Физиология билирубина
Эритроциты живут приблизительно 120 дней, а затем разрушаются в печени, селезёнке и костном мозге, при этом разрушается и гемоглобин. Распад гемоглобина протекает в клетках макрофагов, в частности, в звёздчатых ретикулоэндотелиоцитах, а также в гистиоцитах соединительной ткани любого органа по следующей схеме.
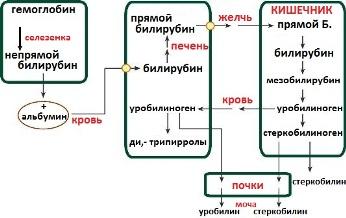
Образующийся при распаде гемоглобина билирубин поступает в кровь и связывается альбуминами плазмы — это непрямой билирубин.
Попадая в печень, билирубин ковалентно связывается с 2 молекулами УДФ-глюкуроновой кислоты, образуя диглюкуронид билирубина, который называется связанным (прямым) билирубином.
Прямой и небольшая часть непрямого билирубина вместе с желчью поступают в тонкий кишечник, где от прямого билирубина отщепляется УДФ-глюкуроновая кислота и при этом образуется мезобилирубин.
В конечных отделах тонкого кишечника под воздействием микроорганизмов восстанавливается в уробилиноген. Большая часть уробилиногена поступает в толстый кишечник. Уробилиноген в толстом кишечнике восстанавливается в стеркобилиноген. 80 % стеркобилиногена выделяется с калом и под влиянием кислорода воздуха окисляется в стеркобилин, придающий характерную окраску стулу. Меньшая часть стеркобилиногена всасывается по нижней и средней геморроидальным венам и попадает в большой круг кровообращения, поступает в почки, которыми и выделяется. Под влиянием кислорода воздуха стеркобилиноген мочи также окисляется до стеркобилина.
Отличия коньюгированного и неконьюгированного
|
Свойства |
Неконъюгированный билирубин |
Конъюгированныйбилирубин |
|
В воде |
Не растворим |
Растворим |
|
В липидах |
Хорошо растворим |
Не растворим |
|
Белок |
Не содержит (свободный) |
Содержит (связанный) |
|
Реакция с диазо-реактивом |
Непрямая |
Прямая |
|
Содержание в плазме |
17 – 24 мкмоль/л |
0,7 – 1,7 мкмоль/л |
|
В моче |
Не появляется |
Появляется |
|
С глюкуроновой кислотой |
Не соединяется |
Соединяется |
|
Токсичность |
Токсичен, нейротоксичность |
Не токсичен |
Классификация желтух
1. Надпеченочные (гемолитические) – за счет чрезмерного разрушения эритроцитов и повышенной выработки билирубина
2. Печеночные (паренхиматозные, гепатоцеллюлярные) - нарушение улавливания клетками печени билирубина и связывания его с глюкуроновой кислотой
А. премикросомальные;
Б. микросомальные;
В. постмикросомальные.
3. Подпеченочные (механические, обтурационные) – за счет наличия препятствия к выделению билирубина с желчью в кишечник и обратного всасывания связанного билирубина в кровь.
Дифференциальная диагностика желтух должна основываться на данных анамнеза заболевания, особенностях клиники, данных лабораторных и инструментальных методов исследования.
Все индикаторы желтух можно подразделить на три группы:
-
Индикаторы холестатического синдрома: щелочная фосфатаза, 5-нуклеотидаза, γ-глютамилтрансфераза, желчные кислоты, холестерин, β-липопротеиды, прямой билирубин
-
Индикаторы цитолитического синдрома (повреждение гепатоцитов) – АЛТ, АСТ, соотношение АСТ/АЛТ < 1,33.
-
Индикаторы мезенхимально-воспалительного синдрома – тимоловая проба.
Нормальные показатели этих индикаторов
|
ПОКАЗАТЕЛИ |
НОРМА |
|
Билирубин общий |
5 – 17 мкмоль/л |
|
Билирубин связанный (прямой) |
< 10 – 15 % от общего |
|
Щелочная фосфатаза |
35 – 130 МЕ/л |
|
АсАТ |
5 – 40 МЕ/л |
|
АлАТ |
5 – 35 МЕ/л |
|
ГГТ (γ-глютамилтрансфераза) |
10 – 48 МЕ/л |
|
Холестерин |
1,8 – 4,9 ммоль/л |
|
Альбумин |
35 – 50 г/л |
|
γ-глобулин |
5 -15 г/л |
|
Протромбиновая время |
12 -16 сек |
|
ПТИ |
> 80% |
Щелочная фосфатаза – это фермент, участвующий в реакциях обмена фосфорной кислоты. Присутствует во всех органах человека, высокая активность определяется в печени, остеобластах, плаценте и кишечном эпителии. Каждая из этих тканей содержит специфичные изоферменты щелочной фосфатазы. Активность фермента повышается при механической желтухе и холестазе, незначительно повышается при первичном циррозе и новообразованиях печени, когда они протекают без желтухи
γ-глютамилтрансфераза - то очень распространенный в тканях человеческого организма микросомальный фермент. Рост активность гамма-глютамилтрансферазы плазмы является чувствительным показателем патологии печени. Наивысшая активность наблюдается при непроходимости желчных протоков, но заметное повышение активности бывает также при остром паренхиматозном поражении, вызванном любой причиной.
Цитоплазменне ферменты АЛТ и АСТ находятся в цитоплазме и митохондриях и являются двумя самыми важными аминотрансферазами. Нормальная плазма характеризуется низкой активностью обеих ферментов. Никакой фермент не является специфическим для печени, но аланин- аминотрансфераза встречается в печени в намного высших концентрациях, чем в других органах, поэтому повышенная активность аланин-аминотрансферазы сыворотки специфичнее отображает патологию печени.
Определение уровней холестерина, общего белка и его фракций, позволяет судить о синтетической функции печени. А значительное повышение уровня у-глобулина характерно для хронического гепатита и цирроза печени.
Надпеченочные (гемолитические) желтухи. Желтухи этой группы развиваются в результате повышенной продукции билирубина и недостаточности функции захвата его печенью.
Основное звено патогенеза - усиленный распад эритроцитов (гемолиз).
Патология при этих желтухах лежит в основном вне печени.
Гемолиз бывает:
-
внутрисосудистым, когда эритроциты лизируются в крови . Может возникнуть вследствие механического разрушения эритроцитов при травмировании в малых кровеносных сосудах (маршевая гемоглобинурия), турбулентном кровяном потоке (дисфункция протезированных клапанов сердца), при прохождении через депозиты фибрина в артериолах (тромботическая тромбоцитопеническая пурпура, гемолитико-уремический синдром, ДВС-синдром), в результате несовместимости эритроцитов по системе АВ0, резус или какой-либо другой системе (острая посттрансфузионная реакция), под влиянием комплемента (пароксизмальная ночная гемоглобинурия, пароксизмальная холодовая гемоглобинурия), вследствие прямого токсического воздействия (яд змеи кобры, инфекции), при тепловом ударе.
-
внесосудистым - эритроциты подвергаются деструкции и перевариваются системой макрофагов.
Внесосудистый гемолиз осуществляется преимущественно в селезенке и печени. Селезенка способна захватывать и разрушать малоизмененные эритроциты, печень различает лишь эритроциты с большими нарушениями, однако поскольку ток крови к печени примерно в 7 раз больше, чем к селезенке, печень может играть существенную роль в гемолизе.
В результате усиленного распада эритроцитов образуется большое количество свободного билирубина, который печень не в состоянии захватить и не в состоянии связать весь этот билирубин с глюкуроновой кислотой. Поэтому в крови и тканях накапливается непрямой билирубин.
Так как через печень идет повышенный поток непрямого билирубина, то прямого билирубина образуется значительно больше.
Для решения вопроса о надпеченочном характере желтухи используют комплекс клинических и лабораторных данных
-
Желтушность кожи и склер умеренная, кожа, как правило, бледная
-
Печень и селезенка могут быть увеличенными, но функция печени существенно не нарушена.
-
В общем анализе крови:
- анемия.
- увеличение числа ретикулоцитов. Ретикулоцитоз отражает активацию костномозговой продукции эритроцитов в ответ на их разрушение на периферии.
- ускоренный выброс из костного мозга недозрелых эритроцитов, содержащих РНК, обуславливает феномен полихроматофилии
-
Биохимический анализ крови:
- уровень общего билирубина в сыворотке крови повышен;
- уровень непрямого билирубина повышен, уровень его повышения зависит от активности гемолиза и способности гепатоцитов к образованию прямого билирубина и его экскреции.