Материал: Роль медсестры в лечении больных туберкулезом в сочетании с ВИЧ-инфекцией
Роль медсестры в лечении больных туберкулезом в сочетании с ВИЧ-инфекцией
Введение
По мнению ВОЗ, ВИЧ-инфекция является основной
причиной неблагополучия с туберкулезом на планете. В России в 2014 г.
ВИЧ-инфекция в сочетании с туберкулезом была зарегистрирована у 12,7% больных,
состоящих на учете в противотуберкулезных организациях (ПТО) системы Минздрава
России, в 2013 г. - у 10,7%. На каждых 100 состоящих на учете больных
туберкулезом приходится более 13 больных с сочетанной инфекцией «туберкулез +
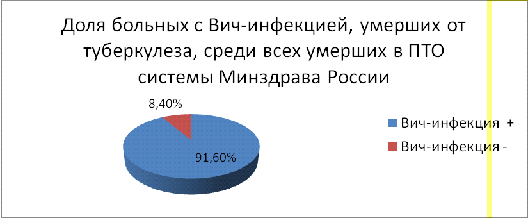
ВИЧ». В 2014 г. от туберкулеза умерли 929 больных туберкулезом с сочетанной инфекцией
из числа состоявших на учете в ПТО. Летальность больных туберкулезом с
ВИЧ-инфекцией от туберкулеза, состоящих на учете в ПТО, составляет 3,6% (рис.
5). Летальность больных туберкулезом от туберкулеза, у которых ВИЧ-инфекция не
диагностировна, равна 5,8%. Таким образом, летальность от туберкулеза больных
туберкулезом с ВИЧ-инфекцией в 2014 г. была в 1,6 раза меньше, чем больных
туберкулезом без ВИЧ-инфекции. Среди всех больных туберкулезом, умерших от
туберкулеза, состоявших на учете в ПТО, 8,4% приходится на долю больных с
сочетанной патологией туберкулеза и ВИЧ-инфекции. Следовательно, показатель
летальности больных туберкулезом от туберкулеза определяется в основном
летальностью больных туберкулезом без ВИЧ-инфекции.
Особенности течения туберкулеза у больных
ВИЧ-инфекцией
Клиническая картина и течение туберкулеза у больных ВИЧ-инфекцией зависят от стадии ВИЧ-инфекции и определяются глубиной Т-клеточного иммунодефицита.
На ранних стадиях ВИЧ-инфекции (стадии 2, 3, 4А) при отсутствии выраженного иммунодефицита туберкулез протекает без особенностей. Эффективность его лечения в этот период существенно не отличается от таковой у неинфицированных ВИЧ лиц.
Заболевание туберкулезом регистрируется у больных на ранних стадиях ВИЧ-инфекции чаще, чем среди всей популяции, главным образом, из-за того, что около 90 %, из числа заразившихся ВИЧ, составляют лица из группы высокого риска заболевания туберкулезом, среди которых заболеваемость туберкулезом и без ВИЧ-инфекции высокая (больные наркоманией, часто ведущие асоциальный образ жизни, и нередко помещаемые в исправительно-трудовые учреждения).
Изменения в течение туберкулеза у больных ВИЧ-инфекцией начинают появляться в периоды значительного снижения иммунного статуса и находятся в прямой зависимости от степени его угнетения.
В стадии первичных проявлений, протекающей в форме острой инфекции, когда имеет место снижение иммунного статуса (стадия 2В), у лиц уже больных туберкулезом может происходить его обострение, но диагностика и лечение туберкулеза в этот период, как правило, не вызывают особых сложностей, по сравнению с таковым у неинфицированных ВИЧ. В случаях выраженного иммунодефицита (CD4 < 0,2 х 109/л) у лиц, уже больных туберкулезом, может происходить диссеминация процесса, что в свою очередь нередко приводит к генерализации туберкулеза и даже смертельному исходу.
Наиболее часто наблюдается такая картина у больных фиброзно-кавернозным туберкулезом, употреблявших наркотики и ведущих асоциальный образ жизни. Эти больные, как правило, поступают в тяжелом состоянии из дома, с вокзала и пр. на госпитализацию сразу в противотуберкулезное учреждение или в общую лечебную сеть, откуда в связи с туберкулезом переводятся в противотуберкулезное учреждение, в котором у них и выявляют ВИЧ-инфекцию.
У больных туберкулезом, сочетанным с ВИЧ-инфекцией, нередко развитие диссеминированного туберкулеза расценивают как проявление поздних стадий ВИЧ-инфекции (стадии 4Б, 4В и 5), в связи с чем, им необоснованно назначают соответствующее поздним стадиям ВИЧ-инфекции лечение и диспансерное наблюдение.
У больных, перенесших обострение туберкулеза в стадии первичных проявлений, после транзиторного снижения иммунного статуса происходит его восстановление, обычная терапия эффективна. После завершения основного курса лечения туберкулеза у этих больных нередко еще многие годы общее состояние остается удовлетворительным, рецидивы туберкулеза не регистрируются, иммунный статус не претерпевает значительных нарушений.
На стадиях ВИЧ-инфекции 3 и 4А на фоне развивающегося иммунодефицита возникновение туберкулезного процесса чаще связано со снижающимся иммунным статусом, но существенных изменений в течение туберкулеза в этот период также не регистрируется, в частности клинико-рентгенологическая и морфологическая картины, эффективность лечения принципиально не отличаются от таковой у не инфицированных ВИЧ.
У больных ВИЧ-инфекцией со стадией 4Б на фоне более глубокого поражения иммунной системы начинает развиваться синдром приобретенного иммунодефицита. В структуре туберкулеза в этот период исчезают формы с преимущественно продуктивными процессами. Туберкулезный процесс в легких становится более распространенным, а при морфологическом исследовании начинают все чаще регистрировать ареактивную картину.
Но наибольшие клинико-морфологические изменения появляются в 4В и 5 стадиях.
На поздних стадиях ВИЧ-инфекции (стадии 4Б, 4В и 5) в структуре форм туберкулеза преобладают диссеминированные процессы и туберкулез внутригрудных лимфатических узлов, у каждого третьего больного в этот период имеет место генерализация туберкулезного процесса. При этом в среднем поражались 6 органов, чаще это легкие, селезенка, печень, почки, лимфатические узлы, мозговые оболочки и мозговое вещество.
Полости распада на поздних стадиях ВИЧ-инфекции имеют место только 20-36 % случаев, что связано с резким снижением экссудативно-пролиферативных процессов на фоне тяжелого иммунодефицита, что, в свою очередь, приводит к бы строй диссеминации туберкулезного процесса.
Диссеминированный туберкулез часто проявляется появлением по всем ЛМ точным полям мелких полиморфных или мономорфных очагов средней интенспи пост, и ряде случаев яркая клиническая картина опережает на 4-14 недель поянлг иие диессмииации.
Среди клинических проявлений преобладают явления выраженной интоксикации, мучительный кашель, не приносящий облегчения, скудная вязкая мокроте трети из них обнаруживают кахексию.
Особую сложность представляют случаи, в которых диссеминация в легких вообще рентгенологически не регистрируется. При этом на рентгенограмме 0ГК определяется туберкулез внутригрудных лимфатических узлов. Жалобы на кашель отсутствуют.
Пациенты, до выявления туберкулеза (в том числе и посмертно), на протяжении нескольких месяцев жалуются только на периодические подъемы температур!, до 39° С и выше, резкую потливость и слабость.
Туберкулиновые пробы на поздних стадиях ВИЧ-инфекции являются неинформативными. У больных туберкулезом (по литературным данным) на ранних стадиях ВИЧ-инфекции они являются положительными в 75,1 % случаев, а часом, их выявления значимо не отличается от таковой у больных туберкулезом без ВИЧ инфекции, то на поздних - пробы оказываются положительными только в 6,7 91 случаев.
У многих больных (по литературным данным) имеют место другие вторичные заболевания: кандидозный стоматит (30 %), кандидоз висцеральный (9-14 %), герпес рецидивирующий (11,4 %), манифестная цитомегаловирусная инфекция (11,4-18,2 %), энцефалопатия, обусловленная ВИЧ (11 %), саркома Капоши (7-15,2 %), токсоплазмоз головного мозга (9,1 %), в отдельных случаях регистрируют пневмоцистоз, криптококкоз, аспергиллез.
Лечение туберкулеза на поздних стадиях ВИЧ-инфекции может быть эффективным только в 23,5 % случаев (по литературным данным). Его результат и ЭТИ период зависит во многих случаях от своевременности выявления туберкулеза назначения адекватной терапии.
У большинства больных атипичная клиническая картина или отсутствие изменений на рентгенограммах легких, абациллярность мокроты и анергия на туберкулин, а также наличие других вторичных заболеваний, поражавших легкие (саркомы Капоши. цитомегаловирусной инфекции, пневмоцистной пневмонии и др.), существенно затрудняет своевременную диагностику туберкулеза.
В случаях, когда туберкулез не был своевременно диагностирован из-за сложности его распознавания на фоне тяжелого иммунодефицита, происходит генерализация процесса и лечение неэффективно.
Причиной смерти у лиц, имевших активный туберкулезный процесс на поздних стадиях ВИЧ-инфекции, в подавляющем большинстве случаев является гематогенная диссеминация туберкулеза с легочными и внелегочными локализациями, тогда как у больных туберкулезом без ВИЧ-инфекции смерть наступает преимущественно от осложнений фиброзно-кавернозного туберкулеза. Сочетанное развитие туберкулеза и других вторичных заболеваний (токсоплазмоз, цитомегаловирусная инфекция, саркома Капоши) служат причиной смерти в 13,3-40 % случаев.
Диагностика туберкулёза у ВИЧ - положительных
пациентов
Для больных с сочетанием ВИЧ-инфекции и туберкулеза характерна атипичность рентгенологических проявлений:
долевые инфильтраты выражены слабо, нечетко,
процесс локализуется нередко в атипичных для туберкулеза местах,
диссеминация проявляется лишь усилением легочного рисунка,
каверны образуются реже.
Существенное значение для диагностики и дальнейшего лечения ВИЧ-инфекции имеют место вирусная нагрузка (ВН) и количество клеток СД-4.
Измерение ВН методом RT-PCR должно осуществляться при первичной диагностике ВИЧ, а при отсутствии антиретровирусной терапии (АРВТ) - каждые 3-4 месяца.
ВН используется для диагностики ВИЧ-инфекции, решения вопроса о начале или отсрочке, о продолжении или изменении АРВТ. Следует помнить, что присоединение туберкулеза к ВИЧ-инфекции может вызывать повышение ВН в первые 2-4 недели; исследование ВН в этот период проводить не следует. Количество СД-4 определяется при первичной диагностике, а затем каждые 3-6 месяцев. Существенно уменьшается количество хелперов более чем на 30% от нормального абсолютного количества клеток и/или на 3% от относительного показателя.
Пациенты с количеством СД-4<350/мкл или
ВН<5000 (RT-PCR) копий на 1 мл плазмы нуждаются в АРВТ.
Лечение
Лечение больных туберкулезом в сочетании с ВИЧ-инфекцией осуществляется 4-5 антимикобактериальными препаратами в субмаксимальных дозах, интенсивный режим химиотерапии при этом удлиняется в 2-3 раза. Имеются сообщения о низкой эффективности фторхинолонов в лечении страдающих туберкулезом при СПИДе.
Эффективность лечения туберкулеза у ВИЧ-положительных при СД-4>500/мкл и ВН >30000 (RT-PCR) копий на 1 мл и ВИЧ-отрицательных пациентов существенно не отличается; отличие обусловлено не ВИЧ-инфицированием, а контингентом больных.
Что касается эффективности лечении туберкулеза при СПИДе, то она очень низкая:
благоприятное течение - 20-25%,
смертность - 50-67,7%,
когда к туберкулезу присоединяется СПИД, продолжительность жизни больных от момента выявления этого факта составляет в среднем 485 дней; при одновременном выявлении обоих заболеваний - 669 дней; при присоединении туберкулеза у больных СПИДом - в среднем 820 дней.
По данным российских ученых, продолжительность оставшейся жизни таких больных в 2 раза меньше по сравнению с приведенными выше данными.
Неэффективность лечения больных туберкулезом и СПИДом обусловлена:
несвоевременным и поздним выявлением туберкулеза и ВИЧ-инфекции,
прогрессирующим их течение на фоне иммунодефицита,
наличием тяжелых сопутствующих заболеваний,
резистентностью микобактерий к антимикобактериальным препаратам,
отсутствием АРВТ,
неадекватным поведением больных,
несвоевременным и неполным определением ВН и клеток СД-4.
Кроме того, сегодня не решены вопросы, связанные
с организацией места и обеспечения условий для лечения больных с сочетанной
патологией.
Профилактика туберкулеза при ВИЧ-инфекции
Для выделения лиц с высоким риском заболевания туберкулёзом на фоне ВИЧ-инфекции проводят следующие мероприятия:
всех впервые выявленных больных с ВИЧ-инфекцией обязательно осматривает фтизиатр, отмечая в амбулаторной карте подробный анамнез в отношении повышенного риска заболевания туберкулёзом. Больного информируют о туберкулёзе и мерах его профилактики и рекомендуют ему при появлении симптомов, характерных для туберкулёза, немедленно явиться к фтизиатру для внепланового осмотра и обследования:
сразу при взятии на учёт и далее 1-2 раза в год (в зависимости от степени риска заболевания туберкулёзом и стадии ВИЧ-инфекции проводят лучевую диагностику органов грудной полости (создают рентгенологический архив на больного);
при постановке пациентов на учёт по поводу ВИЧ-инфекции проводят туберкулиновую пробу (2 ТЕ), а затем в период динамического наблюдения её ставят 1-2 раза в год (в зависимости от степени риска заболевания туберкулёзом и стадии ВИЧ-инфекции с регистрацией результатов в карте диспансерного наблюдения.
Первичная профилактика проводится ежегодно двумя противотуберкулезными препаратами - изониазидом и рифампицином (этамбутолом) на протяжении 6 месяцев в году. Вакцинация БЦЖ при ВИЧ-инфекции противопоказана.
Вторичная профилактика предусматривает:
информирование о туберкулезе и мероприятиях по его профилактике среди ВИЧ-инфицированных, больных СПИДом и их родственников,
своевременное выявление туберкулеза (ежегодное рентгенологическое обследование ВИЧ-инфицированных и больных СПИДом),
исследование мокроты на МБТ (современными методами).
Третичная профилактика заключается в
предупреждении прогрессирования и осложнений заболевания и в создании системы
психологической и социальной адаптации больных.
Роль медицинской сестры в лечении больных туберкулезом легких в сочетании с ВИЧ инфекцией
медсестра туберкулез инфекция
Пациенты с туберкулезом при ВИЧ инфекции - это особые пациенты. Это не только больные, требующие медицинской помощи, но и инфекционные объекты, представляющие опасность для своего окружения. В связи с этим и поход должен быть двоякий: как к пациенту лечебного учреждения и как к объекту, требующему проведения противоэпидемических мероприятий.
Сейчас очень актуальны этические принципы, принятые в 1960-е г. прошлого века Международным кодексом медицинской этики. Согласно им медработник, во-первых, должен быть максимально подготовленным в профессиональном плане, во-вторых, обязан в любом случае принимать в расчет благо пациента, а не собственную материальную или иную выгоду.
Все, что должны делать врач или медсестра, - соблюдать в обращении с пациентами необходимые этические принципы. Взаимное доверие медработника и пациента - это путь к максимально быстрому выздоровлению больного.
Больной человек сильно меняется по сравнению с тем, каким он был до болезни, а госпитализация - это дополнительный стресс. Человек оказывается вдали от дома, семьи, работы, привычного режима дня и питания, что не может не вызвать внутреннего эмоционального напряжения. Если пациента ожидает операция или он только перенес ее, это также дополнительный раздражитель. Кроме того, и сама болезнь оказывает огромное влияние на психику человека, что может проявляться совершенно по-разному.
За больными туберкулезом при ВИЧ инфекции следует регулярно наблюдать, чтобы убедиться, что:
Пациент не прерывает лечение;
Быстро выявлены все тяжелые побочные эффекты лечения;