Материал: Патан Серов учебник
лимфатических сосудов, наличием бронхоэктазов и очагов нагноения. Каждое обострение сопровождается появлением свежих очагов воспаления, увеличением размеров очагов поражения, усилением склеротических изменений, приводящих к пневмофиброзу с деформацией легочной ткани, обструктивной эмфиземе, редукции капиллярного русла не только в очаге поражения, но и далеко за его пределами.
Интерстициальные болезни легких
Среди них основное значение имеет фиброзирующий (фиброзный) альвеолит - гетерогенная группа болезней легких, характеризующаяся первичным воспалительным процессом в межальвеолярном легочном интерстиции - пневмонитом - с развитием двустороннего диффузного пневмофиброза.
Классификация. Выделяют три нозологические формы фиброзирующего альвеолита: 1) идиопатический фиброзирующий альвеолит, острые формы которого называют болезнью Хаммена-Рича; 2) экзогенный аллергический альвеолит; 3) токсический фиброзирующий альвеолит. Фиброзирующий альвеолит, служащий проявлением других заболеваний, прежде всего системных заболеваний соединительной ткани (ревматических болезней) и вирусного хронического активного гепатита, называют синдромом Хаммена-Рича.
Идиопатический фиброзирующий альвеолит составляет 40-60% всех диффузных фиброзов легких. Преобладают его хронические формы; болезнь Хаммена-Рича встречается значительно реже. Экзогенный аллергический альвеолит широко распространен среди лиц, занятых в сельском хозяйстве («легкое фермера»), птицеводстве («легкое птицевода») и животноводстве, а также текстильной и фармацевтической промышленности. Токсический фиброзирующий альвеолит участился у лиц, контактирующих с гербицидами, минеральными удобрениями, находящихся на лечении в онкологических и гематологических стационарах.
436
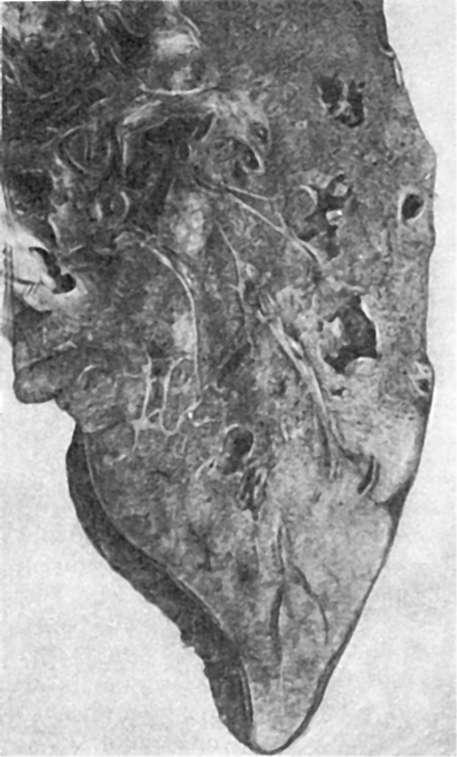
Рис. 189. Хроническая
Этиология. Причина возникновения идиопатического фиброзирующего альвеолита не установлена, предполагается вирусная его природа. Среди этиологических факторов экзогенного аллергического альвеолита велико значение ряда бактерий и грибов, пыли, содержащей антигены животного и растительного происхождения, медикаментозных препаратов. Развитие токсического фиброзирующего альвеолита связано главным образом с воздействием лекарственных средств, обладающих токсическим пневмотропным действием
437
(алкилирующие цитостатические и иммуносупрессивные препараты, противоопухолевые антибиотики, противодиабетические препараты и др.).
Патогенез. Основное значение в патогенезе фиброзирующего альвеолита имеют иммунопатологические процессы. Они представлены иммунокомплексным повреждением капилляров межальвеолярных перегородок и стромы легких, к которому присоединяется клеточный иммунный цитолиз (см. Иммунопатологические процессы). При идиопатическом фиброзирующем альвеолите в повреждении легочного интерстиция не исключают значения аутоиммунизации и наследственной несостоятельности коллагена стромы легких. При токсическом фиброзирующем альвеолите иммунопатологический механизм повреждения может сочетаться с токсическим (непосредственное пневмотропное действие патогенного фактора).
Патологическая анатомия. На основании изучения биоптатов легких установлены три стадии морфологических изменений легких при фиброзирующем альвеолите (пневмоните): 1) альвеолит (диффузный, или гранулематозный); 2) дезорганизация альвеолярных структур и пневмофиброз; 3) формирование сотового легкого.
В стадию альвеолита, которая может существовать длительное время, происходит нарастающая диффузная инфильтрация интерстиция альвеол, альвеолярных ходов, стенок респираторных и терминальных бронхиол нейтрофилами, лимфоцитами, макрофагами, плазматическими клетками. В таких случаях говорят о диффузном альвеолите (рис. 190). Нередко процесс принимает не диффузный, а очаговый гранулематозный характер. Образуются макрофагальные гранулемы как в интерстиции, как и в стенке сосудов. Тогда говорят огранулематозном альвеолите. Клеточная инфильтрация ведет к утолщению альвеолярного интерстиция, сдавлению капилляров, гипоксии.
Стадия дезорганизации альвеолярных структур и пневмофиброза, как следует из ее названия, характеризуется глубоким повреждением альвеолярных структур - разрушением эндотелиальных и эпителиальных мембран, эластических волокон, а также усилением клеточной инфильтрации альвеолярного интерстиция, которая распространяется за его пределы и поражает сосуды и периваскулярную ткань. В интерстиции альвеол усиливается образование коллагеновых волокон, развивается диффузный пневмофиброз.
В стадии формирования сотового легкого развиваются альвеолярнокапиллярный блок и панацинарная эмфизема, бронхиолоэктазы, на ме-
438
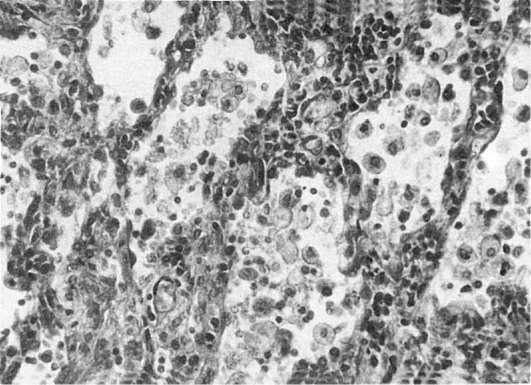
Рис.
190. Фиброзирующий альвеолит
сте альвеол появляются кисты с фиброзно-измененными стенками. Как правило, развивается гипертензия в малом круге кровообращения. Гипертрофия правого сердца, которая появляется еще во второй стадии, усиливается, в финале развивается сердечно-легочная недостаточность.
Пневмофиброз
Пневмофиброз - сборное понятие, обозначающее разрастание в легком соединительной ткани. Пневмофиброз завершает разные процессы в легких. Он развивается в участках карнификации неразрешившейся пневмонии, по ходу оттока лимфы от очагов воспаления, вокруг лимфатических сосудов межлобулярных перегородок, в перибронхиальной и периваскулярной ткани, в исходе пневмонита и т.д.
При пневмофиброзе в связи со склерозом сосудов, редукцией капиллярного русла появляется гипоксия легочной ткани. Она активирует коллагенообразовательную функцию фибробластов, что еще более способствует развитию пневмофиброза и затрудняет кровообращение в малом круге. Развивается гипертрофия правого желудочка сердца (легочное серд- це), которая может завершиться сердечной декомпенсацией.
При прогрессировании пневмофиброза, обострениях бронхита, развитии обструктивной очаговой или диффузной эмфиземы постепенно происходят перестройка легочной ткани (изменение структуры ацинуса, образование псевдожелезистых структур, склероз стенок бронхиол и сосудов, редукция капилляров),деформация ее с образованием кистевидных расширений альвеол и фиброзных полей на месте разрушенной ткани.
439
При наличии фиброза, эмфиземы, деструкции, репарации, перестройки и деформации легких говорят о пневмоциррозе.
Пневмокониозы
Пневмокониозы - см. Профессиональные болезни и Хронические неспецифические заболевания легких.
Рак легкого
Рак легкого в подавляющем большинстве случаев развивается из эпителия бронхов и очень редко - из альвеолярного эпителия. Поэтому когда говорят о раке легкого, то имеют в виду прежде всего бронхогенный рак легкого; пневмониогенный рак легкого находят не более чем в 1% случаев. Рак легкого с 1981 г. занимает первое место в мире среди злокачественных опухолей как по темпам роста заболеваемости, так и смертности. Заболеваемость и смертность наиболее высоки в экономически развитых странах. Так, в Великобритании, Шотландии и Венгрии в 1985-1986 гг. заболеваемость раком легкого на 1 млн населения составила соответственно 1068, 1158 и 990 человек. В СССР с 1978 г. рак легкого занимает первое место среди злокачественных новообразований у мужчин и второе - у женщин. Заболеваемость находится на среднем уровне, но темпы роста выше средних показателей в мире и составляют 3,1%. Смертность от рака в СССР составила в 1980 г. 25,9%.
Среди больных раком легкого преобладают мужчины, у них он встречается в 4 раза чаще, чем у женщин.
Этиология и патогенез неоднозначны для центрального и периферического рака легкого (см. ниже классификацию рака легкого). В этиологии центрального рака легкого имеют значение прежде всего вдыхаемые канцерогенные вещества, курение сигарет. Среди больных центральным раком легкого до 90% курильщиков. В развитии периферического рака легкого велика роль канцерогенных веществ, проникающих с кровью и лимфой. Определенную роль в развитии рака легкого играют хронические воспалительные процессы, ведущие к развитию пневмосклероза, хронического бронхита, бронхоэктазов, так как на почве этих процессов развиваются гиперплазия, дисплазия и метаплазия эпителия, способствующие развитию рака (предраковые изменения). Морфогенез центрального рака легкого связан с такими предраковыми изменениями эпителия крупных бронхов, как базально-клеточная гиперплазия, дисплазия и плоскоклеточная метаплазия. Морфогенез периферического рака легкого иной. Показано, что эта форма рака возникает в очагах пневмосклероза после перенесенного туберкулеза, пневмонии, инфаркта легкого, вокруг инородных тел («рак в рубце»). В рубце появляется ряд условий, способствующих злокачественной трансформации клеток: депонирование преимущественно экзо- и эндогенных канцерогенов, гипоксия, местная иммуносупрессия, нарушение межклеточных взаимодействий и др. Поэ-
тому в очагах пневмосклероза при периферическом раке обнаруживают более широкий спектр предопухолевых изменений, чем в крупных бронхах: базально-клеточную гиперплазию, плоскоклеточную метаплазию, дисплазию эпителия мелких бронхов, бронхиол и альвеол,
440