Материал: Патан Серов учебник
или 1,5 мес. Могут поражаться слизистая оболочка полости рта, носа, глотки, гортани, трахеи, конъюнктива глаз, наблюдаются кератоконъюнктивит, регионарный лимфаденит. Прогноз благоприятный, однако возможны случаи с присоединением генерализации процесса и летальным исходом.
Ветряная оспа
Ветряная оспа - varicella (уменьшительное от variola - натуральная оспа) - острое инфекционное заболевание детей, характеризующееся пятнисто-везикулярной сыпью на коже и слизистых оболочках. Болеют дети преимущественно дошкольного и раннего школьного возраста. До 2 мес жизни и после 10 лет заболевание встречается редко.
Этиология и патогенез. Возбудителем является ДНК-содержащий вирус, относящийся к группе вирусов герпеса (поксвирус). Элементарные тельца (тельца Араго) имеют коккоподобный вид, размеры 160-120 нм. В культуре ткани и в клетках человека образуются внутриядерные, эозинофильные и базофильные включения.Вирус ветряной оспы идентичен возбудителю опоясывающего лишая, поскольку наблюдаются перекрестное
заражение и иммунизация. Источник заражения - больной человек, передача осуществляется воздушно-капельным путем. В редких случаях
встречается трансплацентарная передача с развитием поздней фетопатии или врожденной ветряной оспы.
Вирус попадает в дыхательные пути, проникает в кровяное русло, где в период инкубации размножается. В силу эктодермотропности вирус сосредотачивается в эпидермисе кожи, а также в эпителии слизистых оболочек. Заболевание протекает легко, длится 2-3 нед, летальность не превышает 0,01-0,05%. Однако при фетальной врожденной и ветряной оспе недоношенных детей, детей с врожденными иммунодефицитными состояниями, наконец, у детей даже старшего школьного возраста с приобретенными иммунодефицитными состояниями, например при заражении вирусом иммунодефицита человека, лейкозе, злокачественных опухолях и др., ветряная оспа может приобрести характер тяжелого страдания с генерализованными поражениями внутренних органов и смертельным исходом.
Патологическая анатомия. Макроскопические изменения кожи начинаются с появления красноватых, слегка приподнятых зудящих пятнышек, в центре которых быстро формируется везикула с прозрачным содержимым. Когда везикула подсыхает, центр ее западает и покрывается буроватой или черноватой корочкой. Везикулы располагаются преимущественно на туловище и волосистой части головы, на лице и конечностях число их скудное. Типично наличие элементов различной давности, что создает пестроту кожных высыпаний. В 40% случаев наблюдаются высыпания на слизистой оболочке рта и гортани. Здесь в силу мацерации образуются эрозии.
Микроскопически процесс образования везикул кожи начинается с баллонной дистрофии шиповатого слоя эпидермиса, здесь же наблюдается возникновение гигантских многоядерных клеток.
766
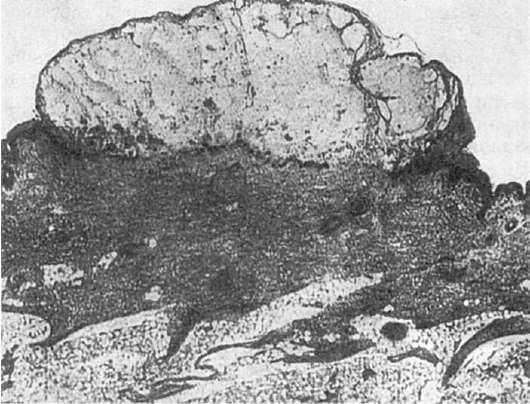
Гибель эпидермиса приводит к формированию мелких полостей, которые, сливаясь, образуют везикулы, заполненные серозной жидкостью. Дно везикулы представлено герминативным слоем эпидермиса, крыша - приподнятым роговым слоем (рис. 313). В дерме наблюдаются отек, умеренная гиперемия. Эрозии слизистых оболочек представляют собой дефект эпителия, соединительная ткань слизистой и подслизистой оболочек отечна, сосуды полнокровны, могут наблюдаться экстравазаты и скудные периваскулярные лимфогистиоцитарные инфильтраты. При ветряной оспе с генерализованными поражениями внутренних органов очаги некроза и эрозии наблюдаются в легких, печени, почках,
селезенке, поджелудочной железе, надпочечниках, в слизистой оболочке пищеварительного, дыхательного и мочеполового трактов. Макроскопически очаги поражения представляют собой мелкие округлые фокусы серовато-желтоватого цвета, окруженные черновато-красным венчиком, просвечивающиеся под капсулой печени, под плеврой легкого и обнаруживающиеся на разрезе - в паренхиме органа. Микроскопически эти фокусы представлены очажками коагуляционного некроза с весьма скудной перифокальной клеточной реакцией, часто окружены зоной кровоизлияний. Вирусные включения обнаруживаются по периферии очагов некроза и в области кожных везикул в клетках с явлениями баллонной дистрофии.
Рис.
313. Ветряная оспа. Образование везикулы в эпидермисе
Осложнения представлены вторичным инфицированием кожных высыпаний, чаще стафилококком. У маленьких детей легко может развиться стафилококковый сепсис.
Смертельный исход зависит от присоединившегося стафилококкового сепсиса или в редких случаях отгенерализованных поражений внутренних органов.
767
Цитомегалия
Цитомегалия (от греч. cytos - клетка, megalos - большой) - вирусная инфекция с преимущественным поражением как паренхимы, так и стромы слюнных желез, при которой в тканях образуются гигантские клетки с характерным внутриядерным включением. Чаще болеют дети моложе 2 лет, у взрослых инфекция протекает латентно.
Этиология и патогенез. Возбудителем является ДНК-содержащий вирус, относящийся к группе вирусов герпеса. В культуре ткани человеческих фибробластов вирус образует типичные внутриядерные включения, он может быть выделен от больного
человека из слюны, мочи, грудного молока, вагинального секрета, спермы, желчи, ликвора и свежей крови. Большинство взрослых имеют в крови антитела против вируса цитомегалии. Диагноз при жизни может быть подтвержден обнаружением цитомегалических клеток в осадке мочи, слюны, ликворе или с помощью серологических реакций. Патогенез точно не установлен. Вирус фиксируется в слюнных железах, чаще в околоушной, где он длительное время может существовать в виде латентной инфекции. При снижении иммунной реактивности или у детей раннего возраста возникают виремия игематогенная генерализация с поражением многих органов, которая проявляется развитием васкулитов и характерными цитомегалическими изменениями эндотелия.
Течение и исход болезни всецело зависят от состояния организма заболевшего. У новорожденных, недоношенных и грудных детей наблюдаются тяжелые генерализованные формы. У детей старше 2 лет генерализованные формы отмечаются только при наличии другого тяжелого заболевания (лейкоз, злокачественная опухоль, сепсис, иммунодефицитные врожденные и приобретенные заболевания). Доказана трансплацентарная передача вируса с развитием эмбриопатии, тяжелой фетопатии у мертворожденных и генерализованной инфекции у новорожденных. В плаценте иногда обнаруживаются цитомегалические изменения.
Патологическая анатомия. Вирус вызывает увеличение размеров клетки до 30-40 мкм и образует округлое плотное крупное внутриядерное включение, сначала эозинофильное, а
затем базофильное. Включение окружено зоной просветления, ядерная оболочка резко очерчена из-за распределения на ней глыбок хроматина и остатков ядрышка. Все вместе создает картину, напоминающую глаз совы.
Различают локализованную и генерализованную формы болезни. При локализованной форме в слюнных железах обнаруживаются цитомегалические изменения в эпителии протоков и ацинусов и лимфогистиоцитарная инфильтрация с последующим склерозом. Чаще поражаются околоушные слюнные железы. При генерализованной форме такой же процесс наблюдается во многих органах - в легких, почках (рис. 314), печени, кишечнике, поджелудочной железе, надпочечниках, тимусе и др. Кроме того, у ослабленных и новорожденных детей в органах могут быть кровоизлияния и некрозы.
768
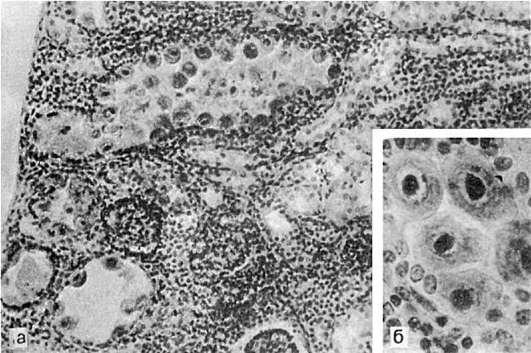
Рис.
314. Генерализованная цитомегалия:
а - цитомегалический метаморфоз клеток почечного эпителия; б - внутриядерные включения
Врожденная генерализованная форма, кроме поражений внутренних органов,
характеризуется, как правило, вовлечением в процесс головного мозга, геморрагической сыпью на коже, гемолитической анемией, тромбоцитопенией, желтухой.
Наблюдается энцефалит с образованием цитомегалических клеток, периваскулярных инфильтратов и очагов кальциноза в субэпендимальных зонах. Очаги кальциноза имеют вид беловато-желтых плотных участков, изменения завершаются гидроцефалией. Заболевание через несколько дней или недель приводит к смерти.
Приобретенная генерализованная форма грудных детей отличается от врожденной отсутствием поражений головного мозга. Наблюдаются формы заболевания с
преимущественным поражением того или иного органа. Наряду с наличием цитомегалических клеток в эпителии бронхов и в альвеолоцитах в легкихразвиваются продуктивный перибронхит и интерстициальная очаговая пневмония, в почках - цитомегалические изменения канальцевого эпителия, в кишечнике - язвенный процесс. Легочная форма часто осложняется пневмоцистной пневмонией, особенно у недоношенных и детей с иммунодефицитами. Течение болезни длительное.
Смерть наступает от присоединения другой острой инфекции или от основного тяжелого заболевания (лейкоз, опухолевый процесс, СПИД и др.).
Инфекционный мононуклеоз
769
Инфекционный мононуклеоз (болезнь Филатова) - острое инфекционное заболевание, вызываемое герпетическим вирусом с преимущественным поражением органов и тканей лимфогистиоцитарной системы.
Этиология и патогенез. Большинство исследователей считают, что герпесоподобный вирус Эпштейн-Барра является возбудителем инфекционного мононуклеоза. Однако вопрос об этиологии инфекционного мононуклеоза нельзя считать окончательно решенным. Заболевают преимущественно дети в возрасте от 2 до 10 лет (Кисляк Н.С, Ленская Р.В.,
1978).
Источником заражения является больной или вирусоноситель. Передача инфекции осуществляется воздушно-капельным путем, но может происходить также контактным и алиментарным путями. Описаны эпидемические вспышки, главным образом среди детей.
Имеются указания на возможность трансплацентарной передачи,обусловливающей желтуху новорожденного.
Входными воротами является слизистая оболочка ротоглотки и верхних дыхательных путей, где вирус вызывает характерные катаральные изменения, которые создают благоприятные условия для присоединения вторичного микробного инфицирования, проявляющегося в виде вируснобактериальной ангины. Вирус распространяется лимфогенно и проникает в лимфатические узлы, а затем гематогенно в печень, костный мозг, селезенку, где вызывает пролиферативные процессы гистиомоноцитарных и лимфоидных клеток, благодаря вымыванию которых в периферическую
кровь в ней обнаруживается большое количество атипичных лимфоцитов и мононуклеаров, так называемыхширокопротоплазменных лимфоцитов.
Существует предположение, что атипичные «широкопротоплазменные лимфоциты» - видоизмененные Т-лимфоциты. У некоторых больных атипичные мононуклеары, подобно Т- лимфоцитам, образуют прямые розетки с эритроцитами барана и не содержат на своей поверхности иммуноглобулинов, что свидетельствует об их принадлежности к популяции Т- лимфоцитов.
Клинически различают типичные и атипичные формы болезни. Они в свою очередь могут быть легкими,средней тяжести и тяжелыми. У детей младшего возраста инфекционный мононуклеоз протекает тяжелее, с более выраженной гепатоспленомегалией, нейтропенией, тромбоцитопенией, изменениями ЦНС. Чаще наблюдаются тонзиллофарингиты и обструктивный синдром со стороны дыхательных путей. Атипичные формы характеризуются отсутствием ведущих симптомов болезни - ангины, температуры, сыпи. Среди атипичных форм выделяют висцеральную с преимущественным поражением внутренних органов и ЦНС.
Патологическая анатомия. Летальные исходы при инфекционном мононуклеозе встречаются редко, и поэтому патологоанатомические изменения изучены главным образом по данным биоптатов и оперативно удаленных миндалин.
770