Материал: Ответы к экзамену по акушерству V 2021 mzy
Первично – поражение стенки сосуда (причина остается неизвестной), нарушение проницаемости сосужов, жидкость выходит в ткани, развиваются отеки, снижение ОЦК, вторично – спазм сосудов.
10.Назначьте лечение (напишите лист назначений).
1. MgSu, нагрузочная доза 4-6г, вводить медленно в/в струйно в течение 15-20 мин, затем переходят на поддерживающую дозу 1-3 г/ч с помощью инфузомата,
2. Гипотензивная терапия (нифедипин, допегит),
3. Лечебно-охранительный режим для предотвращения развития эклампсии- седативные средства (реланиум, седуксен),
4. Метаболическая терапия, витамины, актовегин – для улучшения жизнедеятельности плода,
5.Кристаллоиды в ограниченном количестве (1-1,5 л), т к у беременной сгущение.
Контроль АД, ЧСС, диуреза (норма – 30-50 мл/ч).
=> родоразрешение.
11.Чем обусловлен выбор тактики ведения?
Необходимо стабилизировать АД, посмотреть коагулограмму, провести коррекцию ОЦК, показателей гемостаза, после чего решают вопрос о родоразрешении (консервативно или оперативно, в зависимости от акушерской ситуации).
12.Назовите основные направления лечения.
Родоразрешение при любом исходе в течение 3 суток, а при тяжелой преэклампсии в течение 2-3 ч, профилактика приступов эклампсии, восстановление функции ССС, ЦНС, почек.
Задача № 3.24
Роженица З., 27 лет, поступила в родильный дом с доношенной беременностью и регулярными схватками, начавшимися 5 часов назад.
Из анамнеза: из перенесенных заболеваний отмечает простудные и детские инфекции (дифтерию, скарлатину).
1.Напишите диагноз данной пациентки.
Беременность четвертая, 38-40 недель. Продольное положение, головное предлежание. I позиция,Iпериод родов. Врожденная гидроцефалия плода.
2.Каковы клинические симптомы, подтверждающие диагноз?
Кости черепа истончены, что создает впечатление пергаментного хруста при пальпации головы плода, необычная ширина шва (более 1 см), обширный флюктуирующий малый родничок слева, ближе к лобку, смещающиеся кости черепа.
3.Какой дополнительный диагностический метод исследования может быть использован?
УЗИ.
4.Какова оптимальная тактика ведения?
Родоразрешение. Если гидроцефалия небольшая, может быть есть смысл сделать КС. В нашем случае лучше КС (не наругают). Если в заключении УЗИ напишут, что мозг разрушен – плодоразрушающие операции. Ребенок после КС направляется к неонатологу, а затем к нейрохирургу, где ему устанавливается шунт.
5.Каков прогноз родов?
При КС – благоприятный, при консервативном ведении родом – неюлагоприятный (осложнение – клинически узкий таз).
6.Какие осложнения родов возможны в случае своевременно не распознанного заболевания в данной ситуации?
Клинически узкий таз, разрыв матки.
7.Каков прогноз для плода
Скорее всего неблагоприятный, т к швы более 1 см.
8.Назовите факторы риска развития этой патологии. Какие из них имеются у данной пациентки?
Инфекции (после медицинских вмешательств, цитомегаловирусная инфекция, герпес-вирусная инфекция), тератогенные вещества, травмы.
9.Расскажите классификацию данной патологии.
По этиологии: врожденная и приобретенная.
По морфологии:
- сообщающаяся гидроцефалия - свободное сообщение ликвороносных пространств; развитие патологии связано с нарушением нормального соотношения процессов резорбции и продукции ликвора; выделяют арезорбтивную, гиперпродукционную и смешанную формы болезни;
- закрытая гидроцефалия - развивается в результате разобщения ликвороносных путей на различных уровнях;
По морфологии и отношению к мозговой ткани расширенных ликворных пространств: внутрижелудочковая, субарахноидальная и смешанная.
По функциональному состоянию: нормотензивная и гипертензивная.
По клиническому течению: стабилизировавшаяся, прогрессирующая и регрессирующая. Прогрессирующая гидроцефалия может быть субкомпенсированной или декомпенсированной.
10.Какие еще аномалии плода возможны при данном заболевании?
Аномалии развития структуры мозга, аномалии развития ЦНС, спиномозговые грыжи.
11.Какие родоразрешающие операции могут быть выполнены? Назовите условия для каждой из них.
КС (если сердцебиение плода не выслушивается и при наличии добровольного информированного согласия женщины), плодоразрушающие операции.
Условия для проведения КС: живой плод, стабильное состояние гемодинамики, отсутствие инфекции (хориоамнионит) из-за опасности развития перитонита (спорный вопрос, часто делает КС и при наличии инфекции). Положения головки, при которых еще можно провести КС: головка подвижна над входом в малый таз, головка прижата ко входу в малый таз (легче оперировать т к головка ниже, чем в первом случае и разрез матки проводится ниже головки), головка малым сегментом во входе в малый таз, головка большим сегментом во входе в малый таз, головка в широкой части полости малого таза (в этом случае КС уже сделать сложно, необходимо через влагалище толкать головку вверх, возможны разрывы матки в нижнем сегменте). Когда головка находится в узкой части малого таза КС проводить уже нельзя. Следовательно еще одно из условия для проведения КС – головка должна быть не ниже чем большим сегментом во входе в малый таз.
Условия для проведения плодоразрушающей операции: полное или почти полное открытие маточного зева, отсутствие плодного пузыря, состояние родовых путей, допускающее рождение через них уменьшенного в объёме плода (истинная конъюгата не менее 6–6,5 см, отсутствие во влагалище резко суживающих его рубцов), доступность для определенной операции (прижатие головки – для краниотомии, доступность к шее плода – для декапитации, доступность ключицы – для клейдотомии).
12.Какие осложнения возможны в ходе оперативного родоразрешения.
Травмы, разрывы родовых путей, разрывы матки (нижнего сегмента или ребра матки).
13.Есть ли в данном случае основания для предоставления дополнительнго отпуска по беременности и родам? Если да, то на сколько дней такой отпуск должен быть предоставлен?
Да, т к осложненные роды, продлеваем на 16 дней отпуск по беременности. Нормальный отпуск 140 + 16 = 156 дней.
14.В консультации врача какой специальности нуждается роженица з. После родов?
Консультация: генетическая консультация, психотерапевт или психиатр.
Задача № 3.25
Беременная Н. поступила в родильный дом с жалобами на кровянистые выделения из половых путей.
Данные анамнеза:наследственность не отягощена, из перенесенных заболеваний отмечает грипп. Менструации с 13 лет,
1.Поставьте диагноз.
Трофобластическая болезнь. Пузырный занос.
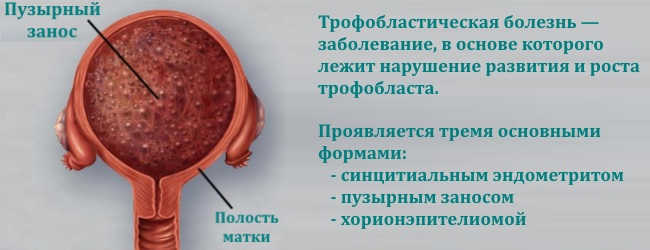

2.Назовите клинические симптомы, подтверждающие диагноз.
Влагалищное кровотечение, выделение пузырьков заноса из влагалища, размеры матки превышают должные, тестоватая консистенция матки, признаки отсутствия плода в матке, двухсторонние текалютеиновые кисты.
3.Какие дополнительные методы исследования, уточняющие диагноз, могут быть использованы.
Лабораторные:
- Определение концентрации ХГЧ в сыворотке крови (при нормальной беременности пик ХГЧ отмечают в 9–10 нед, затем концентрация снижается, для ПЗ характерно отсутствие снижения концентрации ХГЧ после 12 нед.)
- Определение концентрации альфа-фетопротеина (концентрация в норме с 11 нед начинает прогрессивно увеличиваться. Если содержание ХГЧ повышается после 11 нед, а при этом отмечается снижение АФП, можно думать о возникновении ПЗ)
Инструментальные:
- Фракционное диагностическое выскабливание - множество пузырьков различной величины, наполненных прозрачной слизеобразной жидкостью полностью (полный занос) или частично (частичный занос) замещают ткань плаценты, отек и увеличение ворсин, исчезновение кровеносных сосудов, эпителиальный покров ворсин отсутствует, пролиферация выстилающих ворсин трофобластов (оба слоя трофобласта смешиваются и последовательность слоев нарушается); отсутствие зародышевой ткани.
- УЗИ (признаки развития зародыша и эмбриона отсутствуют, визуализируются пузырьки и отечные ворсинки хориона),
- КТ органов малого таза (то же, что на УЗИ + распространенность/метастазы)
- КТ, УЗИ органов брюшной полости, МРТ, рентген легких - для диф. д. от других опухолей трофобласта.
4.Назначьте лечение.
Необходимо проведение выскабливания полости матки (осторожно, может быть перфорация матки) с последующим гистологическим исследованием материала. Гистерэктомия проводится только в том случае, если ПЗ деструирующий и есть угроза разрыва стенки матки.



5.Какие осложнения могут возникнуть в процессе лечения?
- переход ПЗ в хорионэпителиому (злокач. новообразование хориона), метастазирование опухоли,
- рецидив ПЗ при неполной аспирации содержимого матки,
- перфорация полости матки или шейки матки,
- воздушная эмболия привакуум экстракции,
- маточное кровотечение при кюретаже,
- осложнения, связанные с химиотерапией (побочные эффекты),
- внутриматочные инфекции и септицемия.
6.Расскажите об акушерской тактике при величине матки до 12 недель беременности.
- вакуум-экстракция пузырного заноса с контрольным острым кюретажем;
- гистологическое исследование материала;
- пациентки с резусотрицательной кровью и частичным пузырным заносом должны получать Rh0-(анти-D)-Ig;
- в последующем - тщательный мониторинг в течение года (если невозможно провести мониторинг – проведение химиотерапии).
7.Расскажите об акушерской тактике при величине матки больше 12 недель беременности.
Выскабливание полости матки (осторожно, может быть перфорация матки) с последующим гистологическим исследованием материала. Гистерэктомия проводится только в том случае, если ПЗ деструирующий и есть угроза разрыва стенки матки.
8.Ведение женщины в послеоперационном периоде.
После удаления пузырного заноса:
- наблюдение, контроль АД, ЧСС, диуреза, ИТ (кристаллоиды, коллоиды), обезболивающие препараты, спазмолитики, утеротоники, АБ-терапия, ОАК, ОАМ,
- еженедельное определение концентрации ХГЧ в сыворотке крови до получения трёх последовательных отрицательных результатов, затем - ежемесячно до 6 мес, далее - 1 раз в 2 мес в течение следующих 6 мес;
- УЗИ органов малого таза через 1-2 нед после операции, далее - ежемесячно до нормализации содержания ХГЧ;
- рентгенография лёгких после операции, далее - через 4 и 8 нед;
- ведение пациенткой менограммы в течение не менее чем 3 лет после операции.
9.В течение какого времени по окончании лечения женщина должна находиться под наблюдением акушера-гинеколога? С чем это связано?
До 5 лет.Это связано с возможностью рецидива ПЗ и возможного возникновения злокачественных новообразований трофобласта с возможным последующим метастазированием (хорионэпителиомы).
10.Какой лабораторный тест может быть проведен для уточнения диагноза и дальнейшего динамического наблюдения за состоянием пациентки?
Еженедельное определение концентрации ХГЧ в сыворотке крови.
11.Какова динамика результатов этого теста при благоприятном течении процесса и при возникновении осложнений?
В норме концентрация ХГЧ в плазме крови нормализуется через 4–8 нед после экстракции пузырного заноса. Повышенная концентрация ХГЧ после 8 нед может свидетельствовать о развитии злокачественного образования.
12.Какова тактика ведения при неблагоприятных результатах теста?
Гинекологический осмотр, КТ и УЗИ органов малого таза, рентгенография легких. Проводят 3 курса химиотерапии метотрексатом или актиномицином Д.
13.Какова оптимальная частота выполнения этого теста?
Тест проводят еженедельно до получения трёх последовательных отрицательных результатов, затем - ежемесячно до 6 мес, далее - 1 раз в 2 мес в течение следующих 6 мес.
14.Какие осложнения возможны?
- переход ПЗ в хорионэпителиому (злокач. новообразование хориона), метастазирование опухоли,
- рецидив ПЗ при неполной аспирации содержимого матки,
- перфорация полости матки или шейки матки,
- воздушная эмболия привакуум экстракции,
- маточное кровотечение при кюретаже,
- осложнения, связанные с химиотерапией (побочные эффекты),
- внутриматочные инфекции и септицемия,
- если ПЗ дуструирующий – разрыв стенки матки.