Материал: fiza_6_semestr_2
3.Физиологические свойства миокарда.
Автоматия — способностью сердца ритмически сокращаться под влиянием импульсов, возникающих в нем самом;
Возбудимость — способностью сердца приходить в состояние возбуждения под действием раздражителя;
Проводимость — способностью сердечной мышцы проводить возбуждение;
Сократимость — способностью изменять свою форму и величину под действием раздражителя, а также растягивающей силы или крови.
Автоматия.
Субстратом автоматии в сердце является специфическая мышечная ткань, или проводящая система сердца, которая состоит из синусно-предсердного (СА) узла(в стенке правого предсердия), предсердно-желудочкового узла (в межпредсердной перегородке). От атриовентрикулярного узла начинается пучок Гиса. Пройдя в толщу межжелудочковой перегородки, он делится на правую и левую ножки, заканчивающиеся конечными разветвлениями — волокнами Пуркинье. Верхушка сердца не обладает автоматией, а лишь сократимостью, так как в ней отсутствуют элементы проводящей системы сердца.
В нормальных условиях водителем ритма первого порядка является синоатриальный узел. Частота разрядов синоатриального узла в покое составляет 70 в 1 минуту. Атриовентрикулярный узел — это водитель ритма второго порядка с частотой 40 —50 в 1 минуту. Он берет на себя роль водителя ритма, если по каким-либо причинам возбуждение от СА не может перейти на предсердия при атриовентрикулярной блокаде или при нарушении проводящей системы желудочков. Если поражены все основные водители ритма, то очень редкие импульсы (20 имп/с) могут возникать в волокнах Пуркинье — это водитель ритма 3-го порядка. Следовательно, существует градиент автоматии сердца, согласно которому степень автоматии тем выше, чем ближе расположен данный участок проводящей системы к синусному узлу.
Возбудимость.
Степень возбудимости сердечной мышцы в процессе сердечного цикла меняется. Во время возбуждения она теряет способность реагировать на новый импульс раздражения. Такое состояние полной невозбудимости сердечной мышцы называется абсолютной рефрактерностью и занимает практически все время систолы. По окончании абсолютной рефрактерности к началу диастолы возбудимость постепенно возвращается к норме — относительная рефрактерность. В это время (в середине или в конце диастолы) сердечная мышца способна отвечать на более сильное раздражение внеочередным сокращением — экстрасистолой. За желудочковой экстрасистолой, когда внеочередной импульс зарождается в атриовентрикулярном узле, наступает удлиненная (компенсаторная) пауза Она возникает в результате того, что очередной импульс, который идет от синусного узла, поступает к желудочкам во время их абсолютной рефрактерности, вызванной экстрасистолой и этот импульс или одно сокращение сердца выпадает. После компенсаторной паузы восстанавливается нормальный ритм сокращений сердца. Если дополнительный импульс возникает в синоатриальном узле, то происходит внеочередной сердечный цикл, но без компенсаторной паузы. Пауза в этих случаях будет даже короче обычной. За периодом относительной рефрактерности наступает состояние повышенной возбудимости сердечной мышцы (экзальтационный период) когда мышца возбуждается и на слабый раздражитель. Период рефрактерности сердечной мышцы продолжается более длительное время, чем в скелетных мышцах, поэтому сердечная мышца не способна к длительному тетаническому сокращению.
Проводимость и сократимость.
Между клетками проводящей системы и рабочим миокардом имеются тесные контакты в виде нексусов, поэтому возбуждение, возникшее в одном участке сердца, проводится без затухания в другой.
Скорость распространения возбуждения от предсердий к желудочкам составляет 0,8— 1,0 м/с. Проходя атриовентрикулярный узел, возбуждение задерживается на 0,04 с. Далее, распространившись по пучку Гиса и волокнам Пуркинье, возбуждение охватывает мускулатуру желудочков со скоростью 0,75 — 4,0 м/с.
Таким образом, мышечная ткань сердца ведет себя как функциональный синцитий. Благодаря этой особенности сердце подчиняется закону «все или ничего».
4.Электрические явления в сердце, автоматизм клеток миокарда.
Сокращение сердца запускается ПД. У сердечной мышцы ПД и фазы сокращения перекрывают друг друга. ПД заканчивается только после начала фазы расслабления. Это одна из особенностей электромеханического сопряжения сердечной мышцы.
Так же существует взаимосвязь между внутриклеточным депо Са2+ и Са2+ внеклеточной среды. Во время ПД Са2+ входит в клетку из внеклеточной среды и увеличивает длительность ПД, а значит, и рефрактерного периода, тем самым создаются условия для пополнения внутриклеточных запасов кальция, участвующего в последующих сокращениях сердца.
Сокращения сердца происходят вследствие периодически возникающих в сердечной мышце процессов возбуждения. Сердечная мышца (миокард) обладает рядом свойств, обеспечивающих ее непрерывную ритмическую деятельность, — автоматией, возбудимостью, проводимостью, сократимостью.
Возбуждение в сердце возникает периодически под влиянием
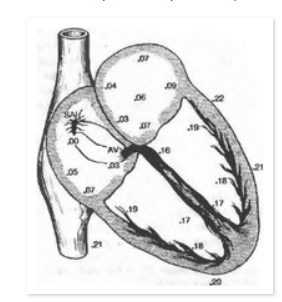
SA — синоатриальный узел, AV — атриовентрикулярный узел. Цифры обозначают охват возбуждением отделов сердца в секундах от момента зарождения импульса в синоатриальном узле.
процессов, протекающих в нем самом. Это явление получило название автоматик. Способностью к автоматик обладают определенные участки миокарда, состоящие из специфической (атипической) мышечной ткани, бедной миофибриллами, богатой саркоплазмой и напоминающей эмбриональную мышечную ткань. Специфическая мускулатура образует в сердце проводящую систему, состоящую из синусно-предсердного (синоатриального) узла — водителя ритма сердца, расположенного в стенке предсердия у устьев полых вен и предсердно-желудочкового (атриовентрикулярного) узла, расположенного в нижней трети правого предсердия и межжелудочковой перегородке. От этого узла берет начало предсердно- желудочковый пучок (пучок Гиса), прободающий предсердно-желудочковую перегородку и делящийся на правую и левую ножки, следующие в межжелудочковой перегородке. В области верхушки сердца ножки предсердно-желудочкового пучка загибаются вверх и переходят в сеть сердечных проводящих миоцитов (волокна Пур- кинье), погруженных в рабочий (сократительный) миокард желудочков (рис. 7.2).

5.Электрическая активность миокарда. Потенциалы действия разных отделов миокарда.
Как и в других возбудимых клетках, возникновение мембранного потенциала кардиомиоцитов обусловлено избирательной проницаемостью их мембраны для ионов калия. Его величина у сократительных кардиомиоцитов составляет 80-90 мВ , а у клеток синоатриального узла 60-65 мВ . Возбуждение кардиомиоцитов проявляется генерацией потенциалов действия, которые имеют своеобразную форму. В них выделяются следующие фазы:
фаза деполяризации;
фаза быстрой начальной реполяризации;
фаза замедленной реполяризации;
фаза быстрой конечной реполяризации.
Длительность ПД кардиомиоцитов составляет 200-400 мс. Это во много раз больше, чем у нейронов или скелетных миоцитов. Амплитуда ПД около 120 мВ. Фаза деполяризации связана с открыванием натриевых и кальциевых каналов мембраны, по которым эти ионы входят в цитоплазму. Фаза быстрой начальной реполяризации обусловлена инактивацией натриевых, а замедленной – кальциевых каналов. Одновременно активируются калиевые каналы. Ионы калия выходят из кардиомиоцитов, развивается фаза быстрой конечной реполяризации.
Автоматия, т.е. генерация спонтанных ПД пейсмекерными клетками, обусловлена тем, что их мембранный потенциал не остается постоянным. В период диастолы в Р-клетках синоатриального узла происходит его медленное уменьшение. Это называется медленной диастолической деполяризацией (МДД). Когда ее величина достигает критического уровня, генерируется ПД, который по проводящей системе распространяется на все сердце. Возникает систола предсердий, а затем желудочков. МДД связана с постепенным нарастанием натриевой проницаемости мембраны атипических кардиомиоцитов. Истинными пейсмекерами является лишь небольшая группа Р-клеток синоатриального узла. Остальные Р-клетки проводящей системы являются латентными водителями ритма. Пока спонтанные ПД поступают из синоатриального узла, латентные пейсмекеры подчиняются его ритму. Это называется усвоением ритма. Но как только проведение нарушается, в них начинают генерироваться собственные спонтанные ПД. Поэтому при некоторых заболеваниях возникает патологическая импульсация в клетках проводящей системы, миокарде предсердий и желудочков. Такие очаги автоматии называют эктопическими, т.е. смещенными.
На раздражение возрастающей силы, начиная от порогового, мышца сердца отвечает сразу возбуждением всех волокон (амплитуда сокращений одинакова). Если раздражитель подпороговый, то она совсем не реагирует. Если раздражать сердечную мышцу током возрастающей частоты, оставив его силу постоянной, то каждое увеличение частоты раздражителя вызовет возрастающее сокращение сердечной мышцы — феномен лестницы. Это явление можно объяснить попаданием каждого последующего импульса в фазу повышенной возбудимости и накоплением ионов Са2+ в области миофибрилл, что и дает усиление ответной реакции.
6.Функции проводящей системы сердца. Градиент автоматизма в миокарде.
Узлы и пути проводящей системы сердца:
синоатриальный узел (Кейса-Флека). Он расположен в устье полых вен, т.е. в венозных синусах;
межузловые и межпредсердные проводящие пути Бахмана, Венкенбаха и Торелла. Проходят по миокарду предсердий и межпредсердной перегородке;
атриовентрикулярный узел (Ашоффа-Тавара). Находится в нижней части межпредсердной перегородки под эндокардом правого предсердия;
атриовентрикулярный пучок или пучок Гиса. Идет от атриовентрикулярного узла по верхней части межжелудочковой перегородки. Затем делится на две ножки – правую и левую. Они образуют ветви в миокарде желудочков;
волокна Пуркине. Это концевые разветвления ветвей ножек пучка Гиса. Образуют контакты с клетками сократительного миокарда желудочков.
Синоатриальный узел образован преимущественно Р-клеткми. Остальные отделы проводящей системы - переходными кардиомиоцитами. Однако небольшое количество клеток-пейсмекеров имеется и в них, а также сократительном миокарде предсердий и желудочков. Сократительные кардиомиоциты соединены с волокнами Пуркинье, а также между собой нексусами, т.е. межклеточными контактами с низким электрическим сопротивлением. Благодаря этому и примерно одинаковой возбудимости кардиомиоцитов, миокард является функциональным синцитием, т.е. сердечная мышца реагирует на раздражение как единое целое.
Роль различных отделов проводящей системы в автоматии сердца впервые была установлена Станниусом и Гаскеллом. Станниус накладывал лигатуры (перевязки) на различные участки сердца. Первая лигатура накладывается между венозным синусом, где расположен синоатриальный узел, и правым предсердием. После этого синус продолжает сокращаться в обычном ритме, т.е. с частотой 60-80 сокращений в минуту, а предсердия и желудочки останавливаются. Вторая лигатура накладывается на границе предсердий и желудочков. Это вызывает возникновение сокращений желудочков с частотой примерно в 2 раза меньшей, чем частота автоматии синусного узла, т.е. 30-40 в минуту. Желудочки начинают сокращаться из-за механического раздражения клеток атриовентрикулярного узла. Третья лигатура накладывается на середину желудочков. После этого их верхняя часть сокращается в атриовентрикулярном ритме, а нижняя с частотой в 4 раза меньше синусного ритма, т.е. 1520 в минуту.
Нормальная последовательность сокращений отделов сердца обусловлена особенностями проведения возбуждения по его проводящей системе. Возбуждение начинается в ведущем водителе ритма – синоатриальном узле. От него, по межпредсердным ветвям пучка Бахмана, возбуждение со скоростью 0,9-1,0 м/с распространяется по миокарду предсердий. Начинается их систола. Одновременно от синусного узла возбуждение по межузловым путям Венкенбаха и Торелла достигает атриовентрикулярного узла. В нем скорость проведения резко снижается до 0,02-0,05 м/с. Возникает атриовентрикулярная задержка. Т.е. проведение импульсов к желудочкам задерживается на 0,02-0,04 сек. Благодаря этой задержке, кровь во время систолы предсердий поступает в еще неначавшие сокращаться желудочки. От атриовентрикулярного узла по пучку Гиса, его ножкам и их ветвям возбуждение идет со скоростью 2-4 м/с. Благодаря такой высокой скорости оно одновременно охватывает межжелудочковую перегородку и миокард обоих желудочков. Скорость проведения возбуждения по миокарду желудочков 0,8-0,9м/с.
Гаскелл вызывал местное охлаждение узлов проводящей системы и установил, что ведущим водителем ритма сердца является синоатриалькый. На основании опытов Станниуса и Гаскелла, был сформулирован принцип убывающего градиента автоматии. Он гласит, что чем дальше центр автоматии сердца расположен от его венозного конца и ближе к артериальному, тем меньше его способность к автоматии. В нормальных условиях синоатриальный узел подавляет автоматию нижележащих, т.к. частота его спонтанной активности выше. Поэтому синоатриальный узел называют центром автоматии первого порядка, атриовентрикулярный – второго, а пучок Гиса и волокна Пуркинье – третьего.
Сокращение кардиомиоцитов, как и других мышечных клеток, является следствием генерации ПД. В них, как и в скелетных миоцитах, имеется система трубочек саркоплазматического ретикулума, содержащих ионы кальция. При возникновении ПД эти ионы выходят из трубочек в саркоплазму. Начинается скольжение миофибрилл. Но в сокращении кардиомиоцитов принимают участие и ионы кальция, входящие в них в период генерации ПД. Они увеличивают длительность сокращения и обеспечивают пополнение запасов кальция в трубочках.