Материал: Филатова А.И. 612 группа- ГВИ
Поставьте клинический диагноз.
Острая цитомегаловирусная инфекция, приобретенная форма, мононуклеозоподобный вариант, средней степени тяжести.
Дайте характеристику возбудителя.
Возбудитель ЦМВИ (ВГЧ 5 типа) под видовым названием Cytomegalovirus hominis относится к семейству Herpesviridae, подсемейству Betaherpesvirinae.
Особенностями цитомегаловируса являются более крупный ДНК-геном (диаметр нуклеокапсидов 120-180 нм), возможность репликации без повреждения клетки, меньшая цитопатогенность в культуре ткани, медленная репликация, сравнительно низкая вирулентность, меньшая чувствительность к аналогам нуклеозидов, резкое подавление клеточного иммунитета.
ЦМВ способен поражать практически все органы и системы человека, хорошо проникает через плаценту, вызывая уродства плода или его гибель.
Объясните патогенез данного заболевания.
Входные ворота для ЦМВ в анте- и интранатальном периодах могут быть плацента, плодные оболочки, внешние покровы тела, эпителий дыхательных путей и пищеварительного тракта.
проникновение вируса в кровь (вирусемия) ЦМВ репродуцируется в лейкоцитах и в клетках моноцитарно-макрофагальной системы и пожизненно персистирует в лимфоидных органах. При этом он защищен от воздействия специфических циркулирующих антител и интерферона.
реализация инфекционного процесса :
либо в виде бессимптомной латентной инфекции,
либо в виде клинически манифестных локализованной или генерализованной форм.
( зависит от системы клеточного иммунитета).
Реактивацию ЦМВИ обуславливают:
Физиологическая иммунная недостаточность детей раннего возраста,
иммунодефицит, вызванный беременностью,
антропогенным воздействием на окружающую среду,
ятрогенными вмешательствами,
а также ВИЧ-инфекция
В то же время подавление клеточного иммунитета может быть следствием прямого воздействия вируса на Т-лимфоциты нарушается регуляция иммунного ответа, в основе которого лежит повреждение системы интерлейкиновдепрессия иммунитета вирус с током крови разносится в различные органы, +эпителиотропность и лимфотропность вируса чувствительность к вирусу клеткок эпителия слюнных желез, преимущественно околоушных адсорбирование на клеточных мембранах проникновение вирионов в цитоплазм индуцируется цитомегалический метаморфоз клеток.
Оцените результаты лабораторных исследования, проведенных больному.
Общий анализ крови:незначительный лейкоцитоз, умеренный лимфо- и моноцитоз, ускорение СОЭ
Биохимический анализ крови: (синдром печеночного цитолиза- повышение аминотрансфераз, мезенхимально-воспалительный синдром – увеличение тимоловой пробы; гепатодепресивный синдром- снижение ПТИ).
Серологические маркеры:
аnti-CMV IgG (+) пол, низкоавидные, anti-CMV IgM (+) пол;
ПЦР: ДНК цитомегаловируса (+) в крови, в соскобе с задней стеки глотки (+) – маркеры активного острого процесса ЦМВИ, вирусемия.
anti -Тох. gondi IgG (+) пол., высокоавидные, anti-Тох. gondi IgM (-) отр. – наличие иммунитета после перенесенного токсоплазмоза/носительство.
аnti-VCA IgG (-) отр., anti-VCA IgМ (-) отр. – отсутствие инфицирования вирусом Эпштейна-Барр.
Оцените результаты узи-исследования.
УЗИ органов брюшной полости: Незначительная гепатоспленомегалия, перетяжка тела желчного пузыря.
Перечислите имеющиеся у ребенка и возможные клинические проявления болезни.
Общеинфекционный синдром (лихорадка, интоксикация)
Катаральный синдром в виде сухого кашля
Лимфопролиферативный синдром: полилимфоаденопатия, гепатоспленомегалия,
синдром острого тонзиллита
поражение печени,
поражение слюнных желез,
Опорные клинико-диагностические признаки цитомегаловирусной инфекции у детей раннего возраста:
• врожденными пороками развития;
• поражение центральной нервной системы;
• затяжная желтуха;
• гепатит;
• гепатоспленомегалия;
• тромбоцитопеническая пурпура, анемия, нейтропения;
• пневмония;
• рецидивирующий характер заболеваний с поражением респираторного, желудочно-кишечного тракта и мочевыводящих путей.
Опорные клинико-диагностические признаки цитомегаловирусной инфекции у детей старшего возраста:
• лимфопролиферативный синдром, синдром инфекционного мононуклеоза;
• острый или хронический гепатит неустановленной этиологии;
• дительный субфебрилитет или периодические подъёмы температуры до фебрильных цифр, недомогание, слабость;
• поражение ЦНС;
• рецидивирующие респираторные заболевания, пневмония
• поражение сердца
• рецидивирующие заболевания мочеполовой системы.
Проведите дифференциальный диагноз со сходными заболеваниями.
Приобретенные формы ЦМВИ дифференцируют со следующими инфекционными заболеваниями заболеваними:
• инфекционный мононуклеоз, вызываемый ВЭБ;
• аденовирусная инфекция
• ВИЧ-инфекция;
• эпидемический паротит;
• герпесвирусные инфекции 6 и 7 типа, синдром хронической усталости;
• токсоплазмоз;
• вирусные гепатиты;
• псевдотуберкулез, иерсиниоз
Инфекционный мононуклеоз, вызываемый ВЭБ:
• лихорадка; • увеличение лимфоузлов (симметричное), преимущественно передне- и/или заднешейных (симптом «бычьей шеи»), подмышечных и паховых; • ангина; • спленомегалия; • гепатомегалия; • аденоидит; • сыпь, чаще пятнисто-папулезного характера (у 10% больных, а при лечении ампициллином – у 80%); • периорбитальный отек; • высыпания на небе; • желтуха (непостоянный признак)
• в ОАК : лейкопения/умеренный лейкоцитоз (12-25х109/л); лимфомоноцитоз до 70-80%; нейтропения; увеличение СОЭ до 20-30 мм/ч; атипичные мононуклеары (отсутствие или увеличение от 10 до 50%).
• Серологически (ИФА): обнаружение специфических антител IgM VCA к ВЭБ и IgG VCA, IgG EA, IgG-EBNA к ВЭБ с определением показателя индекса авидности.
• ПЦР: обнаружение в крови ДНК вируса Эпштейна-Барр.
Аденовирусная инфекция:
- Лимфатические узлы увеличены умеренно, единичные, безболезненные;
- ринорея, продуктивный кашель,
- отек миндалин выражен слабо, наложения на них редки.
- Часто конъюнктивит, тонзиллит, фарингит и диарея.
- ИФА: Обнаружение вируса в мазках-отпечатках со слизистой носа
ВИЧ (мононуклеозоподобный синдром)
- Увеличиваются отдельные лимфатические узлы разных групп, безболезненные, билатеральное поражение шейных узлов не характерно,
- тонзиллит не характерен,
- сыпь частая, не связана с приемом ампициллина,
- язвенные поражения слизистых полости рта и половых органов,
- проявления оппортунистических инфекций (кандидоз)
- В ОАК: Лейкопения, лимфопения, атипичные мононуклеары до 10% · ИФА · Иммуноблоттинг · ПЦР – выделение вируса
Консультация каких специалистов необходима для уточнения диагноза?
Инфекционист, ЛОР-врач.
Назначьте лечение.
Госпитализация в стационар
Изоляция больного в острый период болезни;
Немедикаментозное лечение Режим: - постельный (в течение периода лихорадки), далее полупостельный; - гигиенический уход за слизистыми оболочками полости рта, туалет носа.
Диета: высококалорийная возрастная диета и обильное питье Медикаментозное лечение Этиотропная терапия:
интерферон человеческий рекомбинантный альфа2b– по 1 свече (500 000 - 1000000 МЕ) 2 раза в день ректально в течение 5-10 дней.
Другие иммуностимуляторы: Анаферон детский
антибактериальная терапия в случае присоединения вторичной бактериальной флоры (стрептококк, стафилококк и др.) – Цефуроксим 50-100 мг/кг в сутки в/м 2-3 раза в день в течение 5-7 дней или Цефтриаксон 50-80 мг/кг в сутки в/м 1-2 раза в день в течение 5-7 дней.
Патогенетическая и симптоматическая терапия
местно: полоскание ротоглотки раствором антисептиков (с добавлением 2% раствора лидокаина (ксилокаина) при выраженном дискомфорте в глотке).
для купирования гипертермического синдрома свыше 38,5о С назначается парацетамол 10-15 мг/кг с интервалом не менее 4 часов, не более трех дней через рот или per rectum или ибупрофен в дозе 5-10 мг/кг не более 3-х раз в сутки через рот;
десенсибилизирующая терапия: хлоропирамин внутрь по 0,025 г 3-4 раза в сутки или лоратадин по 0,01г внутрь 1 раз в сутки.
С целью дезинтоксикационной терапии: обильное питье из расчета 20-40 мл/кг массы тела в виде фруктовых и овощных соков, морсов, питьевой воды, в тяжелых случаях – инфузионная терапия: кристаллоиды (физиологический раствор, ацесоль, лактосоль, ди- и трисоль и т.п.) и коллоиды (реополиглюкин) в соотношении 3:1 - 2:1;
Составьте план диспансерного наблюдения и динамического контроля лабораторных показателей.
После выздоровления дети подлежат диспансерному наблюдению и обследованию на активную ЦМВИ в сроки 1, 3, 6, 12 месяцев после выписки из стационара.
Перечень лабораторных и других специальных исследований через 1 мес, далее -1 раз/3 мес).
Клинический анализ крови, общий анализ мочи. По показаниям биохимический анализ крови. ПЦР и ИФА крови по показаниям.
Обследование врачом-педиатром: через 1, 3, 6, 12 месяцев и дольше до ремиссии.
Инфекционистом через 1 мес, затем, 1 раз / 3 мес
Задача № 3.
Мальчик 3 лет, страдает экземой. Обострение проявилось сильным зудом, расчесами, мокнутием. На фоне десенсибилизирующей терапии и применения гормональной мази отмечалось некоторое улучшение. Однако, на 3-й день болезни состояние ухудшилось, повысилась температура до 39°С, стал беспокойным, нарушился сон, ухудшился аппетит, усилился зуд. На коже появились везикулезные высыпания и ребенок был госпитализирован.
При поступлении в стационар: состояние тяжелое, высоко лихорадит, беспокоен, сон непродолжительный, отказывается от еды, выраженный зуд. На коже лица, туловища, ягодиц, в меньшей степени конечностей - обширные эритематозные участки с мокнутием, следы расчесов. На лице на фоне пораженной кожи отмечаются везикулезные высыпания, мелкие, сгруппированные, с прозрачным, местами с желтоватым, содержимым. Дыхание пуэрильное, хрипы не прослушиваются. Тоны сердца отчетливые. ЧСС - 160 уд/мин. Слизистая оболочка полости рта и глотки без патологии. Живот слегка вздут, доступен глубокой пальпации, безболезненный. Печень выступает из-под края реберной дуги на 2 см, селезенка не пальпируется. Стула не было.
Клинический анализ крови: НЬ - 118 г/л. Эр - 3,0x1012/л, Лейк -18,0x109/л; п/я - 15%, с/я - 54%, э - 3%, л - 20%, м - 8%, СОЭ - 43 мм/час.
Серологические маркеры: анти-ЦМВ IgG 1:200, высокоавидные, IgM -отриц., анти-ВПГ1,2 IgG - отриц., IgM - положит. (1:400).
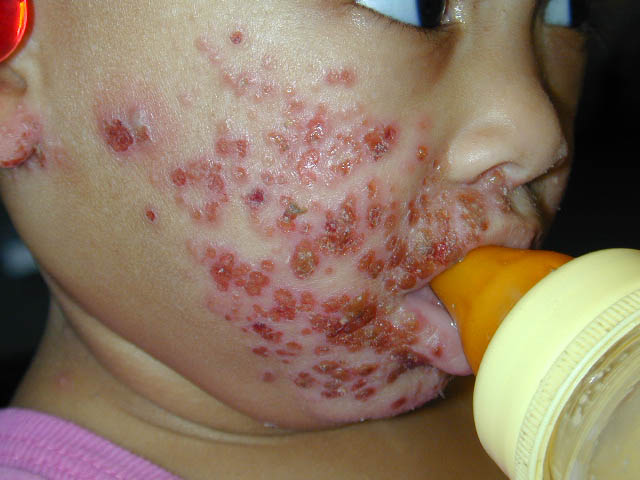
Задание:
Поставьте клинический диагноз
Основное заболевание: Герпетическая инфекция: герпетиформная экзема Капоши.
Сопутствующее заболевание: Атопический дерматит, детская форма, эритематозно-сквамозная, рецидивирующее течение.
Осложнение: Пиодермия.
Диагноз поставлен на основании
- острого начала с подъема t° до фебрильных цифр;
- данных анамнеза – страдает атопическим дерматитом,
- синдрома экзантемы (мелкие сгруппированные, зудящие, везикулезные высыпания с прозрачным, местами желтоватым, содержимым, обширные эритематозные участки с мокнутием на лице, туловище и конечностях),
- интоксикационного синдрома (повышение температуры тела, беспокойство, отказ от еды),
- гепатомегалии,
- результатов лабораторного обследования: в гемограмме – нейтрофильный лейкоцитоз, в ИФА анти-ВПГ 1-2 IgG – отр., IgM – полож. (1:400).
Какие лабораторные тесты подтвердят этиологию заболевания?
ВПГ 1-2, IgG-отр., IgM-полож. (1:400).
Бактериологическое обследование содержимого пустул на флору.
Объясните патогенез данного заболевания.
Входными воротами инфекции являются травмированные кожные покровы. размножение у входных ворот инфекции (возбудитель обладает дерматотропностью) проникновение в регионарные лимфоузлы и в кров первичная виремия циркуляция по кровотоку и осаждение в различных органахразмножение во внутренних органах, печени, легких, селезенке.
При накоплении иммунологических факторов защиты в виде сенсибилизированных лимфоцитов возникает цитолиз инфицированных клеток наступает вторая волна виремии вирус фиксируется в клетках кожи, слизистых, вызывая клиническую картину заболевания
обладает способностью распространяться неврогенно и инфицировать паравертебральные ганглии, вызывая латентную инфекцию.
Большое значение в патогенезе реактивации имеет иммунодепрессия (фоновая или индуцированная).
С какими заболеваниями следует проводить дифференциальный диагноз?
Ветряная оспа, опоясывающий герпес, стрепто-, стафилодермия.
Объясните причину изменений в клиническом анализе крови.
В ОАК: нейтрофильный лейкоцитоз, сдвиг формулы влево и ускорение СОЭ.
Такие изменения в анализе могут быть показателем присоединения вторичной бактериальной инфекции на фоне имеющегося атопического дерматита и развившейся вирусной инфекции. (т.е. у иммунокомпрометированного ребенка).
Как мог заразиться ребенок?
Ребенок мог заразиться в семье при контакте с носителями и больными с клиническими проявлениями ВПГ 1 , 2 или 3 типа.
Назначьте этиотропное лечение: а) общее, б) местное.
А) общее:
Ацикловир (зовиракс) 5 мг/кг в/в капельно через 8 часов или перорально по 0,2 × 4 раза в сутки 5-7 дней, курс 5-10 дней.
Цефтриаксон 100 мг/кг/сут в/м в 2 введения. Курс 7-10 дней.
Б) Местное:
мазь «оксолиновая»,
обработка герпетических элементов раствором метиленовой сини,
элементов пиодермии – мазью «левомеколь».
В) дополнительно:
гипоаллергенная диета,
энтеросорбенты (смекта по 1 порошку × 2 раза в день, предварительно развести в 100 мл воды),
антигистаминные препараты (зиртек по 5 капель × 2 раза, 10 дней).