Материал: Биохимические показатели крови и мочи в диагностике острого и хронического пиелонефрита
В объективности полученных результатов исследований мочи существенную роль играют правила ее сбора. Мочу принято собирать из средней струи после туалета наружных половых органов (обмывание кипяченой водой или слабыми антисептиками). У мужчин целесообразно проведение двух- или трехстаканных проб, что позволяет исключить или подтвердить наличие источника лейкоцитурии в уретре, мочевом пузыре или в предстательной железе. У женщин для забора возможно применение катетеризации с использованием женского металлического катетера, малотравматичного по отношению к женской уретре и мочевому пузырю.
Таким образом, исследование биохимических
показателей крови и мочи у больных острым и хроническим пиелонефритом имеет
важное диагностическое и прогностическое значение в нефрологической практике.
2. Материал и методы исследования
.1 Материал исследования
Исследование проводилось на базе клинико-диагностической лаборатории ГБУЗ «Научно-исследовательский институт - Краевая клиническая больница № 1 имени профессора С.В. Очаповского» в г. Краснодаре, в период с 24 апреля по 30 июня 2014 года.
Обследуемые были разделены на три группы: I группа - больные с острым пиелонефритом; II группа - больные с хроническим пиелонефритом; III группа - контрольная, практически здоровые люди без почечных патологий.
Всего было обследовано 68 человек, мужчин и
женщин (таблица 1), в возрасте от 26 до 63 лет. Обследование пациентов I и II
групп проводилось трижды: в день поступления в стационар, в ходе лечения и
непосредственно перед выпиской.
Таблица 1 - Характеристика обследованных
пациентов
№ группы
Заболевание
Общее
количество
Число
обследований
Мужчин
Женщин
I
Острый пиелонефрит
10
21
3
II
Хронический
пиелонефрит
9
18
3
III
Контрольная
5 1
Материалом исследования служили сыворотка крови
и моча пациентов с острым и хроническим пиелонефритом, а также практически
здоровых людей. Для получения сыворотки крови ее после образования сгустка
центрифугировали в течение 10 мин при 1000 об/мин. Забор крови осуществляли из
локтевой вены натощак, не менее чем через восемь часов после приема пищи. Мочу
собирали из средней струи после туалета наружных половых органов (обмывание
кипяченой водой или слабыми антисептиками).
Нами исследовались следующие биохимические
показатели: содержание общего белка, мочевины, креатинина, ионов натрия и калия
в сыворотке крови; белка в моче. Также проводились морфологические исследования
элементов осадка мочи.
.2 Методы исследования
Исследование биохимических показателей крови
проводилось на автоматическом анализаторе АДВИЯ 1200 (компания Siemens
Medical Solutions
Diagnostics, Германия).
Калибровка прибора проводилась по стандартному калибратору фирмы-производителя,
состоящему из сыворотки с известным количеством определяемого вещества.
.2.1 Определение общего белка в сыворотке крови
Определение общего белка в сыворотке крови
производили биуретовым методом. Принцип метода: белок образует окрашенный в
фиолетовый цвет комплекс с ионами двухвалентной меди в щелочной среде.
Интенсивность окраски раствора белка прямо пропорциональна концентрации белка в
сыворотке и определяется фотометрически.
Ход определения. Использовали биуретовый
реактив, который в количестве 5 мл добавляли в опытную, калибровочную и
контрольную пробу. К опытной пробе добавляли 0,1 мл исследуемой сыворотки, к
калибровочной пробе - 0,1 мл стандартного раствора белка, к контрольной пробе
0,1 мл дистиллированной воды. Содержимое пробирок перемешивали, выдерживали при
комнатной температуре 20-25 °С в течение 30 мин. Пробы фотометрировали против
контроля на реактивы при длине волны 540 нм в кювете толщиной 1 см.
Концентрацию общего белка (С) рассчитывали в г/л по формуле (1):
С = (Епр/Ест) х 70, (1)
где Епр - экстинкция опытной пробы,
Ест - экстинкция калибровочной пробы,
- концентрация белка в стандарте в г/л.
Нормальное содержание белка в сыворотке: 65-85
г/л.
.2.2 Определение мочевины в сыворотке крови
Принцип метода: мочевина с диацетилмонооксимом в
присутствии тиосемикарбазида и трехвалентного железа в кислой среде образует
окрашенный в красный цвет комплекс. Интенсивность окраски раствора
пропорциональна концентрации мочевины в пробе. Исследуемым материалом являлась
свежая сыворотка крови.
Ход определения. В опытную пробу добавляли 0,01
мл сыворотки крови и 2 мл рабочего реагента; в эталонную пробу - 0,01 мл
стандартного раствора мочевины и 2 мл рабочего реагента; в контроль - 0,01 мл
дистиллированной воды и 2 мл рабочего реагента. Реакционную смесь тщательно
перемешивали, закрывали колпачками из фольги и инкубировали в течение 10 мин на
кипящей водяной бане. После этого пробы охлаждали под проточной водой и
измеряли оптическую плотность опытной и калибровочной проб против контрольной
пробы в кюветах толщиной 5 мм при длине волны 540 нм.
Расчет концентрации мочевины в ммоль/л
производили по формуле (2):
С = Ео/Еэ х 8,33, (2)
где Ео - экстинкция опытной пробы,
Еэ - экстинкция эталонной пробы,
измеренные относительно контрольной пробы.
Нормальное содержание мочевины в сыворотке крови
составляет 2,5-8,33 ммоль/л.
.2.3 Определение креатинина в сыворотке крови
Определение креатинина в сыворотке крови
производили с помощью реакции Яффе - образования таутомера пикрата креатинина.
Принцип метода: в щелочной среде пикриновая
кислота взаимодействует с креатинином с образованием оранжево-красной окраски,
которую измеряют фотометрически. Определение в сыворотке крови проводят после
ее депротеинизирования. В набор для определения креатинина входят пикриновая
кислота, натр едкий, креатинин-стандарт (442,5 мкмоль/л) и трихлоруксусная
кислота (ТХУК).
Ход определения. В пробу исследуемой сыворотки
0,5 мл добавляли 1 мл дистиллированной воды и 0,5 мл ТХУК; в контрольный
раствор - 0,75 мл дистиллированной воды и 0,25 мл ТХУК. Пробы тщательно
перемешивали и через 10 мин центрифугировали в течение 15 мин. Для дальнейшего
исследования использовали прозрачную на досадочную жидкость.
К 1 мл на досадочной жидкости добавляли 0,5 мл
пикриновой кислоты и 0,5 мл едкого натра; в стандартный раствор к 1 мл
стандартного раствора креатинина добавляли 0,5 мл пикриновой кислоты и 0,5 мл
едкого натра; к 1 мл контрольного раствора (вода и ТХУК) добавляли 0,5 мл
пикриновой кислоты и 0,5 мл едкого натра. Содержимое пробирок тщательно
перемешивали и выдерживали при комнатной температуре 25 °С в течение 20 мин.
Точно через 20 мин пробы фотометрировали против контроля на реактивы при длине
волны 505 нм в кювете с толщиной поглощающего слоя 10 мм.
Расчет содержания креатинина в пробе в мкмоль/л
проводили по фор-муле (3):
С = Ео/Ест х 177, (3)
где Ео - экстинкция опытной пробы,
Ест - экстинкция стандартной пробы,
измеренные относительно контрольной пробы,
- концентрация креатинина в стандарте.
Нормальным содержанием креатинина в сыворотке
крови считают 53-115 мкмоль/л.
.2.4 Определение ионов натрия и калия в
сыворотке крови
Определение содержания ионов натрия и калия в
сыворотке крови проводили с использованием анализатора электролитов методом
ионоселективных электродов. Анализатор АДВИЯ 1200 предназначается для
определения электролитов в моче, цельной крови и сыворотке. Аппарат
автоматически отбирает материал, а по окончанию анализа распечатывает
полученный результат исследования.
Принцип измерения: прямая потенциометрия с
помощью ионоселективных электродов. Применяли мембранные электроды, заполненные
калибровочным раствором. Объем образца плазмы, сыворотки, цельной крови
составляет 60 мкл; время одного определения 40 сек.
Границы измеряемой концентрации К+
при исследовании крови составляют 0,5-15,0 ммоль/л при разрешении 0,01 ммоль/л;
для Na+ эти параметры составляют 30,0-200,0 ммоль/л при разрешении
0,1 ммоль/л.
Нормальным содержанием ионов Na+ в
сыворотке крови считают 136-145 ммоль/л, ионов К+ в плазме крови
3,5-4,5 ммоль/л, в сыворотке крови несколько выше - 3,5-5,1 ммоль/л.
.2.5 Определение белка в моче
В норме белок в моче не определяется. Его
количественное определение проводят с использованием модифицированного метода
Брандберга - Робертса - Стольникова. В основе метода лежит качественная проба с
азотной кислотой. Принцип метода: на границе азотной кислоты и мочи при наличии
в последней белка в количестве выше 0,033 г/л образуется белое кольцо Геллера.
Для определения использовали 50% раствор азотной
кислоты или реактив Ларионовой. Приготовление реактива Ларионовой: готовили
насыщенный раствор хлорида натрия (20-30 г соли растворяли в 100 мл воды при
подогревании, давали отстояться до охлаждения). На досадочную жидкость сливали,
фильтровали. К 99 мл фильтрата добавляли один мл концентрированной азотной
кислоты. Вместо азотной кислоты можно добавить 2 мл концентрированной соляной
кислоты.
Ход определения: в пробирку наливали 1-2 мл
азотной кислоты (или реактива Ларионовой), давали кислоте стечь со стенок
пробирки (5-8 мин), иначе при наслаивании белковой мочи образуется муть
вследствие смешения азотной кислоты на стенках пробирки с мочой, что мешает
образованию отчетливого кольца. Пипеткой осторожно по стенке пробирки
наслаивали такое же количество профильтрованной прозрачной мочи, стараясь не
взбалтывать жидкость в пробирке. Появление тонкого белого кольца на границе
двух жидкостей между второй и третьей минутой указывает на наличие белка в
концентрации примерно 0,033 г/л. Время наслаивания считали за четверть минуты.
Если кольцо появляется раньше двух минут после
наслаивания, мочу разводили водой и проводили повторное наслаивание уже
разведенной мочи. Степень разведения мочи подбирали в зависимости от вида
кольца, т. е. его ширины, компактности и времени появления. При нитевидном
кольце, появившемся раньше двух минут, мочу разводили в два раза, при широком -
в четыре раза, при компактном - в восемь раз и так далее. Если при разведении
мочи появляется муть, то смесь нужно вновь отфильтровывали и только прозрачный
фильтрат наслаивали на азотную кислоту. Концентрацию белка при этом вычисляли
путем умножения 0,033 на степень разведения и выражали в граммах на литр (г/л).
Подбирали такое разведение мочи, чтобы при наслаивании ее на азотную кислоту
кольцо появилось на второй - третьей минуте.
.2.6 Морфологическое исследование элементов
осадка мочи
Основными элементами
организованного осадка мочи являются эритроциты, лейкоциты, эпителий и
цилиндры; неорганизованного - кристаллические и аморфные соли.
Получение осадка мочи и приготовление нативного
препарата производили следующим образом. В пластиковую центрифужную пробирку
наливали после размешивания 10-12 мл мочи, центрифугировали со скоростью
1500-2000 об/мин. в течение 10-15 мин. Надосадочную жидкость сливали быстрым
движением, а осадок размешивали пипеткой и отбирали ею каплю осадка. Осадок
помещали на предметное стекло и покрывали покровным стеклом.
Полученный нативный препарат изучали качественно
при малом увеличении (окуляр х10, объективы х8 и/или х10, х20), а затем на
большом увеличении (окуляр х10, объектив х40). Содержание форменных элементов
(эритроцитов, лейкоцитов) подсчитывали в нескольких полях зрения на большом
увеличении микроскопа. Ответ давали по количеству клеток в поле зрения
(например, 10-15 клеток в поле зрения), если клеток мало - 0-2 в поле зрения
или единичные не в каждом поле зрения. Если клеточных элементов много и
подсчитать их в поле зрения не удавалось, отмечали в бланке, что лейкоциты
(эритроциты) густо покрывают все поле зрения. При общем анализе мочи количество
лейкоцитов не должно превышать 5-7 клеток в поле зрения, если их 10-12 и
больше, это лейкоцитурия. Пиурия соответствует содержанию в моче 60 и более
лейкоцитов в поле зрения. Эритроциты в норме в осадке мочи отсутствуют или выявляются
единичные в препарате.
При скудном содержании таких
форменных элементов, как цилиндры, исследование проводили на малом увеличении
микроскопа и указывали их количество в препарате (например, два цилиндра в
препарате). Если цилиндров много, их количество отмечали в поле зрения на
большом увеличении микроскопа. В норме в осадке мочи могут обнаруживаться
гиалиновые цилиндры - единичные в препарате. Зернистые, восковидные,
эпителиальные, эритроцитарные, лейкоцитарные цилиндры и цилиндроиды в норме
отсутствуют. Наличие цилиндров в моче (цилиндрурия) - первый признак реакции со
стороны почек на общую инфекцию, интоксикацию или на наличие изменений в самих
почках.
Для таких элементов, как эпителиальные клетки,
кристаллы, давали оценку «большое», «умеренное», «небольшое» или
«незначительное» количество, используя малое увеличение микроскопа.
.3 Статистическая обработка данных
Для статистической обработки полученных данных
использовали программу Microsoft Office Excel.
Определяли среднее арифметическое найденных показателей (X) и ошибку среднего
арифметического (+m) каждого показателя. Определяли достоверность
различий полученных результатов (р). Различия считали достоверными при уровне
значимости меньшем или равным 0,05 (р≤0,05).
3. Биохимические показатели крови и мочи в
диагностике острого и хронического пиелонефрита
.1 Биохимические показатели крови в диагностике
острого пиелонефрита
Была обследована плазма крови 31 пациента с
острым пиелонефритом (группа I), мужчин и женщин, при поступлении в стационар,
в ходе лечения и перед выпиской. Среди пациентов преобладали женщины (21
человек), что согласуется с литературными данными. Полученные результаты
сравнивались с контрольной группой (группа III, десять человек) практически
здоровых людей и с референтными значениями показателей (таблица 2).
Исследовались следующие показатели плазмы крови, характеризующие функциональное
состояние почек: содержание общего белка, мочевины, креатинина, ионов натрия и
калия.
У людей III группы без почечных патологий
содержание белка составило 76,47+3,41 г/л. У пациентов I группы
наблюдалось достоверное снижение содержания белка в плазме до 63,12+3,45
г/л по сравнению с контрольной группой. Это снижение можно характеризовать как
незначительное, но оно выходит за границы референтных значений. Выход белков из
русла крови происходит при нарушении почечного фильтра вследствие органического
поражения почек. Альбумины и глобулины выходят из кровяного русла неравномерно:
в большем количестве выделяются более мелкие альбумины, поэтому уменьшение
концентрации общего белка в плазме обусловлено главным образом
гипоальбуминемией.
Содержание мочевины в контрольной группе
составило 5,01+1,54 ммоль/л, у пациентов I группы наблюдалось увеличение
концентрации до 8,97+2,23 ммоль/л (таблица 2), что превышает референтные
величины (2,50-8,33 ммоль/л).
Таблица 2 - Биохимические показатели крови при
остром пиелонефрите
Показатели
Общий
белок, г/л
Мочевина,
ммоль/л
Креатинин,
мкмоль/л
Ионы
натрия, ммоль/л
Ионы
калия, ммоль/л
При
поступлении в стационар, X+m
63,12+3,45*
8,97+2,23
129,13+9,05*
132,55+2,03*
5,26+0,51
В
ходе лечения, X+m
66,26+3,15* 106,19+8,77*
136,16+2,15
5,03+0,64
Перед
выпиской, X+m
73,81+3,84
6,78+2,14
93,71+8,60
137,93+2,15
4,76+0,61
Контрольная
группа, X+m
76,47+3,41
5,01+1,54
71,82+6,88
139,77+1,97
4,37+0,38
Референтные
значения
65,00-85,00
2,50-8,33
53,00-115,00
136,00-145,00
3,50-5,10
Примечание
- знак * означает, что различия достоверны (при уровне значимости р≤0,05)
при сравнении показателей больных острым пиелонефритом и контрольной группой
Содержание и мочевины, и креатинина оставалось
повышенным относительно контрольной группы и в процессе лечения - до 8,04+
2,48 ммоль/л и 106,19+8,77* мкмоль/л соответственно, однако уже
находилось в границах референтных значений.
Увеличение концентрации мочевины и креатинина
свидетельствует о нарушении способности почки выделять продукты азотистого
обмена, эти данные согласуются с литературными источниками.
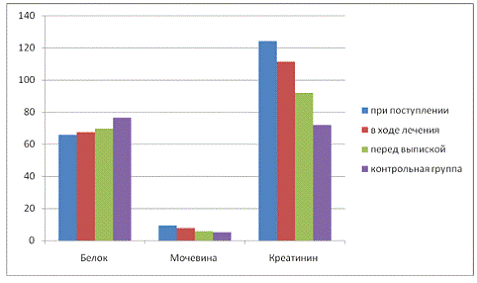
Необходимо отметить, что к окончанию лечения
показатели белкового и азотистого обмена у пациентов с ОП нормализовались
(рисунок 1). Так, содержание белка в плазме повысилось до 73,81+3,84
г/л, незначительно отличаясь от показателей здоровых людей. Мочевина и
креатинин снизились, до 6,78+2,14 ммоль/л и 93,71+8,60 мкмоль/л
соответственно, что свидетельствует об адекватности проведенной терапии.
Рисунок 1 - Изменение показателей содержания
белка (в г/л), мочевины (в ммоль/л), креатинина (в мкмоль/л) у больных острым
пиелонефритом в ходе лечения
При ОП наблюдаются сдвиги в
электролитном балансе. Так, уровень ионов натрия достоверно снижается до 132,55+2,03
ммоль/л относительно показателей здоровых людей - 139,77+1,97 ммоль/л,
выходя за границы референтных значений (136-145 ммоль/л). Калий, напротив,
повышается - до 5,26+0,51 ммоль/л при поступлении в стационар, однако
эти отличия по сравнению с контрольной группой достоверными не являются, при
этом незначительно выходя за пределы референтных значений (3,5-5,1 ммоль/л).
Согласно литературным данным, гипонатриемия, при которой концентрация натрия в
плазме ниже 135 ммоль/л, наблюдается при остром пиелонефрите. Гипонатриемия
приводит к уменьшению объема внеклеточной жидкости, резкому сужению сосудов
почки и тем самым к резкому ухудшению почечной функции. Относительно калия
существует мнение, что при оценке состояния электролитного баланса имеют
значения лишь очень низкие или очень высокие показатели его концентрации,
достоверно выходящие за пределы нормы. В ходе лечения содержание ионов натрия
повысилось, а калия - снизилось, и к выписке находилось в пределах референтных
значений.
Таким образом, проведенные биохимические
исследования крови пациентов с острым пиелонефритом имеют существенное
диагностическое значение. При поступлении в стационар было отмечено снижение
концентрации белка в плазме, повышение содержания креатинина (отличия
достоверны), повышение содержания мочевины и ионов калия, а также достоверное
снижение содержания ионов натрия; в ходе проводимого лечения все перечисленные
показатели нормализовались.
.2 Биохимические показатели крови в диагностике
хронического пиелонефрита
Были обследованы 27 пациентов, больных
хроническим пиелонефритом (группа II) в стадии обострения, при поступлении в
стационар, в ходе лечения и перед выпиской. Среди пациентов преобладали женщины
(18 человек). Результаты биохимических исследований крови больных II группы, а
также лиц без почечных патологий приведены в таблице 3.
При исследовании содержания общего белка в
сыворотке крови больных ХП при поступлении в стационар было установлено, что
оно составляет 65,74+5,59 г/л и находится на нижней границе нормы, не
выходя за пределы референтных значений (65-85 г/л). Это значение достоверно
ниже содержания белка в плазме крови людей III группы - 76,47+3,41 г/л.
В ходе лечения и перед выпиской концентрация общего белка в плазме крови
повышалась, составляя перед выпиской 69,83+5,06 г/л. Считают, что
уменьшение концентрации общего белка в плазме крови обусловлено, главным
образом, понижением содержания фракции альбуминов [Колб, Камышнико.
Заболевание ХП вызывает нарушение
азотовыделительной функции почек. Согласно полученным нами данным, в крови
больных II группы наблюдалось повышение содержания мочевины до 9,37+
2,04 ммоль/л, что выходило за пределы референтных значений (2,50-8,33 ммоль/л),
но отличие от группы здоровых людей было недостоверным (р≤0,05).
Содержание креатинина у больных II группы при поступлении в стационар было
повышено до 124,21+8,63 мкмоль/л, что достоверно превышало уровень у
здоровых лиц (71,82+6,88 мкмоль/л) и выходило за пределы референтных
значений (53-115 мкмоль/л). Полученные нами результаты согласуются с
представлениями о нарушении функций почек при пиелонефрите и развитии азотемии.
Азотемия, как правило, носит преходящий характер и под влиянием эффективного
лечения азотовыделительная функция почек восстанавливается. Считают, что
продолжительное обнаружение мочевины в сыворотке в концентрациях более 7,0
ммоль/л должно расцениваться как проявление почечной недостаточности.
В результате лечения больных II группы, перед
выпиской, наблюдали нормализацию показателей обмена азота и снижение содержания
мочевины в плазме до 5,92+2,13 ммоль/л, креатинина до 91,92+8,04
мкмоль/л, что свидетельствует об эффективности проводимого лечения (рисунок 2).
Таблица 3 - Биохимические показатели крови при
хроническом пиелонефрите
Показатели
Общий
белок, г/л
Мочевина,
ммоль/л
Креатинин,
мкмоль/л
Ионы
натрия, ммоль/л
Ионы
калия, ммоль/л
При
поступлении в стационар, X+m
65,74+5,59*
9,37+2,04
124,21+8,63*
142,03+3,89
4,93+0,44
В
ходе лечения, X+m
67,45+4,71*
7,64+2,11
111,30+8,65*
141,22+3,72
4,78+0,66
Перед
выпиской, X+m
69,83+5,06
5,92+2,13
91,92+8,04
140,95+4,03
4,68+0,34
Контрольная
группа, X+m
76,47+3,41
5,01+1,54
71,82+6,88
139,77+1,97
4,37+0,38
Референтные
значения
65,00-85,00
2,50-8,33
53,00-115,00
136,00-145,00 Примечание
- знак * означает, различия достоверны (при уровне значимости р≤0,05)
при сравнении показателей больных хроническим пиелонефритом и контрольной
группой
Рисунок 2 - Изменение показателей содержания
белка (в г/л), мочевины (в ммоль/л), креатинина (в мкмоль/л) у больных
хроническим пиелонефритом в ходе лечения
У больных II группы наблюдалось некоторое
изменение обмена электролитов. Так, содержание ионов натрия в плазме составляло
при поступлении в стационар 142,03+3,89 ммоль/л, что отличалось от
показателей лиц III группы (139,77+1,97 ммоль/л), но отличия
недостоверны. Показатели больных II группы не выходили за пределы референтных
значений (136-145 ммоль/л). Содержание ионов калия было незначительно повышено
до 4,93+0,44 ммоль/л, от контрольной группы отличалось недостоверно
(4,37+0,38 ммоль/л), за пределы референтных значений не выходило
(3,5-5,1 ммоль/л). В ходе лечения в плазме крови больных II
группы содержание ионов натрия и калия незначительно уменьшалось.
Таким образом, проведенные биохимические
исследования крови пациентов с ХП имеют определенное диагностическое значение.
При поступлении в стационар было отмечено снижение концентрации белка в плазме,
повышение содержания креатинина (отличия достоверны), повышение содержания
мочевины, ионов натрия и калия; в ходе проводимого лечения все перечисленные
показатели нормализовались.
.3 Показатели мочи в диагностике острого и
хронического пиелонефрита
Результаты исследования мочи в группе пациентов
с острым пиелонефритом приведены в таблице 4.
Белок в моче людей без почечной патологии не
определяется и составляет менее 0,033 г/л. Исследование содержания белка в моче
пациентов с острым и хроническим пиелонефритом проводили с использованием
модифицированного метода Брандберга - Робертса - Стольникова, в основе которого
лежит качественная проба с азотной кислотой. В группе лиц с ОП при поступлении
в стационар было выявлено содержание белка в моче на уровне 0,066+0,033
г/л (при определении разведение мочи производили в два - три раза). Эти
показатели коррелируют с достоверным при р≤0,05 снижением в крови этих
пациентов по сравнению со здоровыми людьми содержания общего белка до 63,12+3,45
г/л, что несколько ниже нормальных величин (65-85 г/л). Согласно литературным
данным, при остром пиелонефрите наблюдается снижение уровня общего белка в
крови (гипопротеинемия), потеря белка с мочой [Шиманко, Мусселиус, 1993].
Появление белка в моче обусловлено большей частью фракцией альбуминов. Истинная
альбуминурия (содержание белка выше одного грамма на литр) может иметь место
при наличии нефротического синдрома, обусловленного сочетанием
пиелонефритического процесса и гломерулонефрита. К окончанию лечения белок в
моче у пациентов этой группы не выявлялся, что является свидетельством
восстановления фильтрационной функции почек.
При микроскопировании осадка мочи в норме
количество лейкоцитов не должно превышать 5-7 клеток в поле зрения. В контрольной
группе исследование осадка показало, что лейкоциты обнаруживаются в количестве
от двух до шести в поле зрения. У пациентов с ОП при поступлении в стационар
микроскопирование осадка мочи показало присутствие лейкоцитов в количестве,
Таблица 4 - Показатели мочи у больных острым
пиелонефритом
Показатели
Белок,
г/л X+m
Лейкоциты
в осадке
Гиалиновые
цилиндры
Зернистые
цилиндры
При
поступлении в стационар
0,066
+ 0,033
от
22 - 25 до 59 - 64
2-3
2-4
Перед
выпиской
0
5-8
1-2
0
Контрольная
группа
0
2-6
0-1
0
Референтные
значения
0
0-7
0
0
которое оценивалось как лейкоцитурия. Количество
лейкоцитов в поле зрения составляло от 22-25 до 59-64 клеток, при этом величины
более 60 лейкоцитов в поле зрения оцениваются как пиурия. В мочевом осадке
преобладали нейтрофилы (до 97%), что в сочетании с бактериурией указывает на
инфекционное происхождение лейкоцитурии. Литературные данные указывают, что
лейкоцитурия при ОП отсутствует лишь в первые часы болезни, пока
пиелонефритический процесс ограничен корковым слоем. В ходе проведения
антимикробной терапии количество лейкоцитов снизилось до нормальных величин.
В осадке мочи контрольной группы людей без
почечных заболеваний цилиндры составляют до одного в поле зрения, что не
является отклонением от нормы. В осадке мочи пациентов с ОП были обнаружены
цилиндры: гиалиновые в количестве два-три в поле зрения, зернистые цилиндры два
- четыре в поле зрения. Цилиндры представляют собой белковые слепки канальцев;
их появление в осадке мочи называют цилиндрурией. Цилиндрурия является
признаком органического заболевания почек, но прямой зависимости между степенью
цилиндрурии и тяжестью поражения почек не отмечается. Гиалиновые цилиндры
являются чисто белковыми, они могут встречаться уже при небольших протеинуриях
и выявляются практически при любой почечной патологии. Если поверхность
цилиндра покрыта лейкоцитами, эритроцитами, эпителиальными клетками, то такой
цилиндр является зернистым. Зернистые цилиндры чаще обнаруживаются при
нефротическом синдроме и пиелонефрите, что согласуется с полученными нами
данными. Считается, что наличие клеточных лейкоцитарных цилиндров является
единственным достоверным признаком почечного происхождения лейкоцитов в моче.
В группе лиц с ХП при поступлении в стационар
содержание белка в моче определили на уровне 0,033+0,033 г/л (при
определении мочу разводили в два раза). По литературным данным, протеинурия
даже при обострении ХП минимальна или отсутствует, хотя в отдельных случаях
может достигать величин до одного грамма на литр [Дасаева, 2013]. В данной
группе наблюдалось достоверное снижение содержания белка в плазме крови
относительно контрольной группы до 65,74+5,59 г/л, но при этом оно
оставалось в пределах нормальных значений (65-85 г/л). Это может
свидетельствовать о незначительном нарушении фильтрационной функции почек. В
результате лечения, перед выпиской белок в моче не определялся.
Микроскопическое исследование осадка мочи
показало незначительное повышение количества лейкоцитов - до 15-22 клеток в
поле зрения. В осадке обнаруживались отдельные гиалиновые цилиндры (1-3 штуки в
поле зрения), что не является отклонением от нормы. Выявление гиалиновых
цилиндров в моче мало характерно для ХП. Наличие их в моче может
свидетельствовать о присоединении нефротического синдрома.
По мнению многих авторов, результаты
клинического анализа мочи надо всегда сопоставлять с жалобами, анамнезом и
клинической картиной заболевания.
Заключение
Пиелонефрит - это
неспецифический инфекционно-воспалительный процесс, протекающий преимущественно
в лоханочно-чашечной системе почки и ее тубулоинтестинальной зоне. Пиелонефрит
является самым частым заболеванием почек и одним из распространенных
заболеваний инфекционного генеза. Риск возникновения повторных эпизодов
высокий, причем он тем выше, чем больше число ранее перенесенных обострений.
Среди пациентов преобладают женщины, что обусловлено анатомо-физиологическими
особенностями мочеиспускательного канала у женщин и меняющимся гормональным
фоном. У мужчин заболеваемость пиелонефритом возрастает после 40-50 лет. Пиелонефрит
способны вызывать многие виды микроорганизмов, но наиболее частыми
возбудителями являются бактерии, имеющие отношение к микрофлоре кишечника
человека. Ведущими агентами, инфицирующими мочевые пути и почки, являются
представители Enterobacteriaceae,
из которых большая часть приходится на кишечную палочку (около 80%). Инфекция
проникает в почку тремя путями: гематогенным, восходящим уриногенным путем,
восходящим путем по стенке мочевых путей.
Под острым
пиелонефритом понимают острый инфекционно-воспалительный процесс в почечной
паренхиме различной степени интенсивности. Хронический пиелонефрит может быть
следствием перехода острого пиелонефрита в хроническую стадию либо с самого
начала возникать как первичный хронический процесс.
Наряду с бактериологическими и инструментальными
методами исследования, важную роль в диагностике острого и хронического
пиелонефрита играют биохимические показатели крови и анализ мочи. Биохимические
исследования крови показывают изменения обмена белка, мочевины, креатинина,
электролитов. В ходе биохимического анализа мочи и микроскопировании осадка у
больных пиелонефритом отмечены ряд изменений. Результаты клинического анализа
крови и мочи всегда необходимо сопоставлять с жалобами, анамнезом и клинической
картиной заболевания.
По результатам работы сделаны следующие выводы:
. У больных с острым пиелонефритом отмечено
изменение белкового обмена и обмена азота: снижение концентрации белка в
плазме, повышение содержания креатинина (отличия достоверны), повышение
содержания мочевины. Изменялся обмен электролитов: содержание ионов калия
повышалось, содержания ионов натрия достоверно снижалось.
. У больных с хроническим пиелонефритом отмечено
снижение концентрации белка в плазме, повышение содержания креатинина (отличия
достоверны), повышение содержания мочевины, ионов натрия и калия; в ходе
проводимого лечения все перечисленные показатели нормализовались.
. Наибольшую диагностическую значимость имеют
показатели: содержание белка в плазме крови, содержание креатинина и
концентрация ионов натрия.
. В моче больных пиелонефритом повышается
содержание белка, при микроскопировании осадка выявляется лейкоцитурия, иногда
пиурия, и цилиндрурия.
Библиографический список
1. Биохимические методы исследования
в клинике / под ред. А.А. Покровского. М., 1969. 651 с.
. Болезни почек / под ред. Г.
Маждракова и Н. Попова. София, 1976. 854 с.
. Борисов И. А. Пиелонефрит и его
лечение на современном этапе // Терапевтический архив. 1997. Т. 69, № 8. С.
49-54.
. Борисов И.А., Сура В.В., Трибунов
Ю.П. Пиелонефритв старческом возрасте // Терапевтический архив. 1983. № 6. С.
3-9.
. Внутренние болезни в 2-х томах:
учебник / Под ред. Н.А. Мухина, В.С. Моисеева, А.И. Мартынова, М., 2010.
. Грачева И.Л., Казакова И.А.
Возможности современной терапии хронического пиелонефрита в условиях дневного
стационара // Клиническая нефрология. 2011. № 1. С. 35-38.
. Дасаева Л.А. Трудности в
диагностике хронического пиелонефрита // Альм. клин. мед. 2013. № 29. С. 75-78.
. КалюжныйВ.П.
Электролиты в норме и патологии и методы их исследования. // Terra medica nova.
2003. № 1 (1). С. 13-18.
. Кишкун А.А. Клиническая
лабораторная диагностика: учебное пособие. М., 2013. 976 с.
. Клиническая биохимия / Под ред.
В.А. Ткачука. М., 2004. 512 с.
. Клиническая лабораторная диагностика:
методы исследования. Учебное пособие. / Под ред. И.А. Зупанца. Харьков, 2005.
200 с.
12. Козловская Л.В.,
Мартынова М.А. Учебное пособие по клиническим лабораторным методам исследования
(с элементами программирования). М., 1975. 352 с.
13. Козловская Л.В.,
Николаев А.Ю. Учебное пособие по клиническим лабораторным методам исследования.
М.: Медицина, 1985. 288 с.
. Колб В.Г., Камышников В.С.
Справочник по клинической химии. Минск, 1982. 366 с.
. Комаров Ф.И., Коровкин Б.Ф.,
Меньшиков В.В. Биохимические исследования в клинике. Л., 1981. 407 с.
. Кушманова О.Д., Ивченко Г.М.
Руководство к лабораторным занятиям по биологической химии: учебное пособие.
М., 1983. 272 с.
17. Лопаткин Н. А.
Хронический пиелонефрит // Материалы Пленума правления Всероссийского общества
урологов. Екатеринбург, 15-18 октября 1996 г. М., 1996. С. 107-125.
. Лопаткин Н.А.,
Деревянко И.И. Осложненные и неосложненные инфекции мочеполовых путей. Принципы
антибактериальной терапии // Русский медицинский журнал. 1997. Т. 5, № 24. С. 5-8.
. Лопаткин Н.А., Пугачев А.Г.
Детская урология. М., 1986. 496 с.
. ЛопаткинН.А., Шабад А.Л.
Урологические заболеванияпочеку женщин. М., 1985. 233 с. . Миронова И.И., Романова Л.А.,
Долгов В.В. Общеклинические исследования: моча, кал, ликвор, эякулят.Тверь,
2005. 206 с.
. Морозова В.Т., Миронова И.И.,
Марцишевская Р.Л. Исследование мочи. М., 1996. 84 с.
. Нефрология: Руководство для врачей
/ Под ред. И.Е. Тареевой. М., 2000. 688 с.
. Нефрология: учебное пособие для
послевузовского образования / Под. ред. Е.М. Шилова, М., 2007. 688 с.
. Окороков А.Н. Диагностика болезней
внутренних органов: Т. 5. Диагностика болезней системы крови. Диагностика
болезней почек. М., 2001. 512 с.
. Острый и ксантогранулематозный
пиелонефрит / Аляев Ю.Г. [и др.]. М., 2002. 24 с.
. Петров С.Б., Бабкин П.А.
Бактериальные неосложненные инфекции мочевыводящих путей // Врачебное сословие.
2005. № 3. С. 7-13.
. Пытель Ю.А. Острый пиелонефрит.
М., 1985. 304 с.
. Родоман В.Е., Макаров О.В., Мышко
И.В. Острый восходящий пиелонефрит // Вестник Российского университета Дружбы
народов. Серия: Медицина. 2002. № 3. С. 98-99.
. Руководство по клинической
лабораторной диагностике / Под ред. В.В. Меньшикова. М., 1982. 576 с.
. Руководство по пользованию
анализатором АДВИЯ 1200 Siemens
Medical Solutions
Diagnostics, 2004. 56 с.
33. Рябов С.И., Наточин
Ю.В., Бондаренко Б.Б. Диагностика болезней почек. Л., 1979. 256 с.
. Сидоренко С.В. Микробиологическая
характеристика инфекций мочевых путей // Инфекции мочевыводящих путей у
амбулаторных больных: Материалы международного симпозиума. М., 1999. С. 9-15.
. Справочник практического врача /
Под. ред. А.И. Воробьева. М., 1991. 432 с.
. Сравнительная оценка методов
диагностики острого необструктивного пиелонефрита / Родоман В.Е. [и др.] //
Вестник Российского университета Дружбы народов. Серия: Медицина. 2007. № 3. С.
48-53.
. Тиктинский О.Л., Калинина С.Н.
Пиелонефриты. СПб., 1996. 256 с.
. Шиманко И.И., Мусселиус С.Г.
Острая печеночно-почечная недостаточность. М.,
1993. 142 с.
. Hooton T.M., Scholes D.,
Hunghes P. A Prospective Study of Risk Factors for Symptomatic Urinary Tract
Infection in Young Women // N.E.J.M. 1996. Vol. 335. P. 468-474.
. Hooton T.M., Stamm W.E.
Diagnosis and Treatment of Uncomplicated Urinary Tract Infection // Inf. Dis.
Clin. North. Am. 1997. Vol. 11 (3). P. 551-581.