Материал: Банк задач по терапии
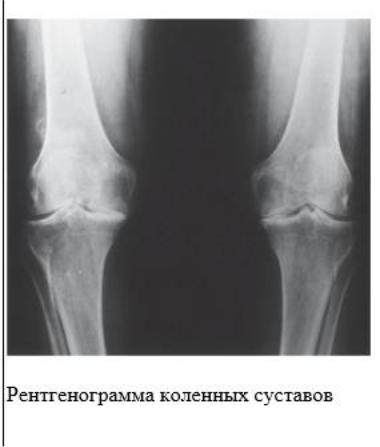
Методический центр аккредитации специалистов_СЗ_Лечебное дело_2018 г.
46
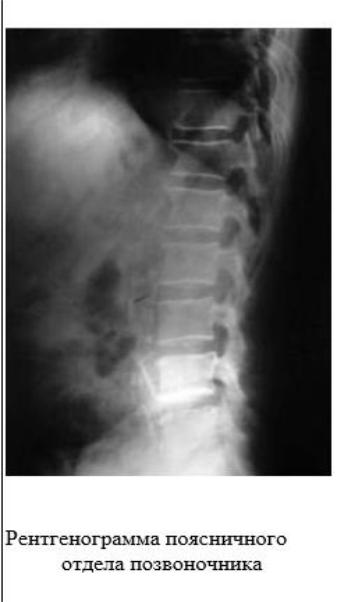
Методический центр аккредитации специалистов_СЗ_Лечебное дело_2018 г.
Вопросы:
1.Сформулируйте развѐрнутый диагноз.
2.Обоснуйте поставленный Вами диагноз.
3.Составьте и обоснуйте план дополнительного обследования пациента.
4.Какова тактика ведения больной (немедикаментозная и медикаментозная)?
5.Какие дополнительные назначения необходимо сделать с учѐтом сопутствующих заболеваний?
47
Методический центр аккредитации специалистов_СЗ_Лечебное дело_2018 г.
Ситуационная задача 43 [K000219]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больной 49 лет предъявляет жалобы на выраженную слабость, постоянную сонливость, похудание на 6 кг за полгода, десневые и носовые кровотечения, увеличение живота в объѐме, зуд. Из анамнеза – длительное злоупотребление алкоголем.
Состояние средней тяжести. При осмотре выявляется желтушность кожи, слизистых, склер, сосудистые звѐздочки в области шеи, груди, пальмарная эритема, контрактура Дюпюитрена. Имеется атрофия мышц верхнего плечевого пояса, дефицит веса (вес 58 кг при росте 177 см – ИМТ - 17). Определяются подкожные гематомы на руках и ногах. Живот увеличен в объѐме. При перкуссии выявляется жидкость в брюшной полости. Печень пальпируется на 4 см ниже уровня рѐберной дуги, край острый, плотный. Перкуторные размеры - 13×11×6 см. Увеличены перкуторные размеры селезенки 17×12 см.
Белок общий - 59 г/л, альбумины - 48%, глобулины - 52%, гамма-глобулины –
28,5%.
Вопросы:
1.Предположите наиболее вероятный диагноз.
2.Назовите синдромы поражения внутренних органов.
3.Обоснуйте, почему выделили указанные синдромы.
4.Составьте и обоснуйте план дополнительного обследования пациента.
5.Какие группы препаратов следует назначить больному?
48
Методический центр аккредитации специалистов_СЗ_Лечебное дело_2018 г.
Ситуационная задача 44 [K000220]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больная Р. 35 лет обратилась в поликлинику с жалобами на ноющие боли внизу живота, больше в левых отделах, жидкий стул до 5-7 раз в сутки. В стуле часто примесь слизи и крови. Беспокоит выраженная слабость, снижение трудоспособности, снижение аппетита, повышение температуры тела до 37,5°С, боли в суставах рук, снижение массы тела за последние недели на 5 кг.
Объективно: состояние средней тяжести. Кожные покровы и слизистые бледные. Периферические лимфатические узлы не пальпируются. Узловатая эритема на медиальной поверхности левого предплечья - 1,5×2 см. Суставы не изменены, функция сохранена. Со стороны лѐгких - без особенностей. Пульс - 96 в минуту, ритмичный, АД - 100/70 мм рт. ст. Границы сердца в пределах нормы. Тоны сердца звучные. Язык обложен у корня грязным налѐтом, суховат. Живот вздут, при пальпации чувствительный в левом нижнем квадранте. Урчание при пальпации в области сигмовидной кишки. Печень, селезѐнка не увеличены.
Анализ крови: эритроциты - 3,4×1012/л, гемоглобин – 85 г/л, лейкоциты -
10,0×109/л, СОЭ - 25 мм/час.
Анализ мочи - без патологии.
Рентгенологическое исследование: в левых отделах толстого кишечника (до селезѐночного изгиба) отмечается потеря гаустрации, уменьшение просвета и ригидность кишки, неравномерность рисунка слизистой оболочки.
Вопросы:
1.Предположите наиболее вероятный диагноз.
2.Обоснуйте поставленный Вами диагноз.
3.Составьте план дополнительного обследования пациента.
4.С какими заболеваниями необходимо провести дифференциальную диагностику?
5.Определите тактику лечения больной.
49
Методический центр аккредитации специалистов_СЗ_Лечебное дело_2018 г.
Ситуационная задача 45 [K000221]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больной М. 65 лет обратился в поликлинику с жалобами на одышку при небольшой физической нагрузке, периодически малопродуктивный кашель (особенно при переохлаждении, в сырую погоду), ощущение хрипов и тяжести в груди, сердцебиение.
Из анамнеза: курит 30 лет по пачке в день. Одышка появилась 3 года назад и стала прогрессировать за последний год. В течение последнего месяца, после перенесѐнного ОРЗ, одышка усилилась, мокроты стало выделяться больше, она приобрела жѐлто-зелѐный цвет. Несколько лет наблюдается с диагнозом «стенокардия II ФК», 2 года назад перенѐс крупноочаговый инфаркт миокарда переднебоковой, в связи с чем постоянно принимает Соталол, Кардиомагнил, Моночинкве (изосорбида-5-мононитрат).
Объективно: общее состояние средней тяжести. Лѐгкий акроцианоз. Больной пониженного питания, грудная клетка расширена в поперечнике, при перкуссии грудной клетки - лѐгочный звук с коробочным оттенком. При аускультации лѐгких - дыхание ослабленное, в нижних отделах лѐгких сухие низкотембровые и пневмосклеротические хрипы, выдох удлинѐн.
При осмотре ЧДД - 24 в минуту, ЧСС - 100 в минуту. АД - 130/80 мм рт. ст.
На ЭКГ: рубцовые изменения на боковой стенке левого желудочка. Единичные желудочковые экстрасистолы.
Спирография: ЖЕЛ - 52%, ОФВ1 - 37%, Тест Тифно - 57,2.
На рентгенограмме органов грудной клетки - признаки эмфиземы и пневмосклероза лѐгких.
Общий анализ мокроты: лейкоциты – до закрытия полей зрения, нейтрофилы - 90%, лимфоциты - 10%.
Вопросы:
1.Сформулируйте предварительный диагноз.
2.Обоснуйте диагноз. Определите индекс курильщика у больного.
3.Составьте и обоснуйте план дообследования больного.
4.Какая базисная терапия необходима больному в соответствии с его диагнозом?
5.Что бы Вы изменили в базисной терапии ИБС? Обоснуйте почему.
50