Материал: Баиров Г. Срочная хирургия детей-2
В последующем необходимо диспансерное наблюдение хирурга за ребенком, так как в 3,8% случаев [Долецкий С. Я., 1960] возникают рецидивы грыжи, требующие повторной операции.
Глава 8 врожденная непроходимость желудка
Врожденная непроходимость желудка чаще проявляется у детей первых дней жизни. Она может быть вызвана аномалиями развития препилори-ческого отдела или пилоростенозом. Некоторые из этих аномалий приводят к неотложным состояниям, которые требуют срочного оперативного вмешательства.
Препилорическая непроходимость желудка
Пороки развития желудка, локализующиеся в препилорическом его отделе, чрезвычайно редки. Нарушение проходимости желудка обычно вызывают атрезии и стенозы, чаще всего мембранозного типа.
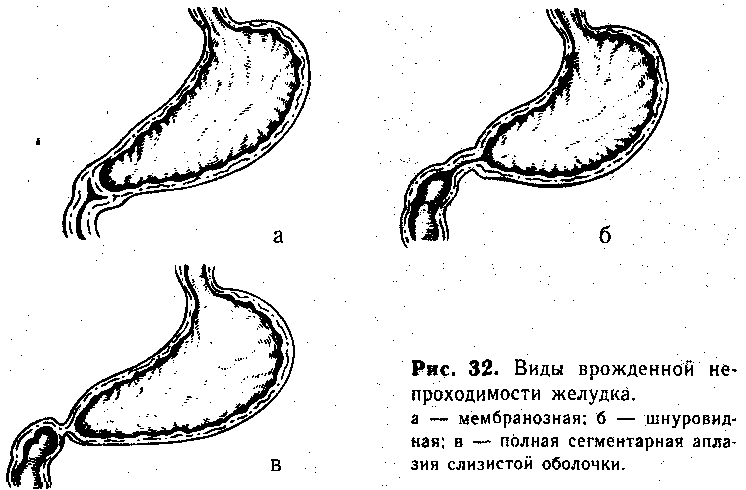
По предложенной нами классификации, созданной на основании собственных наблюдений и опубликованных данных, различают три основных варианта аномалий желудка: мембранозную (рис. 32, а), шнуровидную (рис. 32, б) и сегментарную аплазию слизистой оболочки (рис. 32, в). При всех видах атрезии и стенозов желудка препятствие локализуется только в слизистой оболочке и подслизистом слое, мышечная и серозная оболочки сохраняют свою непрерывность.
Мембрана может закрывать просвет желудка полностью (атрезия) или частично (стеноз), сбоку или в центре перегородки может быть отверстие различных размеров: от точечного до большого, занимающего более половины мембраны. Толщина последней колеблется от тонкого листка до толстой склйдчатой «гипертрофированной» стенки, вдающейся в пилорический канал желудка.
При гистологическом исследовании мембран обнаруживают измененную слизистую оболочку желудочного типа с подслизистым слоем и мышечной тканью в виде единичных волокон. Толстая перегородка имеет строение стенкн желудка.
Клиническая картина. Время и интенсивность проявления симптомов заболевания зависят от степени стенозирования просвета желудка, общего состояния ребенка, а также наличия сочетанных заболеваний.
Препилорическая атрезия желудка и декомпенсированный стеноз обычно проявляются с первых часов или дней жизни. Основной симптом— обильная рвота желудочным содержимым без примеси желчи. Вследствие перерастяжения желудка и раздражения .его стенок от частых рвот нередко присоединяется «геморрагический симптом» (рвотные массы цвета кофейной гущи или с прожилками крови и дегтеобразная окраска стула — при стенозах). У детей меконий отходит в достаточном количестве.
Частые, многократные рвоты обычно приводят к эксикозу с большим падением массы тела (0,25—0,3 кг/сут). При осмотре выявляется вздутие надчревной'области, исчезающее после рвоты или отсасывания желудочного содержимого. При пальпации видны волны перистальтики и контуры растянутого желудка, опускающегося нередко ниже пупка.
Препилорический стеноз может проявиться через несколько дней или недель после рождения ребенка. Время возникновения симптомов зависит от размеров отверстия в мембране. Заболевание начинается со срыгиваний без примеси желчи, переходящих в рвоту. Вскоре последняя приобретает характер рвоты «фонтаном». Уменьшается масса тела. Стул становится более скудным. При осмотре выявляют вздутие надчревной области и видимую перистальтику растянутого желудка.
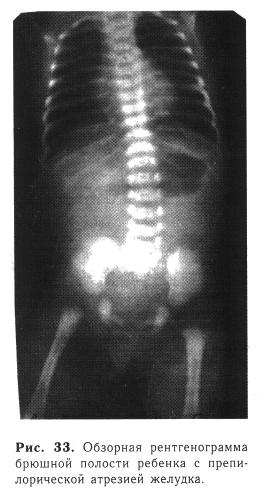
Рентгенологическое исследование — один из основных методов диагностики. На обзорной рентгенограмме брюшной полости при вертикальном положении отмечаются большой газовый пузырь и уровень жидкости, соответствующие растянутому желудку, в петлях кишечника газа нет (рис. 33). Иногда выявляют «немой живот» — отсутствие газа на всем протяжении желудочно-кишечного тракта. При наличии подобной рентгенологической картины другие методы исследования обычно не требуются. Некоторые хирурги предлагают вводить в желудок йодолипол — при атре-зии желудка наблюдается выпячивание пилорической мембраны в просвет двенадцатиперстной кишки.
Рентгенологическое обследование детей с препилорическим стенозом оказывает большую помощь в диагностике. На обзорной рентгенограмме брюшной полости при вертикальном положении ребенка виден большой уровень жидкости и небольшое количество газа в петлях кишечника. В таких случаях предпринимают исследование с контрастированием йодолиполом, при котором обнаруживают длительную задержку последнего в желудке. В последние годы применение фиброгастростомии уменьшает, а нередко исключает необходимость рентгенологического исследования.
Осложнения. Наиболее частым осложнением врожденной непроходимости желудка является аспирационная пневмония, возникающая вследствие попадания рвотных масс в дыхательные пути.
Частые рвоты приводят к нарушению водно-электролитного обмена. Возможна перфорация атрезированного желудка.
Дифференциальную диагностику приходится проводить с заболеваниями, возникающими в первые дни и недели жизни и сопровождающимися срыгиваниями и рвотой, не содержащей желчи. В первую очередь это относится к порокам развития выходного отдела желудка.
Пилоростеноз. Наиболее трудно отдифференцировать эту аномалию от препилорического стеноза желудка, если симптомы последнего возникли со 2—3-й недели жизни ребенка. Клинические проявления заболеваний чрезвычайно сходны. Во всех случаях приходится производить рентгенологическое исследование с контрастированием. Метод Ю. Р. Левина (рис. 34) позволяет выявить характерные для пилоростеноза симптомы «клювика», «плечиков», «усика».
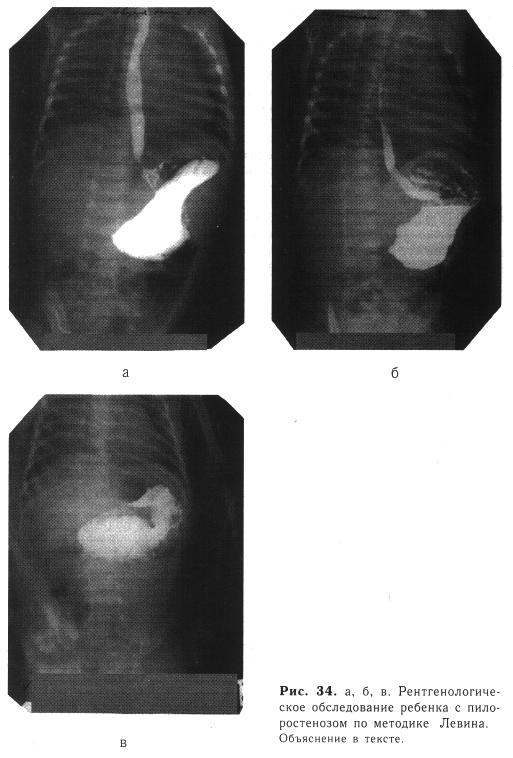
Нередко и это исследование окончательно не устанавливает причину непроходимости желудка. В таких случаях диагноз ставят при лапаротомии, при которой следует быть очень внимательным и помнить об этом столь редком пороке развития. Иначе даже во время операции может произойти ошибка,
Пилороспазм. Симптомы возникают с первых дней жизни ребенка поэтому дифференцировать спазм привратника приходится от атрезии или декомпенсированного стеноза желудка. Упорные многочисленные рвоты, вызывающие нарушение общего состояния ребенка и приводящие К резкому падению Массы тела не характерны для пилороспазма. Кроме того, эффективность противоспазматических препаратов указывает на функциональный характер заболевания.
Врожденная непроходимость двенадцатиперстной кишки при расположении препятствия выше большого сосочка двенадцатиперстной кишки имеет сходную клиническую и рентгенологическую картину. Обычно окончательный диагноз устанавливают во время хирургического вмешательства. При других видах врожденной кишечной непроходимости рвотные массы содержат желчь, что позволяет исключить аномалию развития желудка.
Врожденная диафрагмальная грыжа пищеводного отверстия диафрагмы в некоторых случаях проявляется рвотой с первого дня жизни ребенка, однако рвотные массы обычно содержат желчь или кровь. Кроме того диагностике помогает рентгенологическое исследование с контрастированием, при котором диафрагмальная грыжа подтверждается по расположению желудка выше уровня диафрагмы.
Лечение. Установление диагноза врожденной непроходимости желудка является показанием к операции.
Предоперационная подготовка при атрезиях и декомпенсированных стенозах обычно не превышает 24 ч и направлена на восстановление гомеоcтaзa, лечение аспирационной пневмонии или профилактику последней (отсасывание желудочного содержимого через каждые 2—3 ч). При стенозах подготовка к операции в случае необходимости может быть продлена до нескольких суток.
Хирургическое вмешательство предпринимают под эндотрахеальным наркозом с переливанием крови. Выбор метода операции зависит от обнаруженных изменений.
Мембранозные формы атрезии ликвидируют путем иссечения перегородки и зашивания раны стенки желудка в поперечном направлении, чтобы не вызвать сужения этого отдела в результате возможного отека ткани в пилорическом отделе желудка в месте иссечения мембраны. До зашивания раны пилорического отдела проводят тонкую полиэтиленовую трубку через носовой ход ребенка в желудок и затем в двенадцатиперстную кишку. Вторую трубку оставляют в желудке для отсасывания застойного содержимого.
При шнуроподобных и сегментарных атрезиях продольно рассекают серозно-мышечный слой желудка, находят слепые мешки слизистой оболочки, вскрывают их и сшивают по типу «конец в конец» над тонким катетером, проведенным через носовой ход в двенадцатиперстную кишку. Рану серозно-мышечного слоя зашивают по возможности в поперечном направлении. После послойного зашивания брюшной полости пунктируют перидуральное пространство, устанавливают катетер до уровня Th3—Th4 для последующей блокады (3—5 дней).
Послеоперационное лечение направлено на коррекцию нарушенного водно-солевого обмена, восстановление функционирования желудочно-кишечного тракта, профилактику и терапию аспирационной пневмонии.
В течение 2—3 сут ребенок находится на парентеральном питании, которое рассчитывают в зависимости от массы тела, возраста пациента, нарушений водно-электролитного обмена, наличия сочетанных аномалий или осложнений.
Если у больного во время операции был проведен зонд ниже места анастомоза, то через сутки начинают вводить грудное молоко (5—10мл каждые Зч), увеличивая количество последнего по 10 мл на одно кормление ежедневно. Зонд удаляют спустя 4—5 дней и начинают кормить через рот. Ребенок получает антибиотикотерапию, гемотрансфузии, введение плазмы, альбумина. При наличии пневмонии применяют аэрозоль-терапию до 5—6 раз в сутки, горчичники, физиотерапию и др. Швы снимают на 10—12-й день.