Материал: Metodichka_po_pulmonologii_Ionova_2020_goda
ное дерево. Между ними существуют анастомозы. Обе они несут лимфу к воротам легких.
На пути оттока лимфы к корням легких имеются скопления бронхопульмональных лимфоузлов. Они располагаются по ходу бронхов и особенно в местах разветвлений бронхов. Наиболее крупные скопления — нижние трахеобронхиальные, правые и левые паратрахеальные лимфоузлы. От них лимфа поступает в бронхосредостенный ствол, далее слева — в грудной проток, а справа — в правый лимфатический проток.
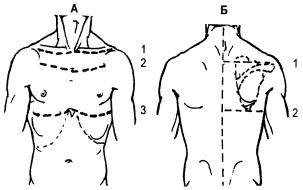
Условные вертикальные линии:
а) передняя срединная линия, проходит по средине грудины; б) грудинные или стернальные линии, правая и левая, проходят по краям
грудины; в) окологрудинные или парастернальные линии, находятся на средине рас-
стояния между груди иной и сосковой линиями; г) сосковые или срединно-ключичные линии, проходят через средину клю-
чицы или сосок у мужчин; д) передние подмышечные линии, проводятся по передним краям подмы-
шечных ямок; е) средние подмышечные линии, проходят по срединам подмышечных ямок;
ѐ) задние подмышечные линии, проходят по задним краям подмышечных ямок;
ж) лопаточные линии, проходят через нижние углы лопаток; з) околопозвоночные линии, находятся на уровне концов поперечных от-
ростков позвонков; и) задняя срединная или позвоночная линия, проходит по вершинам ости-
стых отростков позвонков.
Опознавательные горизонтальные линии грудной клетки и образованные ими области:
А. Вид спереди:
1 — ключичная линия, проходит через средины ключиц, пространства выше ключиц называются надключичными областями (ямками).
2 — реберная линия, проходит через II ребра. Пространства ниже
11
чиц до II ребер называются подключичными областями, наружные их части — ямками Моренгейма.
3 — горизонтальная линия, проходит на высоте мечевидного отростка, что соответствует месту прикрепления диафрагмы. Пространства выше этой линии называются сосковыми, ниже до края реберных дуг — подреберьями.
Б. Вид сзади:
1 — надостная линия, проходит через края акромиальных отростков на уровне лопаточных остей. Выше линии находятся надостные области (надостные ямки, надлопаточные ямки).
2 — межугловая линия, проходит через нижние углы лопаток. С надостной линией она образует лопаточные области. Пространство между лопатками называется межлопаточным пространством.
3 — пространства ниже углов лопаток называются подлопаточными областями.
Жалобы
Заболевания дыхательной системы, как правило, манифестируют весьма характерными симптомами, тщательный анализ которых позволяет в большинстве случаев поставить клинический диагноз уже при амбулаторном приеме или непосредственно у постели больного.
Первое, что врач должен выяснить у больных с заболеваниями дыхательной системы, — это жалобы больного, которые делятся на основные и дополнительные (общие). К основным жалобам относятся: одышка (крайняя степень одышки
— удушье), кашель, кровохаркание, боли в грудной клетке. Больные с патологией легких могут не предъявлять активных жалоб на одышку, поэтому необходимо целенаправленно расспрашивать их.
При наличии одной из вышеперечисленных жалоб необходимо выяснить у больного наличие или отсутствие остальных. Каждая жалоба больного должна тщательно исследоваться по следующей схеме (или алгоритму).
АЛГОРИТМ ИССЛЕДОВАНИЯ ЖАЛОБ БОЛЬНОГО
-Индивидуальные особенности жалобы, ее характеристика.
-Время появления жалобы, ее продолжительность, характер ее развития во времени, периодичность, сезонность.
-Возможные причины или факторы, которые провоцируют возникновение жалобы или ее усиление.
-Локализация и иррадиация болей (для жалобы «боли в грудной клетке»). -Причины уменьшения или исчезновения жалоб, эффективность лечения
жалоб.
Кашель.
Кашель может быть как произвольным актом, так и рефлекторным ответом на раздражение слизистой оболочки дыхательныхпутей, опосредуется центральными нейронами ствола мозга.
Кашель включает фазу энергичного выдоха с закрытием гортани и последующую фазу очень быстрого, взрывоподобного выхода сдерживаемого воздуха
12
одновременно с мокротой или другой раздражающей субстанцией.
Следует детально выяснить характеристики кашля: сухой или продуктивный
смокротой (мокрый), кратковременный или пароксизмальный; в какое время суток чаще себя проявляет, наконец,особенности звучания.
Сухой кашель возникает на ранних стадиях течения инфекции дыхательных путей или при вдыхании раздражающих веществ (пыль, дым или газ). В обоих случаях слизистая оболочка гортани, трахеи и бронхов не покрыта воспалительным экссудатом или содержание его чрезвычайно мало.
Недавно возникший кашель, ассоциированный с повышением температуры тела и другими симптомами инфекции дыхательных путей, может быть обусловлен острым бронхитом или пневмонией.
Хронический кашель в сочетании с сухими хрипами может указывать на наличие бронхиальной астмы, так как в ряде случаев бронхиальная астма манифестирует преимущественно кашлем.
Раздражающий хронический кашель может быть обусловлен гастроэзо-
фагеальной рефлюксной болезнью и раздражением легких кислым желудочным содержимым.
Сходный характер кашля может наблюдаться у пациентов, принимающих ингибиторы ангиотензин-иревращающего фермента (АПФ). Эти препараты назначаются для лечения артериальной гипертонии и сердечной недостаточности.
Убольных септическим эндокардитом, поражающим правые камеры сердца,
сухой изнуряющий кашель в вечерние и ночные часы может служить един-
ственным признаком рецидивирующей тромбоэмболии мелких ветвей легочной артерии.
Изменения в характере хронического кашля должны заставить задуматься о появлении нового заболевания (пневмония, первичный или метастатический рак легкого).
«Влажный» или продуктивный кашель отражает наличие экссудата в дыхательных путях, как, например, при хроническом бронхите или бронхоэктазах.
Кратковременные эпизоды кашля характерны для инфекций верхних дыхательных путей, а также для сухого плеврита.
Пролонгированный или пароксизмальный кашель присущ хроническо-
му бронхиту, а также коклюшу; в последнем случае в фазу выдоха возникает серия от 5 до 15 и более быстрых, последовательных и изнурительных кашлевых толчков, которые заканчиваются продолжительным вдохом через частично закрытую гортань — реприза. У детей внезапное появление пароксизмального кашля может быть следствием вдыхания инородного тела. Эту вероятность следует всегда учитывать ввиду невозможности получения от детей в этот момент какой-либо информации. Продолжением такого пароксизмального кашля может быть рвота или обморок.
Причиной обморока служит повышение внутри грудного давления в период пароксизмального кашля и нарушение венозного возврата к сердцу, что сопровождается уменьшением ударного объема и снижением перфузии головного мозга. Важно учитывать любую связь кашля со временем его возникновения. Кашель
сотделением мокроты у пациентов с хроническим бронхитом и бронхоэктазами
13
причиняет наибольшие неприятности при утреннем пробуждении и при вечернем отходе ко сну. Этот феномен может быть обусловлен изменениями в положении тела, что влечет за собой перемещение экссудата из пораженных нечувствительных областей бронхиального дерева в более чувствительные области. Изменение окружающей температуры, как это бывает при выходе из теплого помещения на холодный воздух, также провоцирует появление кашля у больных хроническим бронхитом. По этой причине, а также ввиду более частых инфекций дыхательных путей в зимнее время кашель возникает чаще и переносится тяжелее, нежели летом. Ночной кашель, пробуждающий больного, наблюдается при хроническом бронхите, однако в подобных случаях всегда следует учитывать возможность развития отека легких вследствие левожелудочковой недостаточности или митрального стеноза. Другими причинами ночного кашля могут быть бронхиальная астма (в особенности у детей), перемещение в гортань и трахею воспалительного секрета у пациентов с хроническими инфекциями носа (ринит) и придаточных пазух (гайморит), а также рефлюкс в дыхательные пути содержимого пищевода или желудка при ахалазии кардии, стриктурах пищевода, гастроэзофагеальной рефлюксной болезни. Следует обращать внимание и на звучание кашля.
Кашель, обусловленный воспалением надгортанника, нередко носит лаю-
щий характер.
Опухоли средостения или аневризма аорты могут оказывать давление на трахею и вызывать кашель с металлическим, трудно характеризуемым тембром («в тазу»).
Опухоль может затрагивать возвратную гортанную ветвь блуждающего нерва и нарушать тем самым правильность движения и полное смыкание голосовых связок; в этом случае кашель теряет свою взрывчатость и приобретает пыхтящий характер («бычий» кашель).
Болезни гортани, например злокачественная опухоль, могут быть заподозрены по появлению хриплого кашля и сопровождающему такой кашель стридору. Кашель, возникающий немедленно после начала еды или первых глотков жидкости, указывает на наличие трахеоэзофагеальной фистулы у больных раком верхних отделов пищевода.
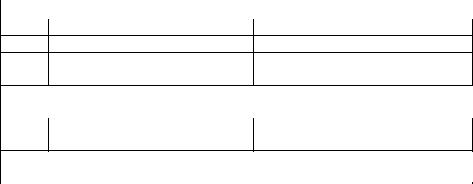
Шестибалльная шкала оценки дневного и ночного кашля:
Балл |
Дневной кашель |
Ночной кашель |
0Нет кашля
1Единичные кашлевые толчки
2Редкий кашель в течение дня
Нет кашля
Кашель, не прерывающий сон
Кашель, прерывающий сон не чаще 2 раз за ночь
3 |
Частый кашель, не влияющий на |
Кашель, приводящий к прерыванию |
|
дневную активность |
сна больше 2 раз за ночь |
4Частый кашель, снижающий дневЧастое прерывание сна из-за кашля ную активность
5 |
Тяжелый кашель, невозможность |
Кашель, не дающий возможности |
|
вести обычную активность |
уснуть |
14
Мокрота.
Важные сведения можно получить при осмотре мокроты не вооруженным глазом, хотя это не всегда приятная задача. Пациентам необходимо рассказывать, как правильно откашливать в чашку мокроту и измерять объем выделенной мокроты за 24 ч. Врач оценивает количество, консистению и цвет мокроты. В больших количествах мокрота выделяется при бронхоэктазах, легочном абсцессе или при прорыве эмпиемы плевры в бронх.
Выделение большого количества мокроты при изменении положения тела особенно характерна для бронхоэктазов и легочного абсцесса; при этих заболеваниях мокрота нередко распространяет неприятный запах ввиду инфицированности анаэробными микроорганизмами. Большое количество прозрачной, бесцветной мокроты может наблюдаться при относительно редко встречающейся альвеолярноклеточной карциноме; больные при этом отмечают солоноватый вкус мокроты.
Консистенция и цвет мокроты, безусловно, несут важные диагностические признаки.
Плотная, вязкая мокрота, которая нередко выделяется в форме бронхиальных слепков, характерна для бронхиальной астмы, особенно при ее сочетании с бронхопульмональным аспергиллезом.
Гнойная мокрота имеет зеленый или темно-зеленый цвет, а желтый цвет мокроты может свидетельствовать или о наличии гноя, или о большом содержании эозинофилов. Откашливаемая кровь может придавать мокроте ржавый цвет (пневмония) или иметь вид полосок или комочков.
Большой объем гнойной (желтой или зеленой) мокроты указывает на вероятный диагноз бронхоэктатичсской болезни или лобарной пневмонии. Дурно пахнущая, темная мокрота может свидетельствовать о наличии абсцесса легкого, вызванного анаэробной инфекцией. При этом розовый, пенистый секрет из трахеи, наблюдаемый при отеке легких, не следует путать с мокротой.
Кровохарканье.
Кровохарканье (гемофтиз, haemoptisis) — кашель с кровавой мокротой или выделение крови из дыхательных путей. Количество выделяемой крови может варьировать от одной или нескольких полосок в мокроте до стакана и более. При кровохаркании может выделяться чистая кровь или смесь крови с мокротой или слюной. Причинами кровохаркания наиболее часто служат бронхолегочные заболевания и значительно реже — заболевания сердечнососудистой системы и системы крови.
|
Причины кровохаркания: |
|
Заболевания легких |
|
|
Бронхит |
|
Пневмония |
Бронхиальная карцинома |
|
Туберкулез легких |
Инфаркт легкого (ТЭЛА) |
|
Инородное тело (трахеи или бронхов) |
Бронхоэктазы |
|
Синдром Гудпасчера: легочное кровотече- |
|
|
ние, гломерулонефрит, антитела к антиге- |
|
|
нам базальной мембраны |
|
15 |
|