Материал: McGraw-Hill_COVID-19_rus

которая приглашается в родильный зал не ранее начала потужного периода, ожидает рождения ребенка на расстоянии не менее 2-х метров от роженицы. Использование средств индивидуальной защиты обязательно.
• Число людей, оказывающих помощь в помещении должно быть минимизировано, чтобы уменьшить контакт с больным.
• Не рекомендовано отсроченное пережатие пуповины; не рекомендован контакт мать-ребенок; к груди не прикладывается, максимально быстро выносится из родильного зала.
•В зависимости от клинического состояния женщины возможно поддержание лактации для последующего грудного вскармливания ребенка после выздоровления матери.
•Первичная и реанимационная помощь новорожденному оказывается в свободном родильном зале или в специально выделенном помещении с учетом минимизации применения технологий, способствующих образованию внешнего инфицированного аэрозоля (санация трахеи, вентиляция мешком Амбу, неинвазивное введение сурфактанта).
• Предметы диагностики и лечения (стетоскоп, термометр и др.) и средства ухода должны быть индивидуального использования для каждого ребенка, после его перевода должны быть обработаны в соответствии
справилами.
•Врачи, медсестры и другой персонал, контактирующий с ребенком, должны находиться в средствах индивидуальной защиты.
•После рождения ребенок должен быть выведен из помещений,
предназначенных |
для |
беременных, |
рожениц |
и |
родильниц |
||
с COVID-19(+) и изолирован в специально выделенном отделении (обычно |
|||||||
отделение |
детской |
больницы). |
Транспортировка |
|
производится |
||
в транспортном кувезе, персонал использует средства защиты. Специально
выделенный |
медицинский |
автотранспорт |
подлежит |
дезинфекции |
по правилам работы с особо опасными инфекциями. |
|
|||
• У новорожденного ребенка берутся мазки из носа и ротоглотки на COVID-19 сразу после перемещения из родильного зала или сразу после установления постнатального контакта с COVID-19- позитивными людьми из его окружения. Далее исследование на наличие РНК SARS-CoV-2
41
Версия 6 (24.04.2020)

повторяется через 2-3 суток. Если оба результата исследлования отрицательные, то ребенок считается COVID-19 негативным. Если ребенок по эпидемиологическим показаниям должен находиться в карантине, то контрольные исследования биологического материала из носа, ротоглотки, а также стула проводятся на 10-12 сутки карантина с целью принятия решения о возможности его прекращения к 14 суткам. Если один из результатов исследования на наличие РНК SARS-CoV-2 положительный, то ребенок считается инфицированным данным вирусом и дальнейшие контрольные исследования проводятся в соответствии с рекомендациями по ведению пациентов с COVID-19.
• Вакцинация |
и неонатальный |
скрининг |
откладываются |
||
до установления COVID-отрицательного статуса. |
|
||||
• При |
необходимости |
медицинская |
помощь |
новорожденному |
|
оказывается в соответствии с клиническими рекомендациями. |
|||||
5.6. ОСНОВНЫЕ ПРИНЦИПЫ ТЕРАПИИ НЕОТЛОЖНЫХ |
|||||
СОСТОЯНИЙ |
|
|
|
|
|
5.6.1 |
Показания |
для |
перевода в |
ОРИТ (достаточно одного |
|
из критериев):
•ЧДД более 30/мин
•SpO2 ≤ 93%
•PaO2 /FiO2 ≤ 300 мм рт.ст.
•прогрессирование пневмонии (нарастание площади инфильтративных изменений более чем на 50% через 24-48 часов)
•снижение уровня сознания
• необходимость |
респираторной |
поддержки |
(неинвазивной |
иинвазивной вентиляции легких)
•нестабильная гемодинамика (систолическое АД менее 90 мм рт.ст. или диастолическое АД менее 60 мм рт.ст., потребность в вазопрессорных препаратах, диурез менее 0,5 мл/кг/час)
•синдром полиорганной недостаточности
•qSOFA > 2 балла
•лактат артериальной крови > 2 ммоль
42
Версия 6 (24.04.2020)

5.6.2. Интенсивная терапия острой дыхательной недостаточности
Развитие острой дыхательной недостаточности является одним из наиболее частых осложнений COVID-19. У пациентов с тяжелым и крайне тяжелым течением (10-15%) примерно после 5-го дня болезни сохраняется лихорадка, появляются симптомы дыхательной недостаточности, прогрессируют инфильтративные изменения в легких (вирусная пневмония), ОРДС.
Даже при легком течении COVID-19 при проведении КТ легких у большинства пациентов отмечены инфильтративные изменения - так, SARS-CoV-2 обнаруживался в носоглоточных смывах у 59% пациентов, а наличие инфильтративных изменений на КТ легких - у 88% пациентов с вероятным COVID-19.
Особенности вирусной пневмонии и ОРДС при COVID-19
ОРДС при COVID-19 диагностирован в среднем на 8-е сутки от начала заболевания, частота развития ОРДС при поступлении в ОРИТ около 60%, индекс PaO2/FiO2 при поступлении в ОРИТ 136 (103-234) мм рт.ст.
У пациентов с ОРДС вследствие COVID-19 описаны 2 различных варианта поражений легких:
1. Малорекрутабельные легкие (собственно, вирусная пневмония, более ранняя стадия): нормальная податливость легочной ткани, участки только матового стекла на КТ легких, локализованные субплеврально и вдоль междолевых щелей, низкая рекрутабельность легких - показана ИВЛ в положении лежа на животе (прон-позиции), РЕЕР 10-12 см вод.ст.
2. Рекрутабельные легкие (собственно, ОРДС), 20-30 % от всех ОРДС: низкая податливость респираторной системы, коллапс и ателектазирование альвеол, увеличение массы легочной ткани («влажные легкие»), высокая рекрутабельность легких - показана ИВЛ в прон-позиции, РЕЕР 15-20 см вод.ст.
Алгоритм оказания помощи при ОДН
Пациентам с острой дыхательной недостаточностью вследствие
COVID-19 рекомендовано использовать пошаговый подход в выборе
43
Версия 6 (24.04.2020)
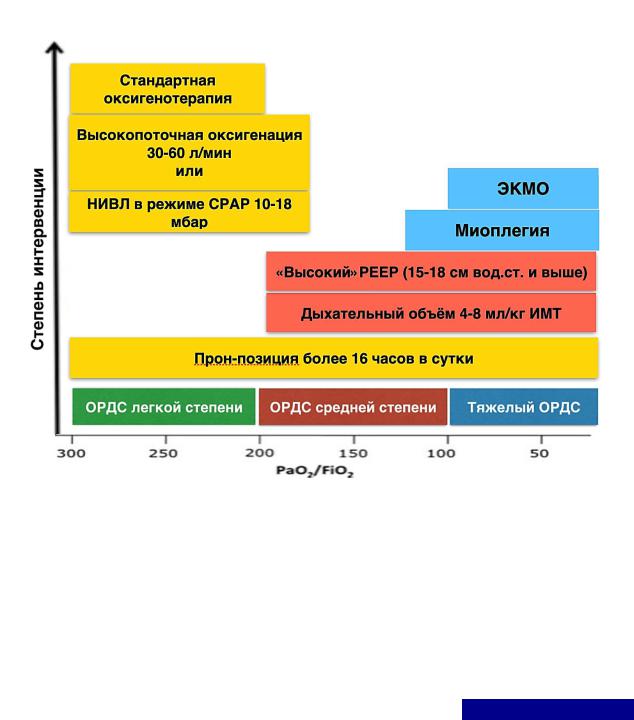
методов респираторной терапии для улучшения результатов лечения: при ОРДС легкой степени (PaO2/FiO2 200-300 мм рт.ст. или SpO2 80-90% при дыхании воздухом) рекомендовано использование стандартной оксигенотерапии (через лицевую маску или назальные канюли), высокопоточной оксигенации (ВПО) или неинвазивной ИВЛ (НИВЛ) в сочетании с прон-позицией, при ОРДС средней и тяжелой степени (PaO2/FiO2 обычно менее 150 мм рт.ст. или SpO2 менее 75% при дыхании воздухом) показана интубация трахеи и инвазивная ИВЛ в сочетании с пронпозицией (схема 1).
Cхема 1. Пошаговый подход в выборе респираторной терапии COVID-19
44
Версия 6 (24.04.2020)

Оксигенотерапия и НИВЛ
У пациентов с COVID-19 и насыщением гемоглобина кислородом менее 92% рекомендовано начало оксигенотерапии до достижения 96-98%.
Пациентам с гипоксемической ОДН вследствие COVID-19 на первом этапе рекомендовано использовать высокопоточную оксигенацию с потоком 30-60 л/мин вместо стандартной оксигенотерапии или НИВЛ, так как она имеет преимущества в обеспечении адекватной оксигенации и не увеличивает риск передачи инфекции; при использовании высокопоточной оксигенотерапии рекомендовано надеть на пациента защитную маску.
Пациентам с COVID-19 рекомендовано сочетание оксигенотерапии (стандартной или высокопоточной) с положением пациента лежа на животе
не |
менее 12-16 часов |
сутки, что приводит |
к улучшению оксигенации |
||
и возможному снижению летальности. |
|
||||
|
|
|
|
|
|
|
|
У пациентов |
с |
гипоксемической |
(паренхиматозной) ОДН |
|
|
|
|
|
|
при |
COVID-19 НИВЛ |
и |
высокопоточная |
оксигенация рекомендована |
|
при сочетании низкой рекрутабельности альвеол (собственно, вирусная
(поли)очаговая пневмония) с незначительно сниженной или нормальной податливостью легких и грудной стенки, продемонстрировано преимущество высокопоточной оксигенации пред НИВЛ у этих пациентов.
При отсутствии технической возможности проведения высокопоточной оксигенотерапии или ее неэффективности рекомендовано использование неинвазивной вентиляции аппаратами НИВЛ для стационарного или домашнего использования в режиме СРАР до 15-18 см вод.ст. (см. клинические рекомендации ФАР «Применение неинвазивной вентиляции легких»).
|
При неэффективности НИВЛ – гипоксемии, метаболическом ацидозе |
|||
или |
отсутствии |
увеличения |
индекса |
PaO2/FiO2 |
в |
течение 2 часов, |
высокой работе |
дыхания |
(десинхронизация |
с респиратором, участие вспомогательных мышц, «провалы» во время триггирования вдоха на кривой «давление-время») – показана интубация трахеи и переход к традиционной ИВЛ.
45
Версия 6 (24.04.2020)