Материал: Bilet_20
Билет № 20
-
Срединный нерв, наиболее характерные зоны страдания, клиника поражения.
-
Остеохондроз поясничного отдела позвоночника, компрессионно-корешковые, компрессионно-сосудистые проявления, клиника, диагностика, лечение консервативное и хирургическое
-
Электромиография (стимуляционная и игольчатая) в диагностике неврологических заболеваний.
-
Задача ABO и резус
1. Срединный нерв, наиболее характерные зоны страдания, клиника поражения.
|
Название мышцы |
Функция |
Симптом при поражении |
Проверка силы (тест) |
|
Круглый пронатор |
Из положения супинации в положение пронации |
Предплечье в положении супинации |
Оказание сопротивления во время пронации |
|
Длинная ладонная мышца |
Кисть совершает ладонное сгибание |
Кисть в положении тыльного сгибания |
При сгибании кисти на себя в лучезапястном суставе ощущается сопротивление. |
|
Лучевой сгибатель кисти |
Кисть совершает ладонное сгибание с девиацией в лучевую сторону. |
Кисть разогнута с девиацией в локтевую сторону |
Оказание сопротивления при сгибании с девиацией в луч. сторону |
|
Длинный сгибатель I пальца |
Сгибание ногтевой фаланги I пальца |
Дистальная фаланга I пальца разогнута |
Сопротивление сгибанию ногтевой фаланги I пальца |
|
Поверхностный сгибатель пальцев (II-V) |
Сгибание пальцев в средних фалангах |
Пальцы разогнуты в средних фалангах (при попытке сжать пальцы в кулак – сгибается только основание фаланги |
Соединение рук в замок |
|
Глубокий сгибатель II, III пальцев |
Царапающие движения II, III пальцев (сгибание) |
Ногтевые фаланги II, III пальцев разогнуты |
Образовать колечко с I пальцем; врач пытается разорвать его. |
|
Мышца, противопоставляющая I палец |
Противопоставление I пальца мизинцу; ногтевая фаланга касается основания мизинца |
I палец не противопоставляется, движение в плоскости ладони (уплощение тенора) |
Врач пытается вытащить кусочек бумаги, зажатый между ногтевыми фалангами I и II пальцев. |
|
Короткая отводящая мышца |
Отведение основной фаланги I пальца |
I палец приведен |
Оказание сопротивления отведению I пальца |
|
Короткий сгибатель I пальца |
Сгибание основной фаланги I пальца |
I палец разогнут |
Оказание сопротивления сгибанию I пальца |
+ Срединный нерв – образуется из плечевого сплетения из среднего и нижнего первичных пучков и медиального и латерального вторичных.
Мышцы:
-
Круглый пронатор - при сокращении - предплечье из положения супинации переходит в положение пронации. Симптомы поражения – предплечье в положении супинации, кисть в положении супинации
-
Длинная ладонная мышца – при сокращении кисть совершает ладонное сгибание. При поражении – кисть в положении тыльного сгибания.
-
Лучевой сгибатель кисти – принимает участие в ладонном сгибании и отведении в лучевую сторону кисти. Поражение – кисть разогнута с девиацией в локтевую сторону.
-
Поверхностный сгибатель пальцев (2-5) – сгибает средние фаланги этих пальцев. Функцию проверяем – руки в замок. Поражение – пальцы разогнуты в этих фалангах.
-
Глубокий сгибатель 2-3 пальцев - сгибание ногтевых фаланг этих пальцев. Функция – царапающие движения, колечки. При поражении ногтевые фаланги разогнуты.
-
Длинный сгибатель 1 пальца – при сокращении сгибается ногтевая фаланга 1 пальца. Функция – колечко.. поражение ногтевая фаланга 1 п разогнута.
Мышцы области тенара:
-
Мышца противопоставляющая 1 п. – коснуться основания мизинца. Функция удержать лист бумаги. Поражение 0 невозможно противопоставление 1 п.
-
Короткий сгибатель 1 п – сгибает 1 п, поражение – преобладает разгибание 1 п.
-
Короткая мышца отводящая 1 п – отводит 1 п , при поражении 1 п приведен.
Рука- «обезьянья кисть»
Кожная
иннервация правой руки (синий – локтевой
нерв, зеленый – срединный, красный -
зона иннервации лучевого нерва)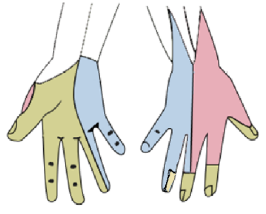
Причинами являются:
-
травма: поражение плеча при переломе средней части плечевой кости, локтя; чаще всего ладонной поверхности запястья при любой резаной ране, даже поверхностной;
-
сдавление: головой спящего партнера — «паралич влюбленных»; наложение жгута; после длительной езды на велосипеде — «паралич велосипедистов».
Наиболее характерные зоны страдания нерва:
На плече срединный нерв может сдавливаться в «наднадмыщелковом кольце» или «плечевом канале». Этот канал существует только в тех случаях, когда плечевая кость имеет добавочный отросток, так называемый наднадмыщелковый апофиз, который располагается на 6 см выше медиального надмыщелка на середине расстояния между ним и передним краем плеча. От медиального надмыщелка плеча до наднадмыщелкового апофиза тянется фиброзный тяж. В результате образуется костно-связочный канал, через который проходят срединный нерп и плечевая или локтевая артерия. Существование наднадмыщелкового апофиза изменяет путь срединного нерва. Нерв смещается кнаружи, достигая внутреннего желоба бицепса, и натягивается. Синдром наднадмыщелкового локтевого желоба - это туннельный синдром, который характеризуется болью, парестезиями и гипестезией в зоне иннервации срединного нерва, слабостью сгибателей кисти и пальцев мышц, противопоставляющих и отводящих большой палец. Болезненные ощущения провоцируют разгибание предплечья и пронацию в сочетании с форсированным сгибанием пальцев. Наднадмыщелковый апофиз встречается в популяции примерно у 3 % лиц. Синдром наднадмыщелкового апофиза возникает редко.
Срединный нерв может сдавливаться также в области предплечья, где он проходит два фиброзно-мышечных туннеля (мышечная бутоньерка круглого пронатора и аркада поверхностного сгибателя пальцев). Два верхних пучка круглого пронатора (надмыщелковый - изнутри и венечный - снаружи) образуют кольцо, проходя через которое срединный нерв отделяется от расположенной латерально от него плечевой артерии. Несколько ниже нерв, сопровождаемый локтевой артерией и венами, проходит через аркаду поверхностного сгибателя пальцев. Аркада располагается в наиболее выпуклой части косой линии луча, на внутреннем склоне венечного отростка. Анатомической основой для раздражения нерва является гипертрофия круглого пронатора либо, иногда, - необычно толстый апоневротический край поверхностного сгибателя пальцев.
Синдром круглого пронатора - компрессия срединного нерва при его прохождении, как через кольцо круглого пронатора, так и через аркаду поверхностного сгибателя пальцев. Клиническая картина включает в себя парестезии и боли в пальцах и кисти. Боли нередко иррадиируют на предплечье, реже - на предплечье и плечо. Гипестезия выявляется не только в пальцевой зоне иннервации срединного нерва, но и внутренней половине ладонной поверхности кисти. Часто обнаруживается парез сгибателей пальцев, а также противопоставляющей мышцы и короткой отводящей мышцы I пальца. Постановке диагноза помогают выявление местной болезненности при надавливании в области круглого пронатора и возникновение при этом парестезии в пальцах, а также элевационный и турникетный тесты.
Следующий уровень возможной компрессии срединного нерва - запястье. Здесь расположен запястный канал, дно и боковые стенки которого образуют кости запястья, а крышу - поперечная ладонная связка. Через канал проходят сухожилия сгибателей пальцев, а между ними и поперечной ладонной связкой - срединный нерв. Утолщение сухожилий сгибателей пальцев или поперечной ладонной связки может привести к компрессии срединного нерва и питающих его сосудов. Синдром запястного канала относится к группе туннельных невропатий.
Синдром запястного канала наиболее часто встречается у женщин старшего возраста. Это заболевание считается профессиональным у работников, выполняющих монотонные сгибательно-разгибательные движения кисти (например, при сборке машин). Также этим заболеванием страдают сурдопереводчики и мотогонщики, пианисты, а также боулеры, барабанщики и нередко художники со стажем. Широко распространено представление, что длительная ежедневная работа на компьютере, требующая постоянного использования клавиатуры, является фактором риска развития синдрома запястного канала.[
Синдром запястного канала проявляется болью, покалыванием и онемением (парестезией) в зоне иннервации срединного нерва (слабость сгибания кисти, большого и указательного пальцев, гипостезия их ладонной поверхности).
Для объективной диагностики синдрома запястного канала применяется тест Тинеля (перкуссия над местом прохождения срединного нерва в области запястья, в случае положительного теста сопровождается парестезией в пальцах и на ладони), а также тест Фалена (максимальное сгибание в течение трёх минут вызывает болезненность и парестезию на ладонной поверхности 1-3 и частично 4 пальцев).
2. Остеохондроз поясничного отдела позвоночника, компрессионно-корешковые, компрессионно-сосудистые проявления, клиника, диагностика, лечение консервативное и хирургическое.
Корешковый синдром - дискогенная пояснично-крестцовая радикулопатия (радикулит). Поражение корешков этого уровня клинически проявляется чувст (боль, парестезия, анестезия), двиг (парез отдельных мышечных групп) расстройствами, изменениями сухожильных рефлексов (сначала повышение, потом снижение). Имеются также вегетативные нарушения. Одновременно определяют в разной степени проявляющиеся вертеброгенные синдромы: мышечно-тонические, вегетативно-сосудистые и нейродистрофические.
Основным клиническим синдромом поражения корешка L5 я-я боль в верхнем отделе ягодицы, кот иррадиирует по внеш пов-ти бедра, перед пов-ти голени и стопы в большой палец. Боль чаще стреляющего хар-ра, резко обостряется во время движений туловища, изменения положения тела, чиханья, кашля. В этих же участках наблюдается ощущение онемения. Во время осмотра отмечают слабость и гипотрофию мышц, кот разгибают большой палец, гипестезию в участке иннервации этого корешка. Коленные и ахилловые рефлексы не изменяются.
Синдром поражения корешка S1 характерный для остеохондроза пояснично-крестцового диска. Жалобы на боль в ягодичной области, кот распр по задней пов-ти бедра, голени, внеш пов-ти стопы, иррадиирует в пятку, мизинец. Тонус мышц ягодицы, задней части бедра и голени снижен. Отмечают также слабость сгибателей большого пальца, иногда стопы. К частым симптомам относят снижение/исчезновение ахиллового рефлекса. В участке иннервации S1 корешка определяют незначительную гипестезию.
Остеохондроз LIII межпозвонкового диска. Боль распр по перед пов-ти бедра и внутренней пов-ти голени. Отмечаются слабость и атрофия четырехглавой мышцы бедра. Снижается или исчезает коленный рефлекс. Чувствительность кожи нарушается по корешковому типу, определяют гиперестезию, которая сменяется гипестезией.
Поражение L5 и S1 корешков. Боль в пояснично-крестцовом участке, чаще стреляющего хар-ра, с ощущением онемения. Боль иррадиирует по задней и внешней пов-ти бедра, голени и стопы. Физическая нагрузка, кашель, чиханье делают ее более острой. Движения позвоночника резко ограниченные во время наклонов. Боль может быть настолько сильной, что больной приобретает характерную позу. В основном он лежит на спине с согнутыми в коленных суставах нижними конечностями.
Поражение корешков поясничных и крестцовых сегментов СМ м/т сопровождаться вегетативными нарушениями, кот проявляются снижением t кожи, повышением потоотделения в участке иннервации соответствующих корешков, ослаблением пульса на соответствующих артериях.
Корешково-сосудистый синдром развивается вследствие компрессии корешковых/корешково-спинномозговых артерий грыжами поясничных межпозвоночных дисков или под влиянием других факторов. Возникает клиника радикуло-ишемии или радикуломиелоишемии. М/т проявляться синдромами поражения эпиконуса, конуса, конского хвоста, «паралитического ишиаса». В клинике преобладают двиг, чувств р-ва при наличии умеренного или слабо выраженного болевого синдрома, а иногда и его отсутствия.
Диагностика:
Исследование смж, рентгенографию, КТ, МРТ позвоночника.
Лечение:
В острый период - постельный режим, покой и обезболивающие. Твердая постель (щит). Местные средства: грелку, мешочек с горячим песком, горчичники, банки.
Анальгин - 3 мл 50 % р-ра, баралгин 2 мл внутримышечно.
Препараты с противовоспалительным и обезболивающим действием: мовалис 7,5 мг 2 р/д после еды на протяжении 5-7 дней или 1,5 мл в/м ч/з день (3-5 инфузий).
Для уменьшения отека корешка СМ нерва назначают дегидратационные средства: фуросемид 40 мг, гипотиазид - 25 мг в день в течение 3-4 дней, эуфиллин 10 мл 2,4 %р-ра в/в в 10 мл 40 % раствора глюкозы.
Физиотерапия: электрофорез новокаина, кальция хлорида, магнитотерапию, массаж, ЛФК.
При стойком болевом синдроме используют хирургическое лечение. Проводят т/о при наличии беспрерывной боли, выраженных двигательных расстройств. Срочными показаниями к оперативному лечению я-я выпадения межпозвонкового диска с компрессией корешково-спинномозговой артерии и развитием двигательных расстройств в виде вялых парезов или параличей, нарушения мочеиспускания.