Материал: В-Л-Быков-Цитогогия_и_общая_гистология
Средняя часть ЕПК (реверсивная зона) представляет собой зрелую резорбционную полость, выстланную клетками типа макрофагов и сменяющими их преостеобластами. Задняя часть ЕПК (замыкающий конус) выстлана остеобластами, которые заполняют резорбционный тоннель от его периферии (цементирующая линия) концентрически расположенными костными пластинками.
РЕПАРАТИВНАЯ РЕГЕНЕРАЦИЯ КОСТИ
Репаративная регенерация кости после ее перелома осуществляется благодаря наличию в ней значительного количества камбиальных остеогенных клеток (в надкостнице, эндосте и каналах остеонов), которые мигрируют в участок повреждения, пролиферируют и дифференцируются в остеобласты, вырабатывающие межклеточное вещество кости. Течение репаративной регенерации кости во многом сходно с ее гистогенезом в эмбриональном периоде.
Факторы, влияющие на ход репаративной регенерации кости.
Характер клеточных процессов при регенерации, ее активность, а также сроки восстановления строения и функции кости после перелома зависят от многих общих (возраст, состояние питания) и локальных факторов. Важнейшими из последних являются степень репозиции (сопоставления) отломков и неподвижности (иммобилизации) краев костной раны. Существенную роль играют также условия кровоснабжения области перелома, оказывающие влияние на направление развития остеогенных клеток-предшественников, которые могут дифференцироваться не только в остеобласты, но и в другие клетки линии механоцитов, например, фибробласты или хондробласты.
Заживление перелома кости первичным костным сращением (без образования мозоли) наблюдается при оптимальном сопоставлении отломков путем остеосинтеза и иммобилизации (рис. 12-20). При этом гибнет незначительная часть костной ткани по обеим сторонам от перелома, которая резорбируется остеокластами и макрофагами. Кровоизлияние в область перелома невелико. Остеогенные клетки пролиферируют и в условиях хорошего кровоснабжения дифференцируются в остеобласта, которые образуют пластинчатую костную ткань.
Заживление перелома кости вторичным костным сращением (с
образованием мозоли) происходит в отсутствие оптимальной иммобилизации и сопоставления костных отломков, между которыми имеется промежуток. Последний заполняется сначала свернувшейся кровью, а спустя несколько дней
-рыхлой волокнистой соединительной (грануляционной) тканью.
-391 -
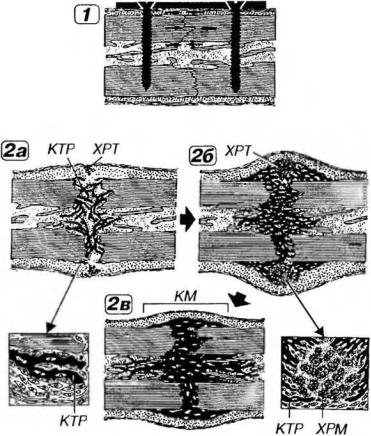
Рис. 12-20. Репаративная регенерация кости при переломе (по R.Krstic, 1985, с изменениями). 1 - заживление перелома кости первичным костным сращением (без образования мозоли) при незначительной гибели костной ткани и оптимальном сопоставлении отломков путем остеосинтеза и иммобилизации. Образование пластинчатой костной ткани, связывающей отломки. 2 - заживление перелома кости вторичным костным сращением (с образованием мозоли) в отсутствие оптимальной иммобилизации и сопоставления костных отломков, разделенных промежутком. 2а - дифференцировка хондробластов и образование хрящевой ткани (ХРТ) снаружи от краев костных отломков, которые изнутри связываются костными трабекулами (КТР), показанными в рамке слева. 26 - разрастание анастомозирующих КТР, связывающих костные отломки. ХРТ снаружи костных отломков формирует хрящевую мозоль (ХРМ), которая временно спаивает их концы (показана в рамке справа). 2в - замещение костной тканью ХРТ и формирование костной мозоли (КМ), которая со временем замещает ХРМ (начало этого процесса показано в рамке справа).
- 392 -
Остеогенные клетки в условиях слабого кровоснабжения области перелома дифференцируются не в остеобласты, а в хондробласты, (частично в фибробласты), быстро образующие хрящевую мозоль, которая снаружи спаивает концы костных отломков, окружая их в виде муфты и тем самым временно обеспечивая их необходимую фиксацию. Часть остеогенных клеток дифференцируется в остеобласты, которые образуют многочисленные анастомозирующие костные трабекулы, связывающие костные отломки изнутри. В дальнейшем разрастающиеся костные трабекулы формируют костную мозоль, прочно связывающую костные отломки и замещающую хрящевую, которая разрушается хондрокластами. Костная мозоль, имеющая строение трабекулярной кости, постепенно перестраивается с образованием компактной кости.
ЭКТОПИЧЕСКОЕ РАЗВИТИЕ КОСТНОЙ ТКАНИ
Эктопическое развитие костной ткани (от греч. ek - вне и topos -
место), т.е. ее возникновение в необычных местах, происходит в органах, не имеющих отношения к скелету (почках, щитовидной железе, поперечнополосатых мышцах, сухожилиях, стенке крупных артерий и др.). Его источником служат клетки-предшественники, находящиеся, повидимому, в соединительной ткани, которые под влиянием индуцирующих (остеогенетических) факторов, превращаются в остеобласты, вырабатывающие межклеточное вещество костной ткани. Остеогенетические факторы, вероятно, выделяются особенно активно в участках повреждения органов и в воспалительных очагах, поскольку в них наиболее часто обнаруживают эктопическую костную ткань. Одной группой таких факторов, изученных наиболее подробно и полученных в чистом виде, служат костные морфогенетические белки (КМБ), в частности, КМБ-3 (остеогенин). Введение этого белка в рыхлую волокнистую соединительную ткань (или в какой-нибудь орган, например, скелетную мышцу) может индуцировать в ней развитие костной ткани. Мощным остеоиндуцирующим влиянием обладает деминерализованный костный матрикс. Некоторые ткани продуцируют вещества-индукторы остеогенеза. В частности, этим свойством обладает переходный эпителий мочевыводящих путей, который при трансплантации в волокнистую соединительную ткань закономерно вызывает развитие в ней костной ткани.
- 393 -
КОСТЬ КАК ОБЪЕКТ ТРАНСПЛАНТАЦИИ И ТКАНЕВОЙ ИНЖЕНЕРИИ
При утрате значительных по размеру участков кости (вследствие ее повреждения или после удаления опухоли) возникает необходимость в возмещении возникшего дефекта. Число больных, нуждающихся в операциях по восстановлению целостности костей, очень велико: только в США, например, оно превышает 1 млн. ежегодно. Оптимальным методом лечения служит трансплантация костной ткани. Для этой цели используют аутотрансплантаты или аллотрансплантаты.
Аутотрансплантация кости ограничена в своих возможностях имеющимися резервами костной ткани в организме, к тому же пересаженный костный аутотрансплантат, лишенный нормального кровоснабжения, обычно гибнет и постепенно рассасывается, замещаясь костной тканью, которая растет из отломков. Указанная операция, однако, не бесполезна, поскольку пересаженная костная ткань механически скрепляет концы отломков, служит направляющим элементом для растущих костных трабекул и, по-видимому, индуцирует и стимулирует развитие новой костной ткани.
Аллотрансплантация кости (обычно полученной от трупа) вследствие тканевой несовместимости донора и реципиента завершается отторжением трансплантата. Несмотря на реакцию отторжения, пересаженная костная ткань все же способствует стимуляции остеогенеза в костных отломках реципиента.
Использование новых материалов для костных протезов создает возможности для восстановления целостности костей путем стимуляции и пространственной организации остеогенеза. Наряду с использованием протезов из биологически инертных материалов, в последние годы применяют недавно разработанные специальные пористые и биоактивные (например, содержащие гидроксиапатиты) материалы, структура которых способствует прорастанию костной ткани сквозь выполненный из них трансплантат. Интересным направлением может служить использование пористых биодеградируемых материалов, которые временно выполняют роль опорных и направляющих элементов, способствующих росту костной ткани, а в дальнейшем - постепенно рассасываются.
Индукция остеогенеза - новый перспективный подход к восстановлению целостности костей - может осуществляться несколь-
- 394 -
кими путями. Один из них связан с применением порошка из деминерализованной кости, который при внесении в область повреждения индуцирует и стимулирует рост костной ткани. Объем получаемой таким путем ткани, однако, не всегда оказывается достаточным для достижения клинического эффекта. Другим перспективным направлением представляется использование костных морфогенетических белков для индукции костной ткани (в сочетании с деминерализованным матриксом или без него) и факторов роста (таких, как, например, ТФРβ) для стимуляции ее роста.
СОЕДИНЕНИЯ КОСТЕЙ
Соединения костей разделяются на непрерывные - синартрозы (от греч. syn - вместе и arthron - сустав), являющиеся неподвижными или малоподвижными, и прерывные - суставы, или диартрозы (от греч. dia - через и arthron - сустав), обеспечивающие подвижность костей.
Непрерывные соединения костей (синартрозы)
Непрерывные соединения костей (синартрозы) разделяются в зависимости от характера ткани, осуществляющей связь между костями, на три типа: (1) синдесмозы, (2) синхондрозы и (3) синостозы.
1.Синдесмозы (от греч. syn - вместе и desmos - связка) - соединения костей посредством плотной волокнистой соединительной ткани. У человека к таким соединениям относят межкостные перепонки, связывающие кости предплечья, голени, швы между костями черепа в период роста (очень широкие
уплода и младенца - роднички).
2.Синхондрозы (от греч. syn - вместе и chondros - хрящ) - соединения костей посредством хрящевой ткани. Примерами таких соединений служат соединение между ребрами и грудиной с помощью гиалинового хряща или лонное сращение, основную массу которого образует волокнистая хрящевая ткань. Временными синхондрозами являются соединения костных диафиза и эпифизов пластинкой эпифизарного гиалинового хряща в ходе развития кости. Важнейший вид синхондроза представлен в организме межпозвонковыми дисками.
Межпозвонковые диски связывают тела позвонков и благодаря своему строению обеспечивают некоторую степень подвижности. Они
- 395 -