Материал: Патан Серов учебник
С дефицитом гастромукопротеина связано развитие пернициозоподобных В12-дефицитных анемий при раке, лимфогранулематозе, сифилисе, полипозе, коррозивном гастрите и других патологических процессах в желудке. При этих патологических процессах в желудке вторично возникают воспалительные, дистрофические и атрофические изменения в железах дна с нарушением секреции гастромукопротеина и эндогенной недостаточностью витамина B12. Такой же генез имеет пернициозоподобная анемия, возникающая спустя несколько лет после удаления желудка (агастрическая B^--дефицитная анемия).
Нарушение всасывания витамина B12 и/или фолиевой кислоты в кишечнике лежит в основе рядаВ12(фолиево)дефицитных анемий. Это глистная - дифиллоботриозная - анемия при инвазии широким лентецом, анемия при спру - спру-анемия, а также анемия после резекции тонкой кишки - анэнтеральная В12(фолиево)дефицитная анемия.
Причиной развития B12(фолиево)дефицитных анемий может быть также экзогенная недостаточность витамина B12 и/или фолиевой кислоты алиментарной природы, например у детей при вскармливании козьим молоком(алиментарная анемия) или при лечении некоторыми лекарственными препаратами (медикаментозная анемия).
Гипо- и апластические анемии. Эти анемии являются следствием глубокого угнетения кроветворения, особенно молодых элементов гемопоэза.
Причиной развития таких анемий могут быть как эндогенные, так и экзогенные факторы. Среди эндогенныхфакторов большое место занимают наследственные, с которыми связано развитие семейной апластической анемии (Фанкони) и гипопластической анемии (Эрлиха).
Семейная апластическая анемия (Фанкони) встречается очень редко, обычно у детей, чаще у нескольких членов семьи. Тяжелая хроническая гиперхромная анемия характеризуется мегалоцитозом, ретикулоцитозом и микроцитозом, лейко- и тромбопенией, геморрагиями, аплазией костного мозга. Она нередко сочетается с пороками развития.
Гипопластическая анемия (Эрлиха) имеет острое и подострое течение, характеризуется прогрессирующей гибелью активного костного мозга, сопровождается кровоточивостью, иногда присоединением сепсиса. В крови наблюдается уменьшение числа всех форменных элементов крови без признаков регенерации.
Для эндогенных гипо- и апластических анемий наиболее характерно поражение эритробластического ростка крови (эритрона) с потерей способности костного
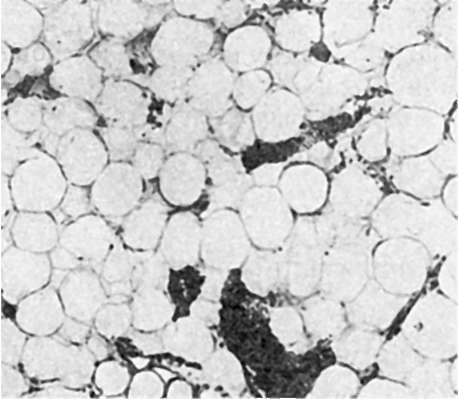
мозга к регенерации. Происходит гибель активного костного мозга плоских и трубчатых костей, он замещается желтым, жировым (рис. 128). Среди массы жира в костном мозге встречаются единичные кроветворные клетки. В случаях полного опустошения костного мозга и замещения его жиром говорят о «чахотке» костного мозга - панмиелофтизе.
В качестве экзогенных факторов, ведущих к развитию гипопластических и апластических анемий, могут выступать лучевая энергия (радиа-
306
ционная анемия), токсические вещества (токсическая, например, бензольная анемия), такие лекарственные препараты, как цитостатические, амидопирин, атофан, барбитураты и др. (медикаментозная анемия).
При экзогенных гипо- и апластических анемиях в отличие от эндогенных анемий полного подавления гемопоэза не происходит, отмечается лишь угнетение регенераторной способности костного мозга. Поэтому в пунктате из грудины можно найти молодые кле-
Рис. 128. Апластическая
анемия. Активный костный мозг заменен жировым
точные формы эритро- и миелопо-
этического ряда. Однако при длительном воздействии активный костный мозг опустошается и замещается жировым, развивается панмиелофтиз. Присоединяется гемолиз, возникают множественные кровоизлияния в серозных и слизистых оболочках, явления общего гемосидероза, жировая дистрофия миокарда, печени, почек, язвенно-некротические и гнойные процессы, особенно в желудочно-кишечном тракте.
Гипо- и апластические анемии возникают также при замещении костного мозга лейкозными клетками, метастазами злокачественной опухоли, обычно рака (рак предстательной, молочной, щитовидной желез, желудка), или костной тканью при остеосклерозе (остеосклеротическая анемия). Анемия на почве остеосклероза встречается
при остеомиелопоэтической дисплазии, мраморной болезни(остеосклеротическая анемия Альберс-Шенберга) и др. (см. Болезни костно-мышечной системы).
Анемии вследствие повышенного кроворазрушения (гемолитические анемии)
307
Гемолитические анемии - большая группа заболеваний крови, при которых процессы кроворазрушения преобладают над процессами кровообразования. Разрушение эритроцитов, или гемолиз, может быть как внутрисосудистым, так и внесосудистым (внутриклеточным). В связи с гемолизом при гемолитических анемиях постоянно встречаются общий гемосидероз и надпеченочная (гемолитическая) желтуха, выраженные в той или иной степени в зависимости от интенсивности гемолиза. В ряде случаев развивается «острый нефроз выделения» продуктов гемолиза - гемоглобинурийный нефроз. Костный мозг реагирует на разрушение эритроцитов гиперплазией и поэтому становится розово-красным, сочным в губчатых костях и красным - в трубчатых. В селезенке, лимфатических узлах, рыхлой соединительной ткани возникают очагиэкстрамедуллярного кроветворения.
Гемолитические анемии подразделяют на анемии, обусловленные преимущественно внутрисосудистым или преимущественно внесосудистым (внутриклеточным) гемолизом (Кассирский И.А., Алексеев Г.А., 1970).
Гемолитические анемии, обусловленные преимущественно внутрисосудистым гемолизом. Они возникают от разных причин. К ним относятся гемолитические яды, тяжелые ожоги (токсические анемии),малярия, сепсис (инфекционные анемии), переливание несовместимой по группе и резус-фактору крови(посттрансфузионные анемии). Большую роль в развитии гемолитических анемий играют иммунопатологические процессы (иммунные гемолитические анемии). Среди таких анемий выделяютизоиммунные гемолитические анемии (гемолитическая болезнь новорожденных) и аутоиммунные гемолитические анемии (при хроническом лимфолейкозе, карциноматозе костного мозга, системной красной волчанке, вирусных инфекциях, лечении некоторыми лекарственными препаратами; пароксизмальная холодовая гемоглобинурия).
Гемолитические анемии, обусловленные преимущественно внесосудистым
(внутриклеточным) гемолизом. Они носят наследственный (семейный) характер. Распад эритроцитов в этих случаях происходит в макрофагах преимущественно селезенки, в меньшей степени костного мозга, печени и лимфатических узлов. Спленомегалия становится ярким клиникоморфологическим признаком анемии. Гемолизом объясняется раннее появление желтухи, гемосидероза. Таким образом, для этой группы анемий характерна триада -анемия, спленомегалия и желтуха.
Гемолитические анемии, обусловленные преимущественно внутриклеточным гемолизом, делят на эритроцитопатии, эритроцитоферментопатии и гемоглобинопатии (гемоглобинозы).
К эритроцитопатиям относят наследственный микросфероцитоз (микросфероцитарная гемолитическая анемия) и наследственный овалоцитоз, или эллиптоцитоз (наследственная овалоцитарная гемолитическая анемия). В основе этих видов анемии лежит дефект структуры мембраны эритроцитов, что обусловливает их нестойкость и гемолиз.
Эритроцитоферментопатии возникают при нарушении активности ферментов эритроцитов. Дефицит в эритроцитах глюкозо-6- фосфатдегидрогеназы - основного фермента
308
пентозофосфатного пути - характеризуется острыми гемолитическими кризами при вирусных инфекциях, приеме лекарств, употреблении в пищу плодов некоторых бобовых растений (фавизм). Аналогичная картина развивается и при дефиците в эритроцитах ферментов гликолиза (пируваткиназы). В ряде случаев при дефиците глюкозо-6-фосфатдегидрогеназы развивается хроническая гемолитическая анемия.
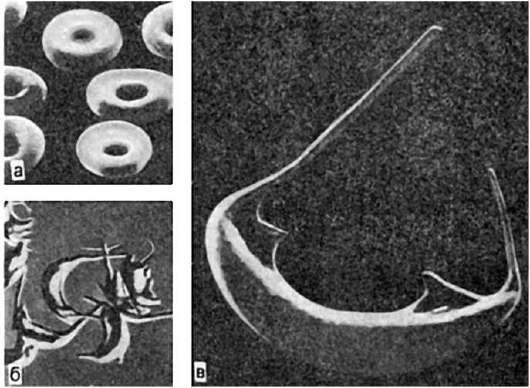
Гемоглобинопатии, или гемоглобинозы, связаны с нарушением синтеза гемоглобина (α- и β- талассемия) и его цепей, что ведет к появлению аномальных гемоглобинов - S (серповидноклеточная анемия), С, D, Е и др. Нередко сочетание серповидно-клеточной анемии (рис. 129) с другими формами гемоглобинопатии (гемоглобинозы S-группы). Нару-
Рис.
129. Серповидно-клеточная анемия (исследование в растровом электронном микроскопе):
а - нормальные эритроциты. х5000; б - эритроциты серповидной формы. х1075; в - серповидный эритроцит. х8930 (по Бесси и др.)
шение синтеза гемоглобина, появление аномальных гемоглобинов сопровождаются распадом эритроцитов и развитием гемолитической анемии.
Опухоли системы крови, или гемобластозы
Опухоли системы крови, или гемобластозы, делят на две группы: 1) лейкозы - системные опухолевые заболевания кроветворной ткани; 2) лимфомы - регионарные опухолевые заболевания кроветворной и/или лимфатической ткани.
Классификация опухолей кроветворной и лимфатической ткани I. Лейкозы - системные опухолевые заболевания. A. Острые лейкозы: 1) недифференцированный; 2)
миелобластный; 3) лимфобластный; 4) плазмобластный; 5) монобластный
309
(миеломонобластный); 6) эритромиелобластный (ди Гульельмо); 7) мегакариобластный. Б.
Хронические лейкозы. Миелоцитарного происхождения: 1) хронический миелоидный; 2)
хронический эритромиелоз; 3) эритремия; 4) истинная полицитемия (синдром ВакезаОслера).Лимфоцитарного происхождения: 1) хронический лимфолейкоз; 2) лимфоматоз кожи (болезнь Сезари); 3) парапротеинемические лейкозы: а) миеломная болезнь; б) первичная макроглобулинемия (болезнь Вальденстрема); в) болезнь тяжелых цепей (болезнь Франклина).
Моноцитарного происхождения: 1) хронический моноцитарный лейкоз; 2) гистиоцитозы (гистиоцитоз X).
II. Лимфомы - регионарные опухолевые заболевания.
1.Лимфосаркома: лимфоцитарная, пролимфоцитарная, лимфобластная, иммунобластная, лимфоплазмоцитарная, африканская лимфома (опухоль Беркитта).
2.Грибовидный микоз.
3.Болезнь Сезари.
4.Ретикулосаркома.
5.Лимфогранулематоз (болезнь Ходжкина).
Лейкозы - системные опухолевые заболевания кроветворной ткани
Лейкозы (лейкемия) характеризуются системным прогрессирующим разрастанием кроветворных клеток опухолевой природы - лейкозных клеток. Сначала опухолевые клетки разрастаются в органах кроветворения (костный мозг, селезенка, лимфатические узлы), затем гематогенно выселяются в другие органы и ткани, образуя лейкозные (лейкемические) инфильтраты по ходу интерстиция вокруг сосудов, в их стенках; паренхиматозные элементы при этом подвергаются дистрофии, атрофии и погибают. Инфильтрация опухолевыми клетками может быть диффузной (например, лейкозная инфильтрация селезенки, печени, почек, брыжейки), что ведет к резкому увеличению органов и тканей, или очаговой - при образовании опухолевых узлов, прорастающих капсулу органа и окружающие ткани. Обычно опухолевые узлы появляются на фоне диффузной лейкозной инфильтрации, однако они могут возникать первично и быть источником развития диффузной лейкозной инфильтрации.
Для лейкозов весьма характерно появление лейкозных клеток в крови.
Безудержное разрастание лейкозных клеток в органах и тканях, «наводнение» ими крови приводят к анемии и геморрагическому синдрому, тяжелым дистрофическим изменениям паренхиматозных органов. В результате подавления иммунитета при лейкозе развиваются тяжелые язвенно-некротические изменения и осложнения инфекционной природы - сепсис.
310