Материал: Патан Серов учебник
Образование экссудата и воспалительного клеточного инфильтрата завершает описанные выше процессы экссудации. Выпот жидких частей крови, эмиграция лейкоцитов, диапедез эритроцитов ведут к появлению в пораженных тканях или полостях тела воспалительной жидкости - экссудата. Накопление экссудата в ткани ведет к увеличению ее объема (tumor), сдавлению нервных окончаний и появлению боли (dolor), возникновение которой при воспалении связывают и с воздействием медиаторов (брадикинин), к нарушению функции ткани или органа (functio laesa).
Обычно экссудат содержит более 2% белков. В зависимости от степени проницаемости стенки сосуда, в ткань могут проникать разные белки. При небольшом повышении проницаемости сосудистого барьера через него проникают в основном альбумины и глобулины, а при высокой степени проницаемости наряду с ними выходят и крупномолекулярные белки, в частности фибриноген. В одних случаях в экссудате преобладают нейтрофилы, в других - лимфоциты, моноциты и гистиоциты, в третьих - эритроциты.
При скоплении в тканях клеток экссудата, а не жидкой его части говорят о воспалительном клеточном инфильтрате, в котором могут преобладать как гематогенные, так и гистиогенные элементы.
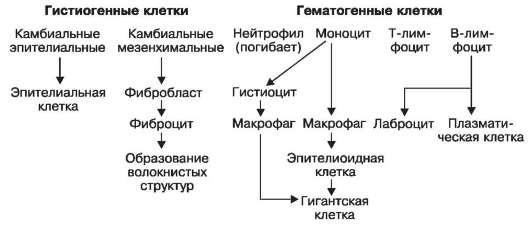
Пролиферация (размножение) клеток является завершающей фазой воспаления, направленной на восстановление поврежденной ткани. Возрастает число мезенхимальных камбиальных клеток, В- и Т-лимфоцитов, моноцитов. При размножении клеток в очаге воспаления наблюдаются клеточные дифференцировки и трансформации (схема XII): камбиальные мезенхимальные клетки дифференцируются вфибробласты; В-лимфоциты
Схема XII. Дифференцировка и трансформация клеток при воспалении
дают начало образованиюплазматических клеток. Т-лимфоциты, видимо, не трансформируются в другие формы. Моноциты дают начало гистиоцитам и макрофагам. Макрофаги могут быть источником образования эпителиоидных игигантских клеток (клетки инородных тел и ПироговаЛангханса).
176
На различных этапах пролиферации фибробластов образуются продукты их деятельности -
белок коллаген игликозаминогликаны, появляются аргирофильные и коллагеновые волокна, межклеточное веществосоединительной ткани.
В процессе пролиферации при воспалении участвует и эпителий (см. схему XII), что особенно выражено в коже и слизистых оболочках (желудок, кишечник). При этом пролиферирующий эпителий может образовывать полипозные разрастания. Пролиферация клеток на поле воспаления служит репарации. При этом дифференцировка пролиферирующих эпителиальных структур возможна лишь при созревании и дифференцировке соединительной ткани (Гаршин В.Н., 1939).
Воспаление со всеми его компонентами появляется только на поздних этапах внутриутробного развития. У плода, новорожденного и ребенка воспаление имеет ряд особенностей. Первой особенностью воспаления является преобладание альтеративного и продуктивного его компонентов, так как они филогенетически более древние. Второй особенностью воспаления, связанной с возрастом, является склонность местного процесса к распространению и генерализации в связи с анатомической и функциональной незрелостью органов иммуногенеза и барьерных тканей.
Регуляция воспаления осуществляется с помощью гормональных, нервных и иммунных факторов. Установлено, что одни гормоны, такие как соматотропный гормон (СТГ) гипофиза, дезоксикортикостерон, альдостерон, усиливают воспалительную реакцию (провоспалительные гормоны), другие - глюкокортикоиды и адренокортикотропный
гормон (АКЛТ) гипофиза, напротив, уменьшают ее (противовоспалительные гормоны). Холинергические вещества, стимулируя выброс медиаторов воспаления, дей-
ствуют подобно провоспалительным гормонам, а адренергические, угнетая медиаторную активность, ведут себя подобно противовоспалительным гормонам. На выраженность воспалительной реакции, темпы ее развития и характер влияет состояние иммунитета. Особенно бурно воспаление протекает в условиях антигенной стимуляции
(сенсибилизация); в таких случаях говорят об иммунном, или аллергическом, воспалении (см. Иммунопатологические процессы).
Исход воспаления различен в зависимости от его этиологии и характера течения, состояния организма и структуры органа, в котором оно развивается. Продукты тканевого распада подвергаются ферментативному расщеплению и фагоцитарной резорбции, происходит рассасывание продуктов распада. Благодаря клеточной пролиферации очаг воспаления постепенно замещается клетками соединительной ткани. Если очаг воспаления был небольшим, может наступить полное восстановление предшествующей ткани. При значительном дефекте ткани на месте очага образуется рубец.
Терминология и классификация воспаления
В большинстве случаев наименование воспаления той или иной ткани (органа) принято составлять, прибавляя к латинскому и греческому названию органа или ткани окончание -
177
itis, а к русскому - -ит. Так, воспаление плевры обозначают как pleuritis - плеврит, воспаление почки - nephritis - нефрит, воспаление десен - gingivitis - гингивит и т.д. Воспаление некоторых органов имеет особые названия. Так, воспаление зева называют ангиной (от греч. ancho - душу, сдавливаю), воспаление легких - пневмонией, воспаление ряда полостей со скоплением в них гноя - эмпиемой (например, эмпиема плевры), гнойное воспаление волосяного фолликула с прилежащей сальной железой и тканями - фурункулом (от
лат. furiare - приводить в ярость) и т.д.
Классификация. Учитываются характер течения процесса и морфологические формы в зависимости от преобладания экссудативной или пролиферативной фазы воспаления. По характеру течения выделяютострое, подострое и хроническое воспаление, по
преобладанию экссудативной или пролиферативной фазы воспалительной реакции - экссудативное и пролиферативное (продуктивное) воспаление.
До недавнего времени среди морфологических форм воспаления выделяли альтеративное воспаление, при котором преобладает альтерация (некротическое воспаление), а экссудация и пролиферация представлены крайне слабо или вообще не выражены. В настоящее время существование этой формы воспаления отрицается большинством патологов на том основании, что при так называемом альтеративном воспалении по существу отсутствует сосудисто-мезенхимальная реакция (экссудация и пролиферация), которая и составляет сущность воспалительной реакции. Таким образом, речь в данном случае идет не о воспалении, а о некрозе.Концепция альтеративного воспаления была создана Р.
Вирховым, который исходил из своей «нутритивной теории» воспаления (она оказалась ошибочной), поэтому он называл альтеративное воспалениепаренхиматозным.
Морфологические формы воспаления
Экссудативное воспаление
Экссудативное воспаление характеризуется преобладанием экссудации и образованием в тканях и полостях тела экссудата. В зависимости от характера экссудата и преобладающей локализации воспаления выделяют следующие виды экссудативного воспаления: 1)
серозное; 2) фибринозное; 3) гнойное; 4) гнилостное; 5) геморрагическое; 6) катаральное; 7) смешанное.
Серозное воспаление. Оно характеризуется образованием экссудата, содержащего до 2% белков и небольшое количество клеточных элементов. Течение серозного воспаления, как правило, острое. Возникает чаще в серозных полостях, слизистых и мозговых оболочках, реже - во внутренних органах, коже.
Морфологическая картина. В серозных полостях накапливается серозный экссудат -
мутноватая жидкость, бедная клеточными элементами, среди которых преобладают спущенные клетки мезотелия и единичные нейтрофилы; оболочки становятся полнокровными. Та же картина возникает и при серозном менингите. При
178
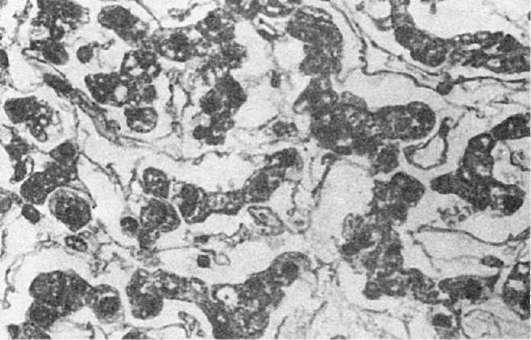
воспалении слизистых оболочек, которые также становятся полнокровными, к экссудату примешиваются слизь и спущенные клетки эпителия, возникает серозный катар слизистой оболочки (см. ниже описание катарального воспаления). В печени жидкость накапливается в перисинусоидальных пространствах (рис. 65), вмиокарде - между мышечными волокнами, в почках - в просвете клубочковой капсулы. Серозное воспалениекожи, например при ожоге, выражается образованием пузырей, возникающих в толще эпидермиса, заполненных мутноватым выпотом. Иногда экссудат накапливается под эпидермисом и отслаивает его от подлежащей ткани с образованием крупных пузырей.
Рис.
65. Серозный гепатит
Причиной серозного воспаления являются различные инфекционные агенты (микобактерии туберкулеза, диплококк Френкеля, менингококк, шигелла), воздействие термических и химических факторов, аутоинтоксикация (например, при тиреотоксикозе, уремии).
Исход серозного воспаления обычно благоприятный. Даже значительное количество экссудата может рассасываться. Во внутренних органах (печень, сердце, почки) в исходе серозного воспаления при хроническом его течении иногда развивается склероз.
Значение определяется степенью функциональных нарушений. В полости сердечной сорочки выпот затрудняет работу сердца, в плевральной полости приводит к коллапсу (сдавлению) легкого.
Фибринозное воспаление. Оно характеризуется образованием экссудата, богатого фибриногеном, который в пораженной (некротизированной) ткани превращается в фибрин. Этому процессу способствует высвобождение в зоне некроза большого количества тромбопластина. Локализуется фибринозное воспаление в слизистых и серозных оболочках, реже - в толще органа.
179

Морфологическая картина. На поверхности слизистой или серозной оболочки появляется белесовато-серая пленка («пленчатое» воспаление). В зависимости от глубины некроза ткани, вида эпителия слизистой оболочки пленка может быть связана с подлежащими тканями рыхло и поэтому легко отделяется либо прочно и поэтому отделяется с трудом. В первом случае говорят о крупозном, а во втором - о дифтеритическом варианте фибринозного воспаления.
Крупозное воспаление (от шотл. croup - пленка) возникает при неглубоком некрозе ткани и пропитывании некротических масс фибрином (рис. 66). Пленка, рыхло связанная с подлежащей тканью, делает слизистую или серозную оболочку тусклой. Иногда кажется, что оболочка как бы посыпана опилками. Слизистая оболочкаутолщается, набухает, если пленка отделяется, возникает поверхностный дефект. Серозная оболочкастановится шероховатой, как бы покрытой волосяным покровом - нитями фибрина. При фибринозном перикардите в таких случаях говорят о «волосатом сердце». Среди внутренних органов крупозное воспаление развивается в легком - крупозная пневмония (см. Пневмонии).
Дифтеритическое воспаление (от греч. diphtera - кожистая пленка) развивается при глубоком некрозе ткани и пропитывании некротических масс фибрином (рис. 67). Оно развивается на слизистых оболочках.Фибринозная пленка плотно спаяна с подлежащей тканью, при отторжении ее возникает глубокий дефект.
Вариант фибринозного воспаления (крупозное или дифтеритическое) зависит, как уже говорилось, не только от глубины некроза ткани, но и от вида эпителия, выстилающего слизистые оболочки. На слизистых оболочках, покрытых плоским эпителием (полость рта, зев, миндалины, надгортанник, пищевод, истинные голосовые связки, шейка матки), пленки обычно плотно связаны с эпителием, хотя некроз и выпадение фибрина ограничиваются иногда только эпителиальным покровом. Это объясня-
ется тем, что клетки плоского эпителия тесно связаны между собой и с подлежащей соединительной тканью и поэтому «крепко держат» пленку. В слизистых оболочках, покрытых призматическим эпителием (верхние дыхательные пути, желудочно-кишечный тракт и др.), связь эпителия с подлежащей тканью рыхлая, поэтому образующиеся пленки легко отделяются вместе с эпителием даже при глубоком выпадении фибрина. Клиническое значение фибринозного
180