Материал: Ключевые моменты тема1
ГАСТРОЭЗОФАГЕАЛЬНАЯ РЕФЛЮКСНАЯ БОЛЕЗНЬ: ФАКТОРЫ РИСКА, ПИЩЕВОДНЫЕ И ВНЕПИЩЕВОДНЫЕ СИМПТОМЫ. ДИАГНОСТИКА.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) – хроническое рецидивирующее заболевание, характеризующееся забросом в пищевод, ротоглотку или дыхательные пути желудочного и/или дуоденального содержимого.
Эпидемиология: диагностически значимая изжога у 13,3% населения; заболеваемость тяжелым эзофагитом – 5 случаев на 100 000 населения в год.
Патогенез:
•снижение моторики пищевода и антрального отдела желудка (замедление опорожнения), слюновыделения;
•снижение давления нижнего пищеводного сфинктера (НПС), грыжа пищеводного отвестия диафрагмы;
•заброс в пищевод кислоты, пепсина и желчных кислот.
Симптомы (имеют связь с приемом пищи, положением лёжа, наклонами вниз):
•изжога – ведущий симптом (83%);
•регургитация – отрыжка воздухом, пищей, кислым содержимым, горечь во рту (52%);
•дисфагия и одинофагия (19%);
•боли в груди и по ходу пищевода.
Критерии предварительного диагноза ГЭРБ:
•Изжога и/или регургитация ≥1 раз/нед в течение последних 12 мес.
Клиническая картина:
•Пищеводные симптомы:
oтипичные - рефлюксный синдром (изжога, регургитация), гиперсаливация;
oатипичные - синдром рефлюксной боли в грудной клетке, дисфагия и др.
•Внепищеводные симптомы:
oсимптомы, связь которых с ГЭРБ установлена (кашель, ларингит, бронхиальная
астма, эрозии зубной эмали),
o симптомы, связь которых с ГЭРБ предполагается (фарингит, синусит, идиопатический фиброз легких, рецидивирующий средний отит).
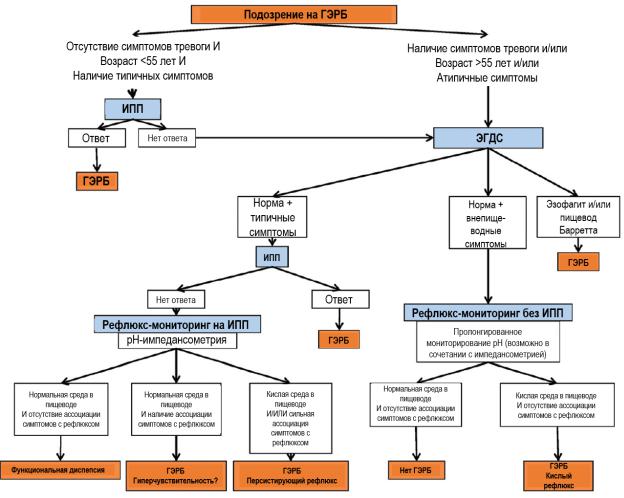
Диагностика
•Типичные клинические признаки ГЭРБ могут быть достаточны для предварительного диагноза,(подтверждаетсяполучениемэффектаотназначенияингибиторовпротонной помпы)
•Инструментальные исследования показаны при внепищеводных проявлениях и нетипичной картине течения болезни (например, дисфагии и болях в грудной клетке). o Манометрия высокого разрешения - исследование двигательной функции
пищевода, чаще проводится перед хирургическис вмешательством
o pH-метрия – основнойметод диагностики ГЭРБ: разовая во время ЭГДС; суточная
-в течение суток (24 ч) с помощью катетера, чувствительность от 79% до 95%,
специфичность от 86 до 100%.
oИмпедансная pH-метрия – метод регистрации жидких и газовых рефлюксов, основанный на измерении сопротивления (импеданса), которое оказывает электрическому току содержимое желудка, попадающее в просвет пищевода, метод выбора при проведении исследования на фоне антисекреторной терапии.
Патологические значения: время воздействия кислоты >6%, >80 эпизодов рефлюкса/сут.
o Эндоскопия и биопсия служат для определения воспаления пищевода, дифференциальной диагностики; повторно – при пищеводе Барретта и появлении новых симптомов.
oРентгеноскопия с бариевой взвесью для первичной диагностики неэрозивного эзофагита – применяется редко, имеет низкую чувствительность и специфичность.
ПРЕПАРАТЫ, СПОСОБСТВУЮЩИЕ РАЗВИТИЮ ГЭРБ
Снижение тонуса нижнего пищеводного |
Прямое повреждающее действие на |
сфинктера: |
слизситую оболочку: |
•β-адреномиметики |
•Алендронат |
•α-адреноблокаторы |
•НПВС, в т.ч. аспирин |
•Антихолинергические средства |
•Соли железа |
•Блокаторы кальциевых каналов |
•Калия хлорид |
•Диазепам |
•Хинидин |
•Эстрогены |
•Тетрациклин |
•Наркотические средства |
|
•Прогестерон |
|
•Теофиллин |
|
•Трициклические антидепресанты |
|
ПРИМЕРНЫЙ АЛГОРИТМ ДИАГНОСТИКИ ГЭРБ
ГАСТРОЭЗОФАГЕАЛЬНАЯ РЕФЛЮКСНАЯ БОЛЕЗНЬ: КЛАССИФИКАЦИЯ, ЛЕЧЕНИЕ, ОСЛОЖНЕНИЯ.
Классификация
•Клинико-эндоскопическая (фенотипы ГЭРБ): o неэрозивная
o эрозивная
o пищевод Барретта (8% больных) – предраковое состояние, характеризующееся
трансформацией (метаплазией) плоскоклеточного эпителия дистальной трети пищевода в цилиндрический; требует периодического выполнения ЭГДС для оценки наличия дисплазия и злокачественного перерождения
Осложнения
•Стриктура пищевода (10%) – проявляется дисфагией, постепенной потерей массы тела
•Аденокарциома пищевода
•Язвы пищевода, с возможным кровотечением и перфорацией
Цели терапии:
•краткосрочные: быстрое купирование симптомов и заживление эрозивно-язвенных изменений слизистой пищевода (если имеются);
•долгосрочные: профилактика рецидивов и осложнений ГЭРБ
Немедикаментозное лечение – изменение образа жизни
•Отказ от курения, употребления алкоголя
•Снижение избыточной массы тела
•Подъём головного конца кровати
•Прием пищи за несколько часов до сна, физической нагрузки
•Ограничение продуктов, вызывающих рефлюкс (шоколад, кофеин, кислая / сладкая пища, сахаросодержащие напитки)
•Избегать употребления лекарств, снижающих тонус нижнего сфинктера пищевода, например: антихолинергические средства, седативные, нитраты, БКК, теофиллин
Медикаментозное лечение (требуется значительно большее подавление секреции кислотности по сравнению с лечением язв желудка и двенадцатиперстной кишки):
•Ингибиторы протонной помпы (омепразол, пантопразол, рабепразол, ланзопразол, эзомепразол) 1 раз в сутки за 30–60 минут до приема пищи. Длительность основного курса терапии составляет, как правило, не менее 8 недель (при тяжелых эрозивных формах – под контролем ЭГДС)
o При необходимости длительного приема (эрозивная форма ГЭРБ, пищевод Барретта, рецидив симптомов) назначать в минимально эффективной дозе
o При отсутствии ответа на стандартную терапию: рассмотреть двухкратный прием ИПП, изменение времени приема, замену на другой препарат, альтернативный диагноз, верификацию ГЭРБ или хирургическое лечение.
•Антациды и альгинаты (купирование симптомов).
•Прокинетики повышают тонус нижнего сфинктера пищевода или ускоряют эвакуацию пищи из желудка (назначаются только после верификации диагноза).
•Антагонисты Н2-гистаминовых рецепторов короткими курсами, в случае купирования изжоги (могут быть использованы в дополнение к ИПП).
•Баклофен (агонист ГАМК-B рецепторов) при рефрактерной верифицированной ГЭРБ. Оперативное лечение после мониторирования pH, манометрии – при отсутствии эффекта от медикаментозной терапии.
•Фундопликация - подшивание желудка к диафрагме вокруг пищеводного отверстия.
•Бариатрическая хирургия для пациентов с ожирением.
•Баллонная дилатация при наличии стриктур.
•Эндоскопическая резекция слизистой или абляция – при дисплазии у пациентов с пищеводом Барретта.

ЭНДОСКОПИЧЕСКАЯ ЛОС-АНДЖЕЛЕССКАЯ КЛАССИФИКАЦИЯ ЭЗОФАГИТА
Стадия Характеристика
A≥1 участок поврежденной слизистой оболочки (СО) размером ≤5 мм,
который не захватывает СО между складками (расположен на вершине складки)
B≥1 участок поврежденной СО размером >5 мм, который не захватывает СО
между складками (расположен на вершине складки)
C≥1 участок поврежденной СО, который распространяется на СО между ≥2
складками, но захватывает <75% окружности пищевода
D≥1 участок поврежденной СО, который захватывает >75% окружности
пищевода
Примечание. Выявление стадий C и D наиболее специфично для диагностики ГЭРБ.
ФАКТОРЫ РИСКА РАЗВИТИЯ ЯЗВ ЖЕЛУДКА И ДПК
•Инфекция Helicobacter pylori |
•Прием НПВС, в т.ч. аспирина |
|
|||
•Онкологические заболевания |
•Прием других ЛС (калия хлорид, |
||||
•Синдром гиперсекреции кислоты |
дополнительное |
назначение |
ГКС, |
||
•Гиперпаратиреоз |
|
бисфосфонаты, сиролимус, микофенолата |
|||
•Болезнь Крона |
|
мофетил, фтоурацил) |
|
||
•Саркоидоз |
|
|
•Миелопролиферативные заболевания |
||
•Системный мастоцитоз |
|
•Редкие инфекции (цитомегаловирус, |
|||
•Критические состояния (тяжелые ожоги, |
туберкулез, простой герпес) |
|
|||
травма |
головы, |
полиорганная |
|
|
|
недостаточность) |
|
|
|
|
|
«СИМПТОМЫ ТРЕВОГИ» У ПАЦИЕНТОВ С ДИСПЕПТИЧЕСКИМИ СИМПТОМАМИ
•Вновь вознкишшая диспепсия в возрасте >55 лет
•Семейный анамнез рака верхних отделов ЖКТ
•Острое или хроническое желудочно-кишечное кровотечение, включая железодефицит неясного генеза
•Желтуха
•Левая надключичная лимфаденопатия
•Пальпируемое образование в животе
•Персистирующая рвота
•Прогрессирующая дисфагия
•Непреднамеренная потеря массы тела
Дополнительные показания к ЭГДС у пациентов с ГЭРБ:
•Одинофагия (болезненное глотание)
•Рецидивирующие бронхиальные симптомы, аспирационная пневмония
•Дисфония
•Рецидивирующий или постоянный кашель
•Персистирующая боль
•Лимфоаденопатия
•Образование в эпигастральной области
•Впервые возникшие атипичные симптомы в возрасте 45–55 лет
ЯЗВЕННАЯ БОЛЕЗНЬ: ФАКТОРЫ РИСКА, КЛИНИЧЕСКАЯ КАРТИНА, ДИАГНОСТИКА.
Язвенная болезнь (ЯБ) – хроническое рецидивирующее заболевание, основным морфологическим проявлением которого является язва желудка или двенадцатиперстной кишки (ДПК), как правило, развивающаяся на фоне хронического гастрита, ассоциированного с Helicobacter pylori, или приема НПВС.
Эпидемиология:
•распространенность в общей популяции 10-15 %;
•дуоденальная локализация чаще, чем желудочная (4:1);
•язвы ДПК чаще у мужчин; язвы желудка: соотношение мужчин и женщин одинаково.
•современные особенности:
o снижение числа госпитализаций с неосложненной язвенной болезнью; o увеличение частоты бессимптомных форм.
Патогенез – нарушение баланса между факторами агрессии и защиты в сторону преимущественного преобладания агрессии за счет повышения секреции соляной кислоты
ипепсина по действие факторов окружающей среды (факторов риска).
•Факторы защиты: бикарбонатный слой, простагландины, слизистый слой, расширенная капиллярная сеть
•Факторы агрессии: H. pylori; соляная кислота; пепсин;
•Факторы риска: инфекция H. pylori, прием НПВС (в т.ч., аспирина, особенно при язве желудка), наследственная предрасположенность, пожилой возраст, стресс, курение,
нерегулярное питание, сопутствующие заболевания, другие ЛС (калия хлорид, ГКС, бисфосфонаты и др.), критические состояния (травмы головы, тяжелые ожоги и др.), алкоголь.
Классификация: по локализации, числу язвенных поражений (одиночные и множественные), размерам язвенного дефекта (малые, до 0,5 см; средние, 0,6-1,9 см; большие, 2,0-3,0 см; гигантские, >3,0 см), наличию осложнений, стадии течения (обострение, рубцевание, ремиссия), характеру оперативных вмешательств (если проводились).
Клинические проявления (возможно бессимптомное течение)
• Болевой синдром в эпигастральной области:
oлокализация в подложечной области слева от срединной линии (при язвах тела желудка) или справа от нее (при язвах пилорического отдела и луковицы ДПК);
o иррадиация в левую половину грудной клетки и левую лопатку (при язвах желудка), грудной или поясничный отдел позвоночника (при язвах ДПК);
o связь с приемом пищи: после еды (при язвах кардиального и субкардиального отдела), через 0,5-1 ч после приема пищи (при язвах тела желудка). При язвах пилорического отдела и луковицы ДПК: поздние (через 2-3 час после еды), голодные (натощак, купируются приемом пищи), ночные боли;
o купирование приемом антацидов, антисекреторных и спазмолитических препаратов, применением тепла.
•Диспептический синдром (вздутие живота, метеоризм, отрыжка);
•Снижение аппетита; тошнота/рвота; снижение массы тела (причина – страх приема пищи из-за эпигастральных болей).
Методы диагностики:
•Эндоскопический: при язве желудка в обязательном порядке для исключения малигнизации – прицельная биопсия (5–7 фрагментов) дна и краев язвы.
•Рентгенологический (рентгеноскопия) – для выявления осложнений
•Исследование на H. pylori с помощью 2 методов - при условии отсутствия приема антибиотиков и ингибиторов протонной помпы